Imunosupresia
Actualizat laDr. med. Philipp Nicol este scriitor independent pentru echipa de redacție medicală
Mai multe despre experții Tot conținutul este verificat de jurnaliștii medicali.În cazul imunosupresiei, propriul sistem de apărare al organismului (sistemul imunitar) este suprimat - fie printr-o boală, fie prin stres crescut sau, în mod specific, cu medicamente. De exemplu, medicamentele pentru imunosupresie sunt utilizate după un transplant de organe și în diferite boli autoimune. Citiți mai multe despre subiect aici: Când este indicată imunosupresia ca terapie? Care sunt riscurile? Ce trebuie să am de îngrijit?

Ce este imunosupresia?
Dacă sistemul imunitar al organismului este suprimat astfel încât să nu mai poată funcționa corect, se numește imunosupresie. În funcție de întindere, apărarea corpului este doar slăbită sau chiar complet dezactivată. Dacă doriți să înțelegeți de ce imunosupresia poate fi atât nedorită, cât și dorită, trebuie mai întâi să înțelegeți cum funcționează sistemul imunitar.
Bazele sistemului imunitar
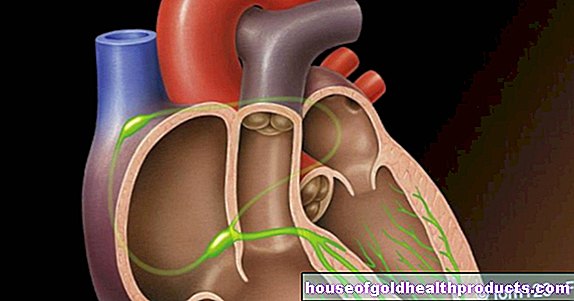
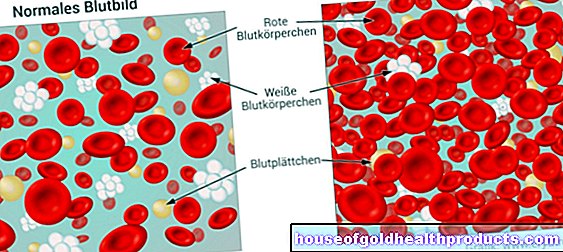
Sistemul imunitar al corpului nostru are sarcina de a elimina agenții patogeni (de exemplu, viruși, bacterii), poluanții din mediu și, de asemenea, modificările celulelor patogene (celulele canceroase). Acest lucru se întâmplă prin diferite mecanisme și cu participarea diferitelor organe (de exemplu splină, ganglioni limfatici), tipuri de celule (în special celule albe din sânge = leucocite) și proteine (cum ar fi anticorpi).
În ceea ce privește mecanismele de apărare, se face distincția între apărarea nespecifică (sistemul imunitar înnăscut) și apărarea specifică (sistemul imunitar dobândit). Apărarea imunitară nespecifică este prezentă încă de la naștere și poate în general (nespecifică) îndepărta agenții patogeni. Acest lucru se întâmplă, de exemplu, cu ajutorul pielii și membranelor mucoase (formează o barieră împotriva agenților patogeni invadatori), „fagocitelor” (tip de celule albe din sânge care „mănâncă” substanțe străine), celule ucigașe naturale (tip de celule albe din sânge care pot ucide celulele infectate și canceroase), precum și diverse proteine (cum ar fi citokinele ca substanțe mesagere ale sistemului imunitar).
O luptă foarte îndreptată împotriva agenților patogeni este posibilă prin apărarea imunitară specifică. Acestea includ așa-numitele limfocite B - celule albe din sânge speciale care pot produce anticorpi specifici împotriva unui agent patogen la contactul inițial cu un agent patogen - potrivirea proteinelor caracteristice (antigene) de pe suprafața intrusului.
Celulele proprii ale corpului transportă, de asemenea, diverse proteine pe suprafața lor. În mod normal, acestea sunt recunoscute corect ca „proprii” de sistemul imunitar și lăsate în pace. Uneori, totuși, sistemul imunitar este direcționat greșit - sistemul imunitar atacă propriile proteine ale corpului și le distruge. Apoi se vorbește despre o boală autoimună.
Imunosupresia ca terapie, efect secundar sau simptom
În tratamentul bolilor autoimune, se induce în mod deliberat o imunosupresie la pacient pentru a limita comportamentul greșit al apărării imune. Chiar și după un transplant, pacienților li se administrează medicamente imunosupresoare. Acest lucru este pentru a preveni sistemul imunitar de a ataca și respinge organul străin.
Chimioterapia și radioterapia (radiațiile) sunt adesea folosite pentru tratarea cancerului. Ambele terapii provoacă imunosupresie la pacient ca efect secundar.
În plus, imunosupresia poate fi un simptom al diferitelor boli. Două exemple bine cunoscute sunt cancerul de sânge (leucemie) și SIDA. În timp ce în leucemie corpul însuși produce celule albe din sânge (leucocite) și astfel slăbește sistemul imunitar, în cazul SIDA un agent patogen - virusul HI - distruge anumite leucocite. Sistemul imunitar este uneori slăbit chiar și după stres psihologic sau fizic major.
Când efectuați imunosupresia?
Există două domenii principale de aplicare pentru imunosupresia indusă artificial - și anume terapia imunosupresivă -: bolile autoimune și transplanturile de organe. Sistemul imunitar este în mod special slăbit, deoarece altfel va dăuna pacientului. Cu toate acestea, gradul de intervenție este diferit în cele două cazuri.
Imunosupresia după un transplant de organ
Un transplant de organ implică implantarea organului unei alte persoane la un pacient. Noul organ este recunoscut ca străin de sistemul imunitar și, prin urmare, este atacat - are loc respingerea organelor.
În acest caz, sistemul imunitar își face treaba doar, dar dacă nu este suprimat, consecințele pentru pacient sunt în pericol. Din păcate, după un transplant de organe, nu există altă opțiune decât imunosupresia pe tot parcursul vieții. Asta înseamnă: Pacientul trebuie să ia medicamente permanent, care diminuează reacțiile imune.
Imunosupresia în bolile autoimune
Cu o boală autoimună, sistemul imunitar este deranjat și îndreptat împotriva propriului corp (auto: grecesc pentru de sine). Imunosupresia artificială ar trebui să suprime această direcție greșită a sistemului imunitar. Exemple de boli autoimune tratate cu terapie imunosupresoare:
- Artrita reumatoida
- Boli ale țesutului conjunctiv (colagenoze: dermatomiozită / polimiozită, lupus eritematos sistemic)
- Inflamația vaselor de sânge (vasculită)
- Boală inflamatorie cronică a intestinului (boala Crohn, colită ulcerativă)
- inflamație autoimună a ficatului (hepatită autoimună)
- Fibroza pulmonară, sarcoidă
- Scleroza multiplă (SM)
- Miastenia gravis
- Inflamația corpusculilor renali (glomerulonefrita) - un tip de inflamație renală
Ce faci cu imunosupresia?
Imunosupresia terapeutică poate fi împărțită în două părți:
- Faza de inducție: La început, medicul oferă o doză mare de medicamente pentru a obține concentrații mari de ingredient activ în sânge cât mai repede posibil (inducție). De obicei sunt combinate trei sau patru medicamente imunosupresoare diferite (terapie triplă sau cvadruplă).
- Faza de întreținere: după o anumită perioadă de timp (de exemplu, trei până la 12 luni după transplantul de organe), această doză mare de imunosupresoare poate fi apoi redusă și continuată ca terapie de întreținere cu două până la trei medicamente.
Majoritatea bolilor autoimune se desprind în apariții. Este necesară o intervenție deosebit de puternică în timpul unei astfel de apariții inflamatorii (terapia de inducție). În fazele de remisie, în care boala este într-un sens „inactivă”, sistemul imunitar este de obicei amortizat cu un ingredient activ semnificativ mai ușor (terapia de întreținere).Scopul este de a preveni sau cel puțin amâna o nouă apariție inflamatorie cât mai mult posibil.
Medicamente imunosupresoare (imunosupresoare)
Imunosupresoarele sunt medicamente care pot suprima reacțiile imune selectiv (cum ar fi anticorpii monoclonali) sau nespecifice (cum ar fi glucocorticoizii, inhibitorii calcineurinei). Cele mai importante sunt:
Inhibitori ai calcineurinei
Calcineurina este o enzimă care se găsește în diferite celule din corp, inclusiv în anumite celule ale sistemului imunitar. Acolo este important pentru transmiterea semnalului. Inhibitorii de calcineurină împiedică această transmisie a semnalului și, astfel, activarea sistemului imunitar. Inhibitorii de calcineurină care sunt utilizați în mod frecvent pentru imunosupresie sunt ciclosporina și tacrolimus.
Inhibitori ai diviziunii celulare
Inhibitorii diviziunii celulare (inhibitori ai proliferării celulare) împiedică înmulțirea celulelor care se divid rapid. Aceste celule includ celule canceroase pe de o parte, dar și celule imune pe de altă parte. Inhibitorii diviziunii celulare sunt, prin urmare, adecvați pentru tratamentul cancerului și a bolilor autoimune.
În funcție de punctul de atac, se face distincția între citostatice (cum ar fi azatioprina, acidul micofenolic = MPA și micofenolatul mofetil = MMF) și inhibitorii mTOR (cum ar fi everolimus și sirolimus).
anticorp
Anticorpii artificiali sunt de asemenea utilizați pentru imunosupresie (de exemplu, infliximab, adalimumab, rituximab). Acestea se numără printre așa-numitele produse biologice - acestea sunt medicamente fabricate biotehnologic.
Anticorpii terapeutici se leagă în mod specific de proteinele diferitelor celule imune și astfel le inhibă. Acestea sunt utilizate pentru anumite boli autoimune și boli tumorale, dar nu pentru imunosupresie după un transplant de organe.
Deoarece substanțele biologice inhibă în mod deosebit sistemul imunitar, acestea nu trebuie administrate în anumite situații (de exemplu, în timpul sarcinii sau în cazul unei infecții acute sau cronice).
Glucocorticoizi ("cortizon")
Glucocorticoizii (glucocorticosteroizii sau steroizii pe scurt) sunt hormoni care apar în mod natural în organism, pe de o parte (produși de cortexul suprarenalian) și, pe de altă parte, sunt produși sintetic și administrați ca medicamente. Acești glucocorticoizi sintetici au, printre altele, efecte puternice antiinflamatorii și ușor imunosupresoare.
Care sunt riscurile imunosupresiei?
Într-un sens, imunosupresia terapeutică este o dilemă. Pe de o parte, trebuie să strângeți sistemul imunitar, deoarece altfel va provoca daune (de exemplu, după un transplant de organ). Pe de altă parte, toată lumea are nevoie de apărări funcționale pentru a se putea apăra de agenți patogeni, de exemplu. În plus, medicamentele utilizate au o gamă largă de efecte secundare.
Dacă și cât de grave apar aceste reacții adverse depinde foarte mult de boala în cauză și de cantitatea de medicamente utilizate.
Sensibilitate crescută la infecții și tumori
Un efect secundar grav al tuturor imunosupresoarelor este susceptibilitatea crescută la infecție, în special la doze mari. Chiar și infecțiile relativ inofensive, cum ar fi răcelile, pot pune viața în pericol pentru o persoană cu imunosupresie. Motivul: medicamentele nu numai că suprimă efectele nedorite ale sistemului imunitar, ci și întregul sistem imunitar. Agenții patogeni se pot răspândi prin corp mult mai ușor. Prin urmare, chiar și cu infecții mici, cei afectați trebuie să se prezinte imediat la un medic și, eventual, la un spital, unde pot fi observați și tratați rapid, dacă este necesar.
Pacienții cu imunosupresie pe termen lung prezintă, de asemenea, un risc crescut de a dezvolta cancer. Deoarece sistemul imunitar slăbit nu mai recunoaște și distruge în mod adecvat celulele degenerate, neoplasmele maligne apar mai frecvent decât la persoanele sănătoase. Prin urmare, persoanele afectate trebuie examinate periodic pentru anumite tumori (screening tumoral).
Efect toxic asupra țesuturilor (toxicitate)
Majoritatea medicamentelor imunosupresoare sunt nefrotoxice și neurotoxice, ceea ce înseamnă că au un efect toxic asupra rinichilor și țesutului nervos. Acest lucru poate duce la afectarea funcției renale (insuficiență renală) sau simptome neurologice (de exemplu, senzații anormale).
Deteriorarea măduvei osoase (mielosupresie)
Măduva osoasă este, de asemenea, adesea atacată de imunosupresie. Formarea celulelor sanguine (globule roșii și albe și trombocite) este perturbată. Consecințele posibile sunt susceptibilitatea crescută la infecție, anemia și tendința crescută de sângerare.
Creșterea grăsimilor și a zahărului din sânge
Aproape toți imunosupresorii cresc nivelul lipidelor din sânge (hiperlipidemie). De cele mai multe ori, această problemă nu poate fi tratată doar cu o dietă cu conținut scăzut de grăsimi. Acesta este motivul pentru care mulți pacienți primesc medicamente suplimentare pentru scăderea grăsimilor, cum ar fi statinele.
Un alt efect secundar al multor imunosupresoare (în special steroizi) este creșterea nivelului de zahăr din sânge. Se poate dezvolta chiar și diabet zaharat, pe care medicul trebuie să îl verifice și să îl trateze în mod regulat.
Osteoporoză și hipertensiune arterială
Tratamentul pe termen lung cu steroizi, în special, poate duce la întreruperea metabolismului osos - rezultatul este osteoporoza cu fracturi osoase crescute. În plus, persoanele care sunt imunosupresate dezvoltă adesea hipertensiune arterială. Ambele efecte secundare trebuie tratate cu medicamente.
Probleme gastrointestinale
Unele imunosupresoare sunt slab tolerate de tractul gastro-intestinal. De exemplu, micofenolatul mofetil sau azatioprina pot provoca greață, vărsături sau diaree imediat după ingestie. Aceste efecte secundare pot avea un impact semnificativ asupra calității vieții unui individ. Dacă aveți astfel de probleme de la administrarea imunosupresoarelor, trebuie să discutați cu medicul dumneavoastră.
La ce ar trebui să fiu atent în caz de imunosupresie?
Imunosupresia terapeutică este o intervenție masivă cu efecte secundare uneori considerabile. Cu toate acestea, este adesea singura opțiune de tratament.
Imunosupresoarele se administrează în doze mari imediat după transplant. În acest timp, sistemul imunitar este foarte vulnerabil, astfel încât contactul cu germenii trebuie prevenit cât mai mult posibil. De aceea, pacienții cu transplant proaspăt sunt izolați și poartă o mască de față. Vizitatorii trebuie să fie sănătoși, chiar și o mică răceală poate fi un pericol pentru beneficiarul transplantului.
Strângerea mâinii, mângâierea și sărutarea sunt tabuuri la început - chiar dacă este dificil. Același lucru se aplică florilor tăiate, fructelor și sucurilor de fructe - acestea pot fi purtătoare de agenți patogeni.
Consultați imediat un medic dacă oricare dintre următoarele semne de avertizare apar la scurt timp după un transplant de organe:
- Febra sau alte semne ale unei infecții (slăbiciune, oboseală, tuse, senzație de arsură la urinare)
- Durere în zona organului transplantat
- scăderea sau creșterea cantității de urină
- Creștere în greutate
- Diaree sau scaune sângeroase
În ambele cazuri de imunosupresie terapeutică - după un transplant de organe și cu boli autoimune - se aplică următoarele: Asigurați-vă că luați regulat imunosupresoarele prescrise. Aceasta este singura modalitate de a preveni respingerea organelor sau de a atenua o boală autoimună. De asemenea, ar trebui să vi se verifice periodic concentrația medicamentelor din sânge.
Etichete: tcm ingrijire dentara gpp