Parotită
Mareike Müller este scriitor independent în departamentul medical și medic asistent pentru neurochirurgie în Düsseldorf. A studiat medicina umană în Magdeburg și a câștigat multă experiență medicală practică în timpul șederilor sale în străinătate pe patru continente diferite.
Mai multe despre experții Tot conținutul este verificat de jurnaliștii medicali.Parotita este inflamația glandei parotide. Glanda se umflă foarte mult, ceea ce poate provoca dureri și o clemă. O inflamație a glandei parotide poate fi cauzată de diverși agenți patogeni. În funcție de cauză, parotita se vindecă fără consecințe sau poate fi însoțită de complicații grave. Citiți mai multe despre cauzele, simptomele și diagnosticul inflamației glandei parotide, tratament și prognostic aici!

Parotită: descriere
Se face distincția între formele acute și cronice de inflamație a glandei parotide (parotită):
Parotita acută este bacteriană sau virală. Cel mai cunoscut exemplu este oreionul (capra peter, parotita epidemica), care este cauzată de virusul oreionului. Copiii mici nevaccinați în special îl primesc.
Medicii vorbesc despre parotita cronică recurentă dacă inflamația glandei parotide continuă să recidiveze. Este cea mai frecventă formă de parotită și poate afecta atât copiii, cât și adulții.
Parotita: anatomia glandei
Glanda parotidă (glandula parotidea sau pe scurt parotidă) se află pe ambele părți ale feței în fața urechilor. Este una dintre glandele salivare mari și asigură secreția de salivă la mestecat. Canalul glandei este situat pe mucoasa bucală opusă molarilor superiori.
Parotida este înconjurată de o capsulă de țesut conjunctiv. Dacă glanda parotidă se inflamează, se umflă și capsula este pusă sub tensiune. Această tensiune capsulară este dureroasă.
Inflamația altor glande salivare
Pe lângă glanda parotidă, există și alte două glande salivare mari. Puteți afla mai multe despre inflamația lor în articolul Inflamarea glandelor salivare.
Parotită: simptome
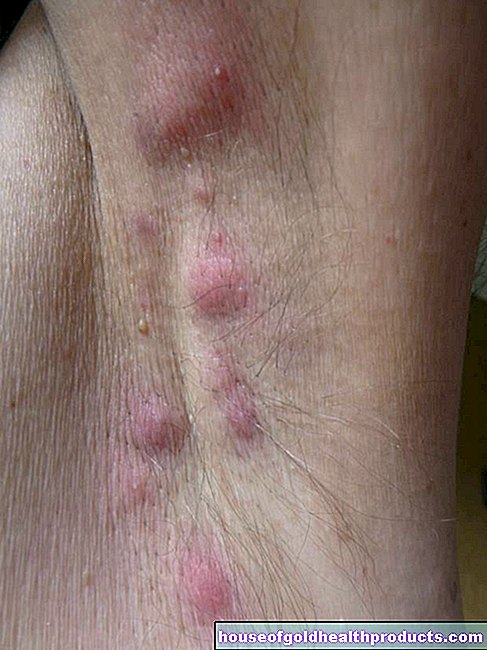
Cu parotită, glanda parotidă afectată se poate umfla semnificativ. Umflarea este vizibilă din exterior: se extinde de la obraji până la urechi, pe una sau ambele părți.
Umflarea poate duce la o clemă care face dificilă ingestia de alimente pentru pacienți. De asemenea, se plâng de durere în glanda parotidă. Acestea se bazează adesea pe tensiunea capsulei care înconjoară parotida.
În timp ce parotita cronică recurentă poate fi însoțită de puroi, care se poate goli în cavitatea bucală, secreția în parotita epidemică tinde să fie apoasă. Febra poate apărea în ambele imagini clinice, la fel ca oboseala și senzația generală de boală.
Parotita: cauze și factori de risc
Parotita acută este cauzată de viruși sau bacterii. Cel mai frecvent agent patogen viral este virusul oreionului (parotita epidemică): primele simptome apar aici în jur de 17 până la 21 de zile după infecție (perioada de incubație).
Alte virusuri rareori declanșează o inflamație acută a glandei parotide, de exemplu virusul citomegaliei.
Agenții patogeni bacterieni care cauzează parotită acută sunt de obicei stafilococi sau streptococi. Germenii se pot ridica din alte părți ale corpului prin sânge sau sistemul limfatic în glanda parotidă. Salivarea tulburată din cauza aportului insuficient de lichide și a slăbiciunii sistemului imunitar duc uneori la inflamația bacteriană a glandelor parotide.
Cauzele și dezvoltarea bolii parotitei cronice recurente nu au fost clarificate în mod concludent. Se presupune că virusurile sau bacteriile sunt responsabile pentru atacurile acute. Nu este clar de ce germenii se înmulțesc și declanșează în mod repetat inflamația. Sunt discutate diverse cauze:
- scăderea producției de salivă
- Blocarea conductelor executive
- alergie
- coridoare largi de execuție
Pietre salivare
Dacă saliva se îngroașă, așa-numitele pietre salivare se pot dezvolta în conductele glandelor salivare. Pot bloca scurgerea și provoca inflamații. Aici puteți afla mai multe despre piatra salivară.
Parotita: examinări și diagnostic
Dacă observați umflarea persistentă a glandei parotide și aveți durere sau alte semne de boală, vă rugăm să consultați un medic. Specialistul în tratarea parotitei este medicul urechii, nasului și gâtului.
În primul rând, ei vă vor întreba în detaliu despre istoricul medical (anamneză). Întrebările posibile sunt, de exemplu:
- De când ai acele plângeri?
- Ai febra? Dacă da, cât crește?
- Suferiți de o boală cronică?
- Ești vaccinat împotriva oreionului?
- Ați avut simptome similare în trecut?
Parotită: examen fizic
Urmează examinarea fizică. În primul rând, medicul aruncă o privire atentă asupra regiunii capului și gâtului. El caută o posibilă umflare a glandei parotide și înroșirea pielii. Apoi palpează glanda parotidă și gâtul. Pe lângă umflarea glandelor salivare, el poate detecta și umflarea ganglionilor limfatici de pe gât.
În parotita bacteriană acută, medicul va masa puroiul acumulat din canalul excretor al glandei. Uneori, puroiul se curăță singur. Medicul poate lua un frotiu și poate stabili exact agentul patogen bacterian. Apoi poate selecta antibioticul optim pentru terapie.
Diagnosticul parotitei acute se poate face adesea pe baza simptomelor, examenului fizic și istoricului medical.
Sialografia în parotita cronică recurentă
Diagnosticarea ulterioară este uneori necesară, în special în parotita cronică recurentă. Cu ajutorul unei așa-numite sialografii - o examinare specială cu raze X - medicul poate prezenta glanda parotidă, precum și conducta și ramificarea acesteia în glandă. Pentru aceasta, agentul de contrast este injectat în canalul glandei și apoi se face o radiografie:
În cazul parotitei cronice recurente, primul lucru de văzut este un șir de perle, care este rezultatul cicatricii. Pe măsură ce boala progresează, coridoarele sunt distruse. Numai câteva coridoare sunt atunci vizibile în sialografie. La examinare se pot depista și pietre salivare, tumori benigne și maligne.
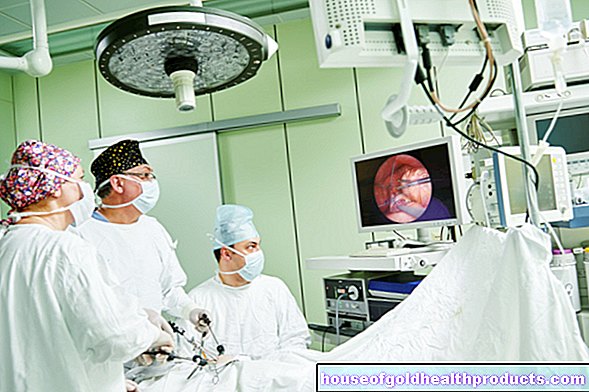
Pentru a detecta calculii salivari, abcesele sau tumorile, uneori este suficientă o examinare cu ultrasunete. În cazuri rare, este necesară imagistica prin rezonanță magnetică (RMN), tomografia computerizată (CT) sau o endoscopie a canalului glandular (sialendoscopie) pentru a clarifica parotita. Ultima examinare se efectuează sub anestezie locală și permite, de asemenea, prelevarea unei probe de țesut. Poate fi, de asemenea, utilizat terapeutic pentru a spăla conducta glandei.
Parotita: tratament
Consumul de lichide, alimente moi și igiena orală atentă sunt măsuri obișnuite de tratament pentru inflamația glandei parotide. Plicurile cu apă rece, brânză de vaci sau unguent pot ameliora durerea. În plus, se recomandă agenți de stimulare a salivei (sialogoga), precum bomboane, gumă de mestecat sau sucuri acide: Fluxul crescut de salivă curăță canalele glandulare.
Aceste măsuri de ameliorare a simptomelor sunt singurul lucru care poate fi făcut pentru parotita virală (cum ar fi oreionul). Dacă este necesar, puteți oferi și analgezice care reduc febra, cum ar fi paracetamol sau ibuprofen. Ibuprofenul inhibă și inflamația.
Dacă aveți parotită bacteriană, medicul dumneavoastră vă va prescrie antibiotice. Acestea ucid bacteriile sau le împiedică să se înmulțească. Dacă s-a format deja un abces (colecție încapsulată de puroi), acesta trebuie deschis chirurgical. Acest lucru permite puroiului să se scurgă.
Dacă antibioticele nu ajută și / sau inflamația glandei parotide reapare, poate fi necesară îndepărtarea parotidului (parotidectomie).
Parotita: evoluția bolii și prognosticul
Parotita acută se vindecă de obicei complet în câteva zile cu tratamentul. Cu toate acestea, dacă o îngustare a canalului glandular este declanșatorul inflamației glandei parotide și nu este tratată, inflamația poate reveni oricând.
Parotita cronică recurentă este, după cum sugerează și numele, o inflamație recurentă a glandei parotide. Dacă copiii îl dezvoltă, de obicei se vindecă fără consecințe în timpul pubertății. La adulți, pe de altă parte, rămân adesea modificări cicatriciale. Acestea pot împiedica fluxul de salivă și pot face ulterior necesară o parotidectomie. Există riscul ca nervul facial, care este responsabil pentru mișcările feței, să fie deteriorat. Atunci nu sunt posibile sau doar expresii faciale limitate pe jumătatea afectată a feței.
Oreionul poate provoca complicații grave. Acestea includ, de exemplu, pierderea auzului sau surditatea, inflamația creierului sau a meningelor (encefalită, meningită) și inflamația pancreasului (pancreatită) sau a testiculelor (orhita). Pentru a proteja copiii de parotita epidemică și posibilele sale consecințe, există o vaccinare. Aceasta se administrează de obicei în asociere cu o vaccinare împotriva rujeolei și rubeolei (vaccinarea MMR).
Etichete: adolescent droguri ochi










.jpg)