Incontinenţă
și Carola Felchner, jurnalistă științificăDr. Andrea Bannert este alături de din 2013. Editorul doctorului în biologie și medicină a efectuat inițial cercetări în microbiologie și este expertul echipei în lucruri minuscule: bacterii, viruși, molecule și gene. De asemenea, lucrează ca freelancer pentru Bayerischer Rundfunk și diverse reviste științifice și scrie romane fantastice și povești pentru copii.
Mai multe despre experțiiCarola Felchner este scriitoare independentă în departamentul medical și consilier certificat în formare și nutriție. A lucrat pentru diverse reviste de specialitate și portaluri online înainte de a deveni jurnalist independent în 2015. Înainte de a-și începe stagiul, a studiat traducerea și interpretarea în Kempten și München.
Mai multe despre experții Tot conținutul este verificat de jurnaliștii medicali.Incontinența înseamnă că nu mai poți ține urină sau scaun - o parte din acestea se desprinde necontrolat. Cauzele acestui lucru pot fi foarte diverse. Incontinența urinară se bazează, de obicei, pe o perturbare a sistemului fin reglat al mușchilor vezicii urinare, sfincterelor și mușchilor pelvisului. Motivul poate fi, de exemplu, erori în transmiterea semnalului celulelor nervoase implicate. Există opțiuni terapeutice bune pentru incontinență astăzi. Citiți aici ce sunt și ce puteți face singur cu incontinență.

Prezentare scurta
- Ce este incontinența? Incapacitatea de a reține urina (incontinență urinară) sau, mai rar, scaun (incontinență fecală) într-un mod controlat
- Cauze: diferite în funcție de formă, de ex. B. pietre urinare, prostată mărită, tumori, leziuni sau iritații ale nervilor, boli neurologice (scleroză multiplă, accident vascular cerebral, Alzheimer etc.)
- Examinări: în funcție de tipul și severitatea incontinenței, de exemplu examen ginecologic, examen proctologic (examinarea rectului), ultrasunete, teste de urină și sânge, examinări urodinamice (pentru determinarea funcției vezicii urinare), cistoscopie, colonoscopie etc.
- Terapie: în funcție de forma și severitatea incontinenței, de exemplu antrenamentul podelei pelvine, antrenamentul la toaletă, electroterapie, stimulator cardiac, medicamente, intervenții chirurgicale
Incontinență: Descriere
Persoanele cu incontinență nu își mai pot ține urina sau, mai rar, scaunul într-un mod controlat. Se vorbește apoi despre incontinență urinară sau fecală.
Incontinenta urinara
În mod colocvial, acest simptom mai este numit „slăbiciune a vezicii urinare”. Cu toate acestea, blisterul nu este întotdeauna cauza. Există cinci forme diferite de incontinență urinară:
- Incontinență la stres: cunoscută anterior sub numele de incontinență la stres, deoarece stresul fizic este factorul declanșator: Dacă presiunea din abdomen crește (de exemplu, atunci când ridică obiecte grele, tuse, strănut, râde), cei afectați pierd în mod involuntar urină. În cazurile severe, urina se scurge cu fiecare mișcare, în cazuri extreme, de asemenea, atunci când stați în picioare sau culcat. Cei afectați nu simt nevoia de a urina înainte ca urina să înceapă să se scurgă neintenționat.
- Incontinență urgentă: Cu această formă de incontinență, dorința de a urina apare foarte frecvent (uneori de câteva ori pe oră), chiar dacă vezica urinară nu este încă plină. Adesea, cei afectați nu ajung la toaletă la timp. Urina se desprinde ca o țâșnire.
- Incontinență reflexă: persoanele cu incontinență reflexă nu mai simt când vezica este plină și nu mai pot controla golirea. Vezica se golește la intervale neregulate, dar adesea nu complet.
- Incontinență de revărsare: Când vezica este plină, scurte cantități mici de urină continuu. Cei afectați pot simți, de asemenea, o nevoie permanentă de a urina.
- Incontinență urinară extrauretrală: Și aici, urina se scurge constant, fără ca pacientul să o poată controla. Cu toate acestea, acest lucru nu se întâmplă prin tractul urinar, ci prin alte deschideri (medicale: extrauretrale), de exemplu prin vagin sau anus.

Incontinența la stres afectează în mod deosebit femeile. În schimb, incontinența de preaplin este o consecință tipică a măririi prostatei la bărbați.
Unii oameni suferă, de asemenea, de incontinență mixtă. Aceasta este o combinație de stres și incontinență urgentă.
Incontinența fecală
Această formă de incontinență este mai puțin frecventă. Pacienții cu incontinență fecală nu pot reține în mod arbitrar conținutul intestinal și gazele intestinale din rect. Medicii diferențiază între trei grade de severitate:
- Incontinență parțială gradul 1: pierderea necontrolată de aer și frotiu ocazional al scaunului în timpul exercițiului.
- Incontinență parțială de gradul II: Pacienții nu pot ține gazele intestinale și scaunele subțiri.
- Incontinență totală: pierderea totală a controlului asupra evacuării intestinului, care este asociată cu frotiu constant al scaunului. Pacienții pierd, de asemenea, scaune solide.
La fel ca în cazul incontinenței urinare, există cazuri în care persoana în cauză simte că scaunul este pe cale să treacă, dar nu ajunge la toaletă la timp și cele în care scaunul apare în mod neașteptat (persoana în cauză nu simte nimic în zona anală).
Incontinență: cauze și posibile boli

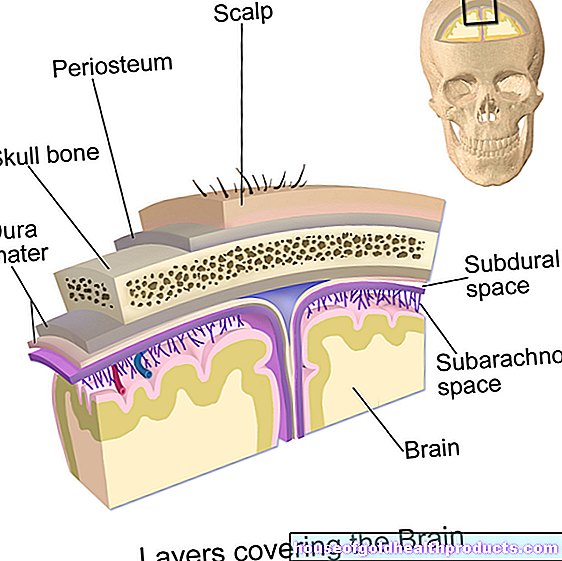
În cazul incontinenței urinare, sistemul fin coordonat al mușchilor vezicii urinare, mușchiului sfincterian și al mușchilor pelvisului, precum și nervii și centrele de control din creier și măduva spinării nu mai funcționează corect. În incontinența fecală, tulburarea afectează aparatul ocluziv al anusului și structurile nervoase corespunzătoare. În ambele cazuri, pot exista o varietate de motive pentru aceasta:
Cauzele incontinenței urinare
Cele cinci forme de incontinență urinară au cauze foarte diferite, dar toate afectează funcția vezicii urinare.
Acest lucru îndeplinește două sarcini importante: trebuie să stocheze urina și să se golească (dacă este posibil) la momentul dorit. La depozitare, mușchiul vezicii urinare este relaxat. Acest lucru permite vezicii urinare să se extindă și să se umple. În același timp, mușchiul sfincterului este tensionat, astfel încât urina nu poate curge imediat prin uretra. Pentru a goli mușchiul vezicii urinare se contractă, în timp ce mușchiul sfincterului se relaxează cu mușchii pelvisului. Urina se poate scurge apoi prin uretra.
Incontinență de stres:
În incontinența de stres, mecanismul de blocare între gâtul vezicii urinare și uretra nu mai este funcțional. Motivul ar putea fi faptul că țesutul podelei pelvine a fost rănit, de exemplu într-o operație de prostată sau într-un accident. Leziunile și iritațiile nervoase, precum și umflarea vezicii urinare pot declanșa incontinența de stres. De asemenea, este favorizat de factori de risc precum:
- tuse cronică
- Obezitatea
- ridicarea frecventă a încărcăturilor grele
- Lipsa exercițiilor fizice (podeaua pelviană slab antrenată!)
- (la femei) scufundarea organelor pelvine (cum ar fi lăsarea uterului)
Incontinența la stres este mult mai frecventă la femei decât la bărbați. Acest lucru se datorează faptului că au un bazin mai larg și mușchii podelei pelvine mai slabi. Există, de asemenea, trei deschideri în podeaua pelviană feminină (pentru uretra, vagin și rect), în timp ce bărbații au doar două. Acestea sunt „puncte slabe naturale”. În aceste puncte, țesutul conjunctiv poate ceda din cauza stresului, cum ar fi sarcina și nașterea, scăderea uterului sau modificări hormonale în timpul menopauzei - apare incontinența urinară.
Incontinență urgentă:
Cu această formă de incontinență, semnalul „vezica plină” este trimis în mod greșit la creier, chiar dacă vezica nu este plină. Răspunsul este un impuls incontrolabil de a urina. Se vorbește și despre „vezica hiperactivă”. Cauzele posibile ale incontinenței urgente sunt:
- Leziuni sau iritații ale nervilor ca urmare a intervenției chirurgicale
- boli neurologice, cum ar fi scleroza multiplă, Parkinson, Alzheimer, o tumoare pe creier sau un accident vascular cerebral
- iritarea constantă a vezicii urinare, de exemplu din pietre vezicale sau infecții ale tractului urinar (cistită)
- Diabet tratat inadecvat (diabet zaharat): Toxinele cauzate de niveluri ridicate de zahăr din sânge afectează sistemul nervos.
- cauze psihologice
Incontinență reflexă:
Cu incontinență reflexă, nervii din creier sau măduva spinării care controlează vezica urinară sunt deteriorați. Acesta poate fi cazul cu paraplegie sau boli neurologice, cum ar fi Parkinson, scleroza multiplă, accident vascular cerebral sau Alzheimer.
Incontinență de revărsare:
În această formă, ieșirea vezicii urinare este blocată și perturbă fluxul de urină, de exemplu printr-o prostată mărită (ca și în cazul măririi benigne a prostatei) sau o îngustare a uretrei. Acesta din urmă poate fi cauzat de o tumoare sau de pietre urinare.
Incontinență extrauretrală:
Această formă de incontinență poate fi cauzată de malformații congenitale sau de o fistulă. În general, o fistulă este înțeleasă a fi un tubul de legătură „nenatural” între două organe goale sau un organ gol și suprafața corpului. În contextul incontinenței extrauretrale, poate exista o fistulă între sistemul urinar (cum ar fi vezica urinară, uretra) și piele, intestin sau tractul genital feminin. În consecință, urina se poate scurge prin deschiderea pielii, anusul sau vaginul. O astfel de fistula se poate dezvolta ca urmare a proceselor inflamatorii sau după o operație sau iradiere cu raze X.
Diverse medicamente (cum ar fi diuretice, antidepresive, neuroleptice) și alcool pot agrava incontinența urinară existentă.
Cauzele incontinenței fecale
Incontinența fecală este rareori congenitală; apoi se bazează pe malformații, de exemplu. Incontinența fecală dobândită mult mai frecventă se datorează unei perturbări sau deteriorări a așa-numitului organ de continență (anorectum). Acesta constă din rect, în care scaunul este „depozitat” (rezervor) și mușchiul sfincterului (sfincterul) în jurul canalului anal. Cauzele posibile pentru o tulburare sau deteriorarea anorectumului sunt:
- Leziuni, de exemplu cauzate de naștere sau operații: pot duce la o disfuncție a mușchiului sfincterian sau pot afecta percepția nervilor la nivelul anusului.
- boli inflamatorii intestinale precum boala Crohn
- boli neurologice precum demența sau scleroza multiplă
- Tumori la nivelul rectului (cum ar fi cancerul rectal)
- Lentoare și constipație: scaunele lipite provoacă un blocaj prin care pot trece numai scaunele apoase.
- Slăbiciune a podelei pelvine
- Medicamente precum laxative, antidepresive sau medicamente pentru Parkinson
- hemoroizi pronunțați
- Prolapsul rectului sau rectului
Incontinență: terapie
Există mai multe moduri de a trata incontinența. În cazuri individuale, terapia incontinenței este adaptată la forma și cauza incontinenței, precum și la situația de viață a pacientului.
Terapia incontinenței urinare
Antrenamentul podelei pelvine: În cazul incontinenței urinare de stres, rezultatele bune pot fi obținute cu antrenamentul podelei pelvine sub îndrumarea unui kinetoterapeut. Procedând astfel, pacientul învață, de exemplu, să reducă stresul pe podeaua pelviană în viața de zi cu zi, să elimine tiparele false de tensiune și să consolideze podeaua pelviană cu exerciții adecvate.
Antrenament în biofeedback: Unora le este greu să simtă mușchii pelvisului și să perceapă și să controleze conștient mușchii sfincterului. În timpul antrenamentului de biofeedback, o mică sondă din rect sau vagin măsoară contracțiile planseului pelvian și declanșează un semnal optic sau acustic. În timpul exercițiilor de podea pelviană, pacientul poate vedea dacă într-adevăr încordează sau relaxează mușchii potriviți.
Electroterapie: Aici mușchii pelvisului sunt antrenați pasiv folosind impulsuri electrice nedureroase.
Antrenament la toaletă (antrenament al vezicii urinare): Aici pacientul trebuie să țină un jurnal de micțiune pentru o perioadă de timp. În fiecare caz, el înregistrează când a simțit nevoia de a urina, când și câtă urină a eliminat și dacă urinarea a fost controlată sau necontrolată. În plus, pacientul trebuie să noteze ce și cât a băut în cursul unei zile sau a unei nopți. Pe baza acestor înregistrări, medicul creează un plan de băut și micțiune. Aceasta specifică cât de mult pacientului i se permite să bea și când să meargă la toaletă pentru a goli vezica (chiar și fără dorința de a urina). Scopul este de a preveni scurgerea necontrolată de urină prin golirea regulată a vezicii urinare.
Antrenamentul la toaletă trebuie făcut numai sub supraveghere medicală, chiar dacă pacientul face singur antrenamentul acasă.
Tratamentul hormonal: În caz de incontinență din cauza lipsei de estrogen în timpul sau după menopauză, medicul poate prescrie un preparat local de estrogen (cum ar fi un unguent).
Medicație: În funcție de tipul de incontinență, medicamentul anticonvulsivant (incontinență urgentă) sau așa-numiții blocanți ai receptorilor alfa sunt potriviți pentru tratament. Acesta din urmă poate slăbi ocluzia vezicii urinare (incontinență de revărsare) sau poate inhiba activitatea spontană a mușchilor vezicii urinare (incontinență reflexă).
Cateter: În cazul incontinenței reflexe, vezica urinară trebuie să fie golită în mod regulat printr-un cateter.
Chirurgie: Incontinența extrauretrală trebuie tratată întotdeauna chirurgical (de exemplu, prin închiderea fistulei). Dacă incontinența se datorează unei prostate mărite, este de obicei necesară o operație. În caz contrar, în cazul incontinenței urinare, intervenția chirurgicală este luată în considerare numai dacă măsurile terapeutice neoperatorii nu aduc succesul dorit.
De exemplu, uretra poate fi apoi închisă de un sfincter artificial sau de o buclă reglabilă. Un implant care comprimă uretra într-o asemenea măsură încât urina nu mai poate curge în mod involuntar, obține un efect similar. În anumite cazuri, uretra este stabilizată cu colagen sau silicon pentru a atenua simptomele incontinenței. Un „stimulator cardiac implantat” poate ajuta la calmarea unei vezici hiperactive sau poate stimula o vezică care nu se mai poate goli singură.
Terapia incontinenței fecale
Antrenamentul podelei pelvine, electroterapia și antrenamentul la toaletă sunt, de asemenea, metode eficiente de terapie pentru incontinența fecală. Uneori, pacientului i se implantează și un stimulator cardiac care îmbunătățește coordonarea între creier, podeaua pelviană, intestin și mușchii sfincterului.
Alte abordări terapeutice posibile sunt:
- Laxative: stimulează în mod specific eliminarea scaunului.
- Inhibitori ai motilității: aceste medicamente opresc mișcările intestinale (peristaltism) și astfel reduc frecvența mișcărilor intestinale.
- Chirurgie: De exemplu, sfincterele rănite pot fi cusute. Dacă intestinul gros s-a scufundat din cauza unei podele pelvine slabe, chirurgul îl poate fixa înapoi la sacrum. În unele cazuri de incontinență fecală, se folosește un sfincter artificial.
Incontinență urinară: beți corect
Mai ales în cazul incontinenței urinare, băutul joacă brusc un rol decisiv pentru cei afectați: De teama urinării necontrolate, încearcă să bea cât mai puțin posibil. Cu toate acestea, acest lucru nu îmbunătățește starea - dimpotrivă: dacă există un aport insuficient de lichide, urina din vezică este mai concentrată, ceea ce poate crește dorința de a urina și irita membrana mucoasă a vezicii. În plus, vezica urinară, ureterul și tubul sunt slab spălate dacă beți prea puțin. Acest lucru facilitează atașarea bacteriilor - rezultă o infecție a tractului urinar.
Dacă aveți incontinență urinară, trebuie să discutați cu medicul dumneavoastră cât de mult și în ce momente ale zilei trebuie să beți. El vă poate cere mai întâi să păstrați un jurnal de micțiune pentru câteva zile, în care să vă înregistrați cu precizie aportul de lichide și urinarea (a se vedea mai sus: antrenament la toaletă). Pe baza acestor înregistrări, medicul vă poate recomanda cantități și timpuri adecvate de băut.
Apa plată și ceaiurile din plante sunt cele mai bune pentru incontinență. Un ceai special al vezicii urinare poate ajuta, de asemenea, de exemplu, cu incontinență urgentă. Cafeaua, alcoolul și băuturile carbogazoase sunt mai puțin bune, deoarece au un efect diuretic.
Incontinență: ce altceva poți face?
Da, incontinența înseamnă pierderea controlului. Dar nu înseamnă că cei afectați sunt neajutorați. Există câteva lucruri pe care toată lumea le poate face singuri pentru a face față mai bine incontinenței sau pentru a preveni incontinența:
Utilizați ajutoare pentru incontinență: Șabloanele cu diferite forțe de aspirație, chiloții de unică folosință cu șabloanele incluse, slipul pentru incontinență sau tampoanele anale pot ajuta la rezolvarea incontinenței în viața de zi cu zi. Bărbații cu incontinență urinară pot folosi un pisoar prezervativ. Acesta este un tip de prezervativ care scurge urina într-o pungă.
Mergând la toaletă suficient de des: dacă mergeți la toaletă prea des sau prea rar, vezica urinară nu este bună și vă poate crește semnificativ riscul de incontinență urinară. Dacă urinați prea des, vezica urinară „se obișnuiește” cu cantitățile mici de urină la un moment dat și nu mai poate stoca cantități mai mari de urină. Dacă mergi la toaletă foarte rar, îți întinzi în mod constant mușchii vezicii urinare și riști tulburări funcționale.
Reducerea greutății: obezitatea este un factor important de risc pentru incontinență, crește presiunea în cavitatea abdominală și favorizează astfel incontinența sau agravează incontinența existentă. Deci, dacă cântăriți prea mult, încercați să slăbiți. Acest lucru are, de asemenea, un efect pozitiv asupra succesului antrenamentului podelei pelvine.
Aveți grijă de corp: cu o îngrijire atentă a corpului puteți preveni bolile de piele ca urmare a slăbiciunii vezicii urinare.
Consumul de alimente prietenoase cu vezica urinară: Evitați alimentele care pot irita vezica urinară, cum ar fi condimentele fierbinți sau cafeaua. În cazul incontinenței fecale, o dietă bogată în fibre poate normaliza mișcările intestinale. Ar trebui să evitați în mare măsură alimentele flatulente.
Tehnici de relaxare: exercițiile de relaxare, cum ar fi antrenamentul autogen, pot ajuta dacă incontinența are declanșatori emoționali.
Incontinență: examene medicale
Mulți oameni se simt jenați când nu mai pot ține urina sau scaunul în mod corespunzător. Își îndură boala în liniște și nici nu îndrăznesc să vorbească cu medicul lor despre acest subiect. O greșeală, pentru că există instrumente eficiente. În orice caz, cei afectați trebuie examinați și tratați de un medic cât mai curând posibil.
Sondaj de istoric medical
Într-o conversație, medicul întreabă mai întâi despre plângerile exacte și istoricul pacientului (anamneză). În acest fel poate afla de ce tip de incontinență suferă cineva și restrânge cauzele posibile. Întrebările posibile din interviul cu anamneză sunt:
- De cât timp ați avut scăpări necontrolate de urină sau scaun?
- Cât de des treceți urină / scaun?
- Provoacă durere?
- În ce ocazii apare scurgerea involuntară de urină sau scaun?
- Simțiți că vezica / intestinul nu se golește complet?
- Puteți simți dacă vezica / intestinul dvs. este plin sau gol?
- Ați făcut o operație? Ai născut un copil?
- Aveți boli de bază (diabet, scleroză multiplă, Parkinson etc.)?
Investigații
Diverse examinări ajută la clarificarea incontinenței. Metodele care au sens în cazuri individuale depind, printre altele, de tipul și severitatea incontinenței. Cele mai importante investigații sunt:
- Examinarea organelor genitale externe și a rectului: oferă indicii despre cauzele incontinenței. Acest lucru poate ajuta uneori medicul să observe fistulele sau o prostată mărită. De asemenea, poate verifica tensiunea mușchilor sfincterului.
- Examen ginecologic: De exemplu, o scădere a uterului sau a vaginului poate fi identificată ca fiind cauza incontinenței urinare.
- Analize de urină și sânge: pot da dovezi de infecție sau inflamație.
- Examinarea cu ultrasunete: Ecografia poate fi utilizată pentru a estima cantitatea de urină rămasă în vezică în caz de incontinență urinară. Se pot depista și pietre la rinichi sau vezică, tumori sau malformații congenitale. Leziunile după o operație pot fi detectate și la ultrasunete.
- Urodinamica: În cazul incontinenței urinare, medicul poate folosi examinări urodinamice pentru a evalua funcția vezicii urinare. De exemplu, ca parte a uroflowmetriei, electrozii pot fi utilizați pentru a măsura cantitatea de urină, durata urinării și activitatea podelei pelvine și a mușchilor abdominali în timpul urinării.
- Vezică sau colonoscopie: poate fi necesară descoperirea, de exemplu, a inflamației vezicii urinare sau a mucoasei intestinale sau a tumorilor vezicii urinare sau a intestinului.
- Imagini de contrast cu raze X: pot oferi informații despre o defecțiune a vezicii urinare sau a rectului. Pentru a face acest lucru, vezica sau rectul este umplut mai întâi cu un mediu de contrast. Razele X sunt apoi luate în timp ce urinează sau defecează. În acest fel, procesele funcționale pot fi analizate și protuberanțele și indentările sau incidentele interne pot fi identificate ca fiind cauza incontinenței.
Informații suplimentare
Instrucțiuni:
- Ghidul „Incontinența la stres a femeilor” al Societății germane de ginecologie și obstetrică
- Orientarea „Incontinența urinară la pacienții geriatrici, diagnostic și terapie” a Societății germane pentru geriatrie
Grupuri de auto-ajutor:
- Incontinență de auto-ajutor e.V .: https://www.inkontinenz-selbsthilfe.com/
- Incontinența asociației de auto-ajutor e.V.: Https://www.selbsthilfeverband-inkontinenz.org/
















.jpg)