Boala Osler
Ricarda Schwarz a studiat medicina la Würzburg, unde și-a finalizat și doctoratul. După o gamă largă de sarcini în pregătirea medicală practică (PJ) în Flensburg, Hamburg și Noua Zeelandă, ea lucrează acum în neuroradiologie și radiologie la Spitalul Universitar din Tübingen.
Mai multe despre experții Tot conținutul este verificat de jurnaliștii medicali.Boala Osler este o boală ereditară rară în care vasele de sânge dilatate anormal se dezvoltă în diferite părți ale corpului. Aceste vase sunt ușor vulnerabile, motiv pentru care sângerările apar frecvent, de exemplu sub formă de sângerări nazale. O vindecare nu este încă posibilă. Cu toate acestea, diferite opțiuni de tratament simptomatic permit majorității oamenilor să ducă o viață în mare măsură normală. Aici puteți citi tot ce trebuie să știți despre boala Osler.
Coduri ICD pentru această boală: codurile ICD sunt coduri recunoscute la nivel internațional pentru diagnostice medicale. Acestea pot fi găsite, de exemplu, în scrisorile medicului sau pe certificatele de incapacitate de muncă. I78

Boala Osler: descriere
Boala Osler (sindromul Rendu-Osler-Weber) a fost numită după descoperitorul ei și este cunoscută și sub numele de telangiectazie hemoragică ereditară (HHT). Acest termen ascunde deja caracteristicile esențiale ale acestei boli:
„Ereditar” înseamnă că este o boală moștenită. Termenul „hemoragic” este derivat din grecescul „haima” (sânge) și „rhegnynai” (flux) și descrie sângerarea care apare în boala Osler, precum sângerări nazale, tuse de sânge sau sângerări gastro-intestinale. Cuvântul „telangiectasia” provine și din greacă: „telos” (larg), „angeion” (vas) și „ektasis” (expansiune). Aceasta descrie simptomele pielii roșii, punctiforme, care sunt deosebit de vizibile pe față. Acestea sunt măriri patologice ale celor mai mici vase de sânge (capilare).
Nu există date fiabile privind incidența bolii Osler. Deutsches Ärzteblatt descrie că una din 10.000 de persoane este afectată de această boală. În general, aceasta este o boală rară. Cu toate acestea, boala Osler este mai frecventă în Franța, Danemarca și Japonia.
Boala Osler: simptome
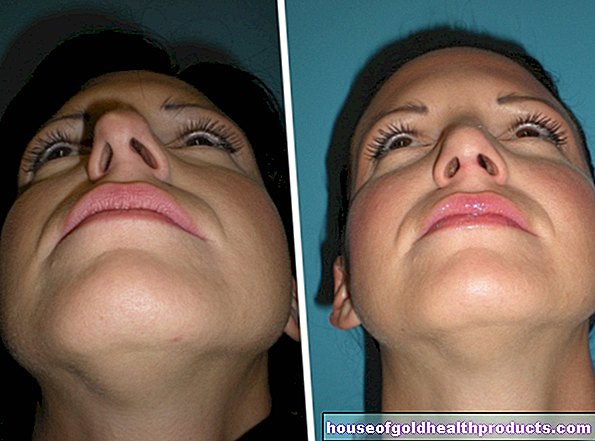
Simptomele bolii Osler pot fi foarte diferite. Primul simptom este de obicei sângerări nazale grele și recurente. Apare de obicei înainte de vârsta de 20 de ani. Abia mai târziu apar vasodilatațiile tipiforme punctiforme (telangiectaziile) pe față, degete și alte părți ale corpului.
În plus, boala Osler afectează ficatul la 80% dintre pacienți, tractul gastrointestinal la 44%, plămânii la 33% și creierul la 15%. În majoritatea cazurilor, conexiunile de scurtcircuit se dezvoltă între artere și vene. Drept urmare, sângele se scurge din artere (presiune ridicată) în vene (presiune scăzută), umplând excesiv venele cu sânge. Venele sunt supraîncărcate de fluxul sanguin crescut și se formează congestie de sânge în vene. În funcție de organul afectat, această congestie venoasă poate avea consecințe diferite.
Sângerări nasale
Epistaxisul este simptomul tipic al bolii Osler: la până la 90% dintre pacienți apar sângerări nazale spontane, grele și adesea recurente în cursul bolii. Nu există un declanșator specific, cum ar fi un accident sau o cădere. Sângerarea nasului este de obicei unul dintre primele simptome ale bolii, care apare de obicei până la vârsta de 20 de ani. În cazuri rare, se manifestă și după aceea.
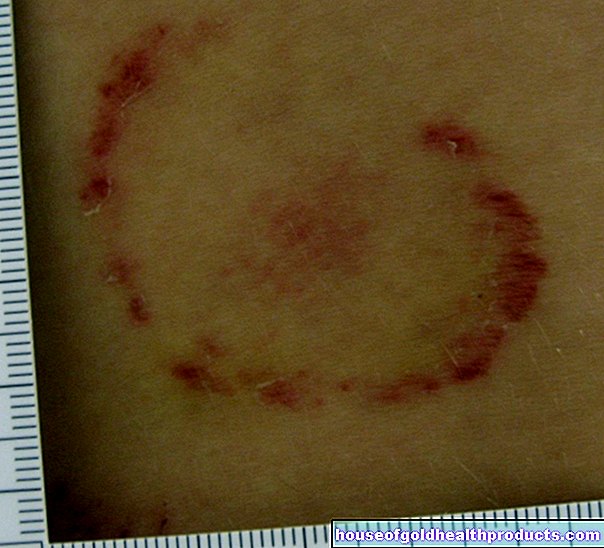
Telangiectasia
Aceasta se înțelege ca însemnând capilare extinse. În boala Osler, telangiectaziile apar ca pete mici, roșiatice, asemănătoare punctelor pe piele. Deoarece boala Osler este o boală sistemică, ea poate apărea în principiu oriunde pe corp. Locațiile deosebit de frecvente sunt zona feței (obraji, buze, limbă, nas sau urechi) și degetele (aici mai ales pe vârfurile degetelor).
ficat
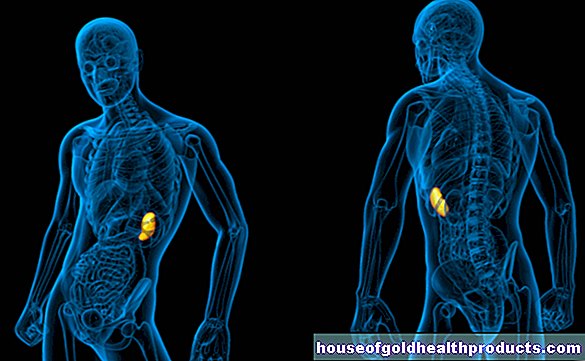
Ficatul este, de asemenea, afectat la aproximativ 80% dintre pacienții cu boală Osler. Există conexiuni de scurtcircuit între artere și vene (șunturi). În marea majoritate a cazurilor, aceste modificări vasculare nu duc la simptome. Cu toate acestea, în cazuri rare, se pot dezvolta insuficiență cardiacă, hipertensiune arterială în vena hepatică sau congestie biliară. Sângele poate face backup în plămâni (dificultăți de respirație), ficat (cu simptome de hipertensiune venoasă hepatică) sau picioare (picioare umflate, edem).
Presiunea ridicată în vena hepatică a bolii Osler poate ocoli vasele de sânge și poate duce la sângerări (vărsături de sânge). În plus, se poate forma ascită și funcția de detoxifiere a ficatului poate fi afectată. De asemenea, este posibil ca factorii de coagulare formați în ficat să fie produși doar într-o măsură limitată, ceea ce înseamnă că sângerarea poate apărea mai ușor. Puteți observa o congestie biliară atunci când pielea și albul ochilor devin galbene. Pielea mănâncă adesea inconfortabil. Scaunul poate fi decolorat, iar urina poate părea maronie.
Tract gastrointestinal
Telangiectaziile pot fi găsite și în tractul gastro-intestinal în boala Osler. De obicei se dezvoltă odată cu vârsta și pot provoca sângerări gastro-intestinale. Acest lucru poate provoca decolorare neagră (scaun gudronat) sau sânge pe scaun. Sângerările abundente repetate pot provoca anemie.
plămân
Conexiunile de scurtcircuit între sistemele vaselor de sânge arteriale și venoase din plămâni sunt de obicei mai mari și sunt cunoscute sub numele de malformații pulmonare arteriovenoase (PAVM). Acestea apar la aproximativ o treime din persoanele cu boala Osler și pot duce la tuse de sânge.
În plus, există un risc crescut de așa-numitele embolii paradoxale cu boala Osler. De regulă, în vene se formează tromboze (cheaguri de sânge). Dacă se slăbesc și sunt măturați în fluxul sanguin sub formă de embol, în mod normal ajung la vasele pulmonare numai prin inima dreaptă, unde pot bloca vasele pulmonare (embolie pulmonară). Cu toate acestea, embolul nu ajunge mai departe în inima stângă și, prin urmare, nici în vasele arteriale. Organele care primesc sânge arterial din inima stângă sunt, prin urmare, de obicei neafectate de astfel de emboli.
Sistemul nervos central
Simptomele sistemului nervos central în boala Osler apar în mare parte din conexiunile de scurtcircuit din plămâni. Materialul transportat din venele pulmonare poate duce la acumularea de puroi bacterian sau un accident vascular cerebral. Cu toate acestea, în boala Osler pot exista și conexiuni directe de scurtcircuit între artere și vene din creier. Acestea duc mai ales la dureri de cap, convulsii și sângerări.
Boala Osler: cauze și factori de risc
Boala Osler este cauzată de o schimbare genetică care poate fi moștenită indiferent de sex. Aceasta înseamnă: Dacă un părinte suferă de boala Osler, există o șansă de 50% ca și copilul să aibă predispoziția genetică pentru boala Osler. Un purtător de gene nu are întotdeauna toate simptomele bolii (penetranță incompletă).
Boala Osler: examinări și diagnostic
Dacă un pacient suferă de simptome ale bolii Osler, medicul trebuie să verifice așa-numitele criterii Curaḉao. Există patru criterii tipice pentru boala Osler. Pentru a se face un diagnostic fiabil al bolii Osler, trebuie îndeplinite cel puțin trei dintre aceste criterii. Dacă doar două dintre criterii sunt pozitive, acest lucru sugerează doar suspiciunea bolii, astfel încât sunt necesare investigații suplimentare. Dacă se aplică un singur criteriu, cel mai probabil nu există boala Osler.
1) sângerări nazale
Cu boala Osler, cei afectați suferă de sângerări nazale recurente care apar fără un declanșator specific (cum ar fi o cădere).
2) telangiectasia
Medicul verifică dacă buzele, cavitatea bucală, nasul și degetele prezintă măriri vasculare roșii, punctiforme. Caracteristica telangiectaziilor din boala Osler este că acestea dispar atunci când apăsați pe ele cu un obiect transparent (de exemplu, o spatulă de sticlă).
3) Implicarea organelor interne
Pot fi necesare diferite examinări pentru a afla dacă organele interne, cum ar fi plămânii, ficatul sau tractul gastro-intestinal sunt, de asemenea, afectate: Dacă medicul raportează anemie (anemie) cauzată de pierderea de sânge evidentă sau neobservată (de exemplu, sângerare din intestin) suspectată de a avea boală, el trage sânge. Aceasta este utilizată pentru a determina nivelul de hemoglobină (Hb) din sânge, care este prea scăzut în anemie. Pentru a detecta vasodilatația în tractul gastro-intestinal, este necesară o gastrică și colonoscopie. Medicul poate determina modificările vasculare ale ficatului cu o ecografie (sonografie). Modificările plămânilor sau ale creierului pot fi observate pe o scanare computerizată (CT) sau prin imagistică prin rezonanță magnetică (RMN). Pentru a putea vedea vasele mai bine, un mediu de contrast este injectat într-o venă înainte de examinare.
4) Relația cu boala Osler
Dacă un alt membru al familiei înrudit cu gradul I (mamă, tată, frați, copii) are boala, acest criteriu este îndeplinit.
Deși diagnosticul bolii Osler se bazează în principal pe criteriile Curaḉao, în zilele noastre se poate face și un diagnostic genetic dintr-o probă de sânge. Se efectuează în principal la persoanele cu o boală mai severă cu afectare pulmonară sau dacă există o modificare genetică tipică la membrii familiei afectați.
Boala Osler: tratament
Cele două probleme principale ale bolii Osler sunt, pe de o parte, vasele mărite patologic din care poate sângera regulat. Pe de altă parte, conexiunile de scurtcircuit (anastomoze) în organele interne pot deteriora funcția organelor organelor afectate (în special plămânii și ficatul) și pot duce la sângerări severe. Prin urmare, obiectivele tratamentului includ în primul rând obliterarea surselor potențiale de sângerare (în special nasul) și, dacă este necesar, eliminarea scurtcircuitelor vasculare (de exemplu în plămâni) cu tehnici chirurgicale. Diverse medicamente completează aceste măsuri.
Tratamentul sângerărilor nazale
Sângerările frecvente ale nasului sunt deosebit de stresante pentru cei afectați. Boala Osler este tratată cu următoarele măsuri:
Unguente nazale și ambalare nazală
Unguentele nazale pot fi utilizate pentru a preveni sângerările frecvente ale nasului asociate bolii Osler. Hidratează mucoasa nasului, reducând riscul de rupere și sângerare. În cazul sângerărilor acute, puternice, poate fi necesară o împachetare nazală. O tamponare este un material de umplutură care este umplut în nară pentru a opri sângerarea. Poate fi realizat din diferite materiale, dar ar trebui să fie ușor de detașat de mucoasa nazală. Tamponade special dezvoltate pentru sângerări nasale sunt disponibile în farmacii.
Coagulare
Dacă sângerarea nazală nu poate fi tratată în mod adecvat cu unguente și tamponări, vasele de sânge dilatate din nas pot fi obliterate cu ajutorul unei proceduri laser sau electrice. Cu toate acestea, acest lucru poate răni septul nazal, care la rândul său poate duce la sângerări abundente.
Grefa de piele
Dacă peretele nazal este aproape complet pătruns cu vasodilatația tipică bolii Osler, se poate efectua o grefă de piele. Mai întâi, mucoasa nazală este îndepărtată și apoi înlocuită cu piele de pe coapsă sau cu mucoasă bucală. Cu această procedură, sângerarea nasului dispare relativ fiabil. Cu toate acestea, poate apărea un nas uscat cu cruste și cruste și pierderea mirosului.
Închiderea nazală operativă
Dacă simptomele sunt extrem de pronunțate, nasul poate fi complet închis chirurgical. Acest lucru împiedică să apară sângerări nazale. Cu toate acestea, cei afectați trebuie să respire pe gură pentru tot restul vieții. Această procedură este adecvată în principal persoanelor cu boală Osler care trebuie să ia medicamente pentru diluarea sângelui și care cu greu pot opri sângerarea nasului.
Medicament
Dacă pacienții cu boala Osler suferă de sângerări nazale recurente, terapia medicamentoasă poate fi, de asemenea, utilă. De exemplu, se ia în considerare ingredientul activ acid tranexamic, care se administrează oral sub formă de tablete. Acidul tranexamic previne formarea cheagurilor de sânge care se formează atunci când cheagurile de sânge se dizolvă din nou.
Tratamentul simptomelor hepatice
Implicarea ficatului în boala Osler trebuie tratată cu medicamente cât mai mult timp posibil, pentru a evita intervențiile chirurgicale din cauza riscului ridicat de sângerare. De exemplu, beta-blocantele pot reduce tensiunea arterială crescută existentă în vena portă. Opțiunile de terapie suplimentare depind de reclamațiile individuale. Închiderea endoscopică a vaselor hepatice modificate sau, în cazuri extreme, un transplant de ficat sunt asociate cu riscuri ridicate și, prin urmare, nu ar trebui să se facă în boala Osler.
Tratamentul simptomelor tractului gastro-intestinal
Dacă telangiectaziile din regiunea gastro-intestinală duc la anemie (anemie), fierul trebuie înlocuit cu un preparat cu capsule sau o perfuzie. În cazuri rare, transfuziile de sânge sunt necesare pentru tratarea anemiei. Dacă vasele mărite sau sângerante sunt detectate în timpul colonoscopiei, acestea pot fi obliterate în timpul colonoscopiei. Există, de asemenea, dovezi că terapia cu hormoni sexuali feminini (estrogeni și gestageni) îmbunătățește hemostaza în tractul gastro-intestinal. Acești hormoni stimulează formarea factorilor de coagulare în ficat, care sunt responsabili de coagularea sângelui. Dacă mai mulți factori de coagulare circulă în sânge, acest lucru îmbunătățește propria hemostază a corpului. Cu toate acestea, această opțiune de terapie este posibilă numai pentru pacienții cu boală Osler din menopauză.
Tratamentul simptomelor pulmonare
Dacă există plăgi scurte vasculare pronunțate (anastomoze) în plămâni în boala Osler, acestea pot fi închise ca parte a examinării cu cateter. Pentru a face acest lucru, artera femurală este căutată în zona inghinală. Cu un tub mic (cateter), medicul poate pătrunde apoi în sistemul vascular până la modificarea vasculară corespunzătoare. Acesta este închis de o spirală mică de sârmă sau de un balon. Acest lucru nu afectează alimentarea cu sânge a plămânilor.
Tratamentul simptomelor sistemului nervos central
Dacă vasele de sânge din creier sunt modificate anormal, acestea pot fi tratate cu măsuri neurochirurgicale. Opțiunile posibile de tratament trebuie discutate cu neurologii (neurologi), neurochirurgi și radiologi și sunt întotdeauna individuale.
Boala Osler: evoluția bolii și prognosticul
Deoarece boala Osler este o boală genetică, nu este posibilă o vindecare în sens restrâns. Cu toate acestea, măsurile de tratament simptomatic prezentate permit celor mai mulți oameni care suferă de boala Osler să ducă o viață în mare măsură normală. Pacienții cu conexiuni de scurtcircuit cunoscute în plămâni ar trebui să se abțină de la scufundări numai cu butelii de aer comprimat, deoarece emboliile de aer care pun viața în pericol pot apărea mai frecvent.
Cu controale medicale regulate, posibilele complicații care implică organele interne pot fi identificate și tratate rapid înainte de a provoca simptome. Malformațiile venoase arteriale pulmonare pot crește odată cu vârsta și în timpul sarcinii și pot provoca probleme grave de sângerare.
În general, evoluția bolii și prognosticul nu sunt aceleași la toți pacienții cu boală Osler. Spectrul posibilelor plângeri variază de la doar ușoare restricții la complicații care pun viața în pericol ca urmare a bolii Osler.
Etichete: droguri ochi interviu