Sindromul Kawasaki
Fabian Dupont este scriitor independent în cadrul departamentului medical Specialistul în medicină umană a lucrat deja pentru lucrări științifice în Belgia, Spania, Rwanda, SUA, Marea Britanie, Africa de Sud, Noua Zeelandă și Elveția, printre altele. Obiectul tezei sale de doctorat a fost neurologia tropicală, dar interesul său special este sănătatea publică internațională și comunicarea ușoară a faptelor medicale.
Mai multe despre experții Tot conținutul este verificat de jurnaliștii medicali.Sindromul Kawasaki este inflamația vaselor de sânge care afectează în cea mai mare parte copiii cu vârste cuprinse între doi și cinci ani. Dacă nu sunt tratate, arterele coronare sunt grav deteriorate în aproape o treime din cazuri, ceea ce poate duce la un atac de cord, sângerare și, în cele din urmă, la moarte. Cu toate acestea, dacă recunoașteți și tratați în timp util sindromul Kawasaki, șansa de supraviețuire este de 99,5%. Citiți aici toate simptomele și tratamentul sindromului Kawasaki.
Coduri ICD pentru această boală: codurile ICD sunt coduri recunoscute la nivel internațional pentru diagnostice medicale. Acestea pot fi găsite, de exemplu, în scrisorile medicului sau pe certificatele de incapacitate de muncă. M30

Sindromul Kawasaki: descriere
Sindromul Kawasaki este o boală inflamatorie acută a vaselor de sânge mici și mijlocii și poate afecta întregul corp și toate organele. De aceea boala se poate ascunde în spatele unei largi varietăți de simptome.
Pediatrii consideră că sindromul Kawasaki este o boală reumatică în sens mai larg. Mai precis, aparține grupului de vasculitide (inflamația vaselor de sânge). Un alt nume pentru sindromul Kawasaki este „sindromul ganglionilor limfatici mucocutanati”.
Sindromul Kawasaki își ia numele de la japonezul Kawasaki care a definit prima dată boala în 1967. El a descris cazuri de copii care au avut febră mare timp de câteva zile, care nu puteau fi reduse și care păreau grav bolnavi.
În majoritatea cazurilor, copiii mici dezvoltă sindromul Kawasaki. Nu se știe exact de ce apare inflamația. Se crede că este o reacție exagerată a sistemului imunitar, care a fost activată într-un moment mai devreme de către agenții patogeni. Odată cu inflamația vasculară a sindromului Kawasaki există o reacție inflamatorie fără ca agenții patogeni să atace peretele vascular. Această inflamație se manifestă în diferite părți ale corpului, dar inima este deosebit de expusă riscului.
Pericolele sindromului Kawasaki
Inflamația arterelor coronare poate deteriora peretele vasului. Dacă există sângerări sau blocaje ale vaselor de sânge, consecințele grave pentru pacient sunt amenințate. Monitorizarea medicală intensivă este esențială pentru a detecta posibilele complicații precoce. Chiar și la ani după boală, un atac de cord este încă posibil din cauza deteriorării arterelor coronare din sindromul Kawasaki. Adulții care au suferit de sindromul Kawasaki în copilărie pot fi încă în pericol de moarte la ani după boală din cauza complicațiilor cardiace severe.
Sindromul Kawasaki: simptome
Sindromul Kawasaki se poate ascunde în spatele unei largi varietăți de simptome. Deoarece boala poate afecta în principiu aproape orice organ. Cu toate acestea, există cinci simptome principale care sunt foarte tipice și, atunci când sunt combinate, ar trebui să te facă întotdeauna să te gândești la sindromul Kawasaki.
- În toate cazurile, există o febră mai mare de 39 ° C timp de mai mult de cinci zile. Ceea ce este special la această febră este că nu se poate determina nicio cauză. Bacteriile sau virușii sunt adesea cauza febrei, dar niciun agent patogen nu poate fi găsit în sindromul Kawasaki. Nici terapia cu antibiotice nu poate scădea febra.
- Mucoasa bucală, limba și buzele sunt roșu aprins la 90% dintre bolnavi. Medicii se referă la aceste simptome ca buze de lac și o limbă de căpșuni sau zmeură.
- În 80% din cazuri există o erupție pe piept, stomac și spate. Acest lucru poate arăta foarte diferit și poate aminti de scarlatină sau rujeolă. Există, de asemenea, o erupție pe palmă și tălpile picioarelor. După două-trei săptămâni, pielea de la degete și de la picioare începe să se descuameze. Peelingul pielii este un semn foarte tardiv al sindromului Kawasaki.
- foarte des apare conjunctivita bilaterală (conjunctivită). Ambii ochi sunt roșii, iar vasele roșii mici pot fi văzute în albul ochilor. În sindromul Kawasaki, puroiul nu se dezvoltă deoarece nu există bacterii implicate în inflamație. Prin urmare, conjunctivita purulentă ar vorbi împotriva sindromului Kawasaki.
- La aproximativ două treimi dintre pacienți, ganglionii limfatici de pe gât sunt umflați. Acesta este adesea un semn că are loc o reacție inflamatorie în organism și că sistemul imunitar este activat.
Puteți vedea rapid de la copiii afectați că sunt grav bolnavi. Sunt limpezi, inactivi și în stare proastă. Sindromul Kawasaki poate afecta orice organ din corp, permițând bolii să se ascundă în spatele unei largi varietăți de simptome. Pe lângă punctele menționate mai sus, pot apărea și dureri articulare, diaree, vărsături, cefalee, urinare dureroasă sau dureri toracice.
De departe cea mai periculoasă complicație este inflamația vaselor cardiace. Dacă mușchiul inimii este alimentat insuficient cu oxigen sau dacă există un atac de cord, pot apărea simptome tipice, cum ar fi durerea toracică care iradiază spre braț, senzația de apăsare în piept și dificultăți de respirație. Prin urmare, este necesară o monitorizare intensivă a inimii în fiecare caz, pentru a detecta în timp util complicațiile grave.
Sindromul Kawasaki: cauze și factori de risc
Cauzele sindromului Kawasaki sunt în mare parte inexplicabile. Cercetătorii suspectează că acest lucru se datorează unei reacții exagerate a propriului sistem de apărare al corpului. Acest lucru declanșează o reacție inflamatorie în vasele de sânge și deteriorează peretele vasului. O componentă genetică ar trebui să joace, de asemenea, un rol. Unii experți, pe de altă parte, presupun că celulele vaselor de sânge în sine exagerează și că inflamația se dezvoltă în acest fel.
În Germania, nouă din 10.000 de copii dezvoltă sindromul Kawasaki în fiecare an. În Japonia, rata incidenței este de peste 20 de ori mai mare. Motivul pentru acest lucru nu este cunoscut. Patru din cinci persoane cu boala sunt copii cu vârste cuprinse între doi și cinci ani. Băieții sunt mai predispuși să aibă sindromul Kawasaki decât fetele.
În afară de o anumită predispoziție genetică, nu sunt cunoscuți alți factori de risc. Posibila componentă genetică a fost descoperită deoarece frații cu un sindrom Kawasaki pacienții sunt mai predispuși să dezvolte ei înșiși sindromul Kawasaki.
Sindromul Kawasaki: investigații și diagnostic
Diagnosticul sindromului Kawasaki se face în primul rând clinic. Nu există teste specifice pentru boală. Medicul ar trebui să se gândească la sindromul Kawasaki dacă există patru dintre cele cinci simptome descrise mai detaliat mai sus.
- febră
- erupții cutanate
- Roșeața mucoasei bucale
- Conjunctivită
- Umflarea ganglionilor limfatici
Dacă se suspectează sindromul Kawasaki, inima trebuie examinată îndeaproape. O electrocardiogramă (EKG) și o ecografie cardiacă sunt necesare în special pentru a detecta posibile leziuni ale mușchiului cardiac într-un stadiu incipient. Dacă un copil are febră de câteva zile și medicul nu poate găsi o cauză a creșterii temperaturii, el ar trebui să se gândească întotdeauna la sindromul Kawasaki.
Există, de asemenea, câteva semne în sânge care pot ajuta medicul curant să facă un diagnostic. Așa-numitele valori ale inflamației (leucocite, proteine C-reactive și viteza de sedimentare) sunt crescute și indică un proces inflamator. Nu sunt detectate bacterii sau viruși în sânge, altfel ar exista mai multe suspiciuni de otrăvire a sângelui (sepsis).
Dacă se suspectează sindromul Kawasaki, trebuie examinate și celelalte organe. Tehnica cu ultrasunete este deosebit de utilă aici, deoarece poate fi utilizată pentru a descrie toate organele cavității abdominale.
Sindromul Kawasaki: tratament
Tratamentul pentru sindromul Kawasaki s-a îmbunătățit mult în ultimii ani. O terapie cu anticorpi (imunoglobuline) este standardă astăzi. Acestea sunt proteine produse artificial care limitează reacția inflamatorie și pot ghida sistemul imunitar înapoi în canalele obișnuite. Prin administrarea la timp, leziunile vasculare ale inimii sunt evitate în mare măsură și, prin urmare, complicațiile sunt mult mai puțin frecvente.
De regulă, acidul acetilsalicilic (ASA) este administrat și pentru a reduce febra și pentru a inhiba coagularea sângelui. Se crede că acest lucru va reduce și mai mult numărul de atacuri de cord.
Dacă copilul nu se simte mai bine la una sau două zile după începerea terapiei, așa-numitele steroizi pot fi administrate pe lângă imunoglobuline și ASA. Steroizii precum cortizonul inhibă sistemul imunitar și astfel opresc reacțiile inflamatorii din organism. În prezent, se efectuează studii în Statele Unite pentru a afla mai multe despre ce medicament funcționează cel mai bine când. Dacă este necesar, terapia cu steroizi împreună cu imunoglobuline are sens la începutul tratamentului.
Dacă arterele coronare s-au rupt sau s-au blocat deja, poate fi necesar să se restabilească alimentarea cu sânge a inimii cu ajutorul unui cateter sau chirurgical. Cu toate acestea, acest lucru este rar cazul. Pentru aceasta sunt posibile implantări de secțiuni vasculare sănătoase sau proteze vasculare, dar și stenturi. Acestea sunt tuburi mici, împletite, care susțin artera afectată din interior.
Chiar și după sindromul Kawasaki acut, bine tratat, inima trebuie examinată pentru a se deteriora. În unele cazuri, coagularea sângelui trebuie inhibată cu ajutorul ASA timp de câteva luni, pentru a evita complicațiile tardive la nivelul inimii.
Sindromul Kawasaki: evoluția bolii și prognosticul
Deoarece toate organele din sindromul Kawasaki pot fi afectate de inflamația vasculară, evoluția bolii poate diferi foarte mult. În faza acută, poate apărea și inflamația mușchiului inimii (miocardită), care poate deteriora inima și mușchiul inimii pe termen lung. Infarctele și umflarea pereților vaselor (anevrisme) apar de obicei la câteva săptămâni după debutul febrei cel mai devreme.
Există, de asemenea, cursuri atipice în sindromul Kawasaki, în care diagnosticul este dificil de pus din cauza lipsei simptomelor caracteristice. Suspiciunea sindromului Kawasaki apare adesea foarte târziu.
Prognosticul sindromului Kawasaki este influențat pozitiv, mai presus de toate, prin începerea terapiei cât mai repede posibil. Cu cât deteriorarea vaselor este mai mică, cu atât este mai mică probabilitatea consecințelor pe termen lung ale bolii. Pentru a evalua daunele pe termen lung, se caută nereguli în interiorul arterelor coronare. Această examinare arată dacă și unde se pot dezvolta anevrisme în peretele vasului. Aproximativ jumătate din toate anevrismele se rezolvă de la sine. Alte pungi persistă pe viață și prezintă un risc care pune viața în pericol. Complicațiile sindromului Kawasaki includ:
- Inflamația mușchiului cardiac (miocardită acută)
- Constricții ale arterelor coronare (stenoze)
- Moartea unor părți ale mușchiului cardiac (infarct miocardic)
- Inflamația sacului cardiac (pericardită)
- Aritmii cardiace
- Ruptura unui anevrism
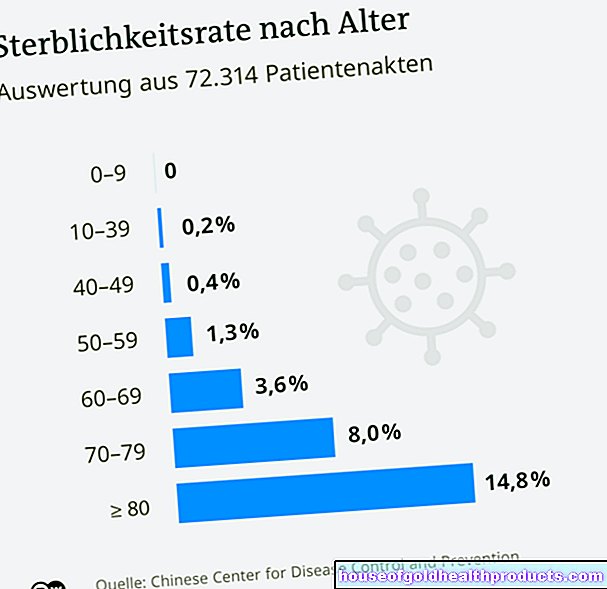
Cu o terapie la timp, 99,5% supraviețuiesc sindromului Kawasaki, chiar dacă consecințele pe termen lung nu pot fi estimate la început.
Etichete: gpp parteneriat sexual prevenirea