Incontinența fecală
Tanja Unterberger a studiat jurnalismul și știința comunicării la Viena. În 2015 și-a început activitatea ca redactor medical la din Austria. Pe lângă scrierea de texte de specialitate, articole din reviste și știri, jurnalistul are și experiență în podcasting și producție video.
Mai multe despre experții Tot conținutul este verificat de jurnaliștii medicali.Incontinența fecală (de asemenea, incontinența intestinului, incontinența anală sau anorectală) este incapacitatea de a reține gazele scaunului sau intestinului sau de a goli în mod conștient intestinul. Adesea cauza este sfincterul slab sau mușchii pelvisului (de exemplu, legate de vârstă sau după naștere). Terapia poate include medicamente, o schimbare a dietei și antrenamentului podelei pelvine și, rareori, o operație. Citiți mai multe despre acest lucru aici!

Prezentare scurta
- Cauze: scăderea mușchilor sfincterului și a mușchilor pelvisului, declanșată printre altele prin creșterea vârstei, a bolilor (de exemplu accident vascular cerebral) sau a leziunilor (de exemplu, lacrimă perineală după naștere)
- Tratament: Medicul tratează incontinența fecală în funcție de cauză. Medicamentele, biofeedback-ul și fizioterapia, schimbarea dietei sau tampoanele anale vă pot ajuta. În cazurile severe, intervenția chirurgicală este necesară.
- Descriere: În cazul incontinenței fecale, cei afectați își pierd capacitatea de a-și reține conținutul intestinal și gazele intestinale.
- Diagnostic: Discutați cu medicul (de exemplu, despre comportamentul scaunului), examinări fizice ale mușchiului sfincterian și rectului (de exemplu, colonoscopie, examinare cu ultrasunete, manometrie a sfincterului anal, defecografie)
- Curs: Prognosticul este foarte diferit și depinde de cauza și vârsta persoanei afectate. În multe cazuri, calitatea vieții poate fi îmbunătățită semnificativ cu terapii adecvate.
- Prevenire: Consolidați podeaua pelviană (de exemplu, prin exerciții specifice, antrenamente pentru podeaua pelviană), deplasați-vă în mod regulat, mâncați o dietă echilibrată bogată în fibre, evitați supraponderalitatea.
Care sunt cauzele incontinenței fecale?
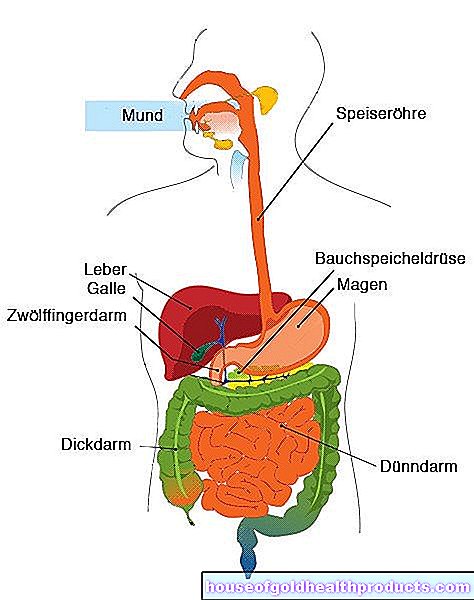
Defecarea este un proces complex care implică mai multe zone ale intestinului. Așa-numitul organ de continență "anorectum" (dispozitiv de închidere) închide anusul. Permite mișcările intestinului și gazele intestinale să fie reținute sau oprite într-un mod controlat (continență). Organul de continență este format din rect (= rect, ultima secțiune a intestinului), ca rezervor pentru scaun și sfincter (= sfincter), care înconjoară canalul anal.
Dacă unul sau ambele componente sunt deteriorate de boli, malformații sau leziuni în cursul vieții, acest lucru poate duce la incontinență fecală. Incontinența intestinală, de exemplu datorită deformărilor, este congenitală.
Cele mai importante cauze ale incontinenței fecale dintr-o privire:
Sfincterul slab și mușchii planșei pelvine la bătrânețe
Slăbiciunea sfincterului și defectele sfincterului sunt cele mai frecvente cauze ale incontinenței fecale și sunt frecvente la vârstnici. Motivul pentru aceasta este că, odată cu înaintarea în vârstă, masa musculară și țesutul conjunctiv de susținere din podeaua pelviană (de ex.când podeaua pelviană este coborâtă) și zona anală scade (incontinență fecală musculară).
Lacrima perineală după naștere
Incontinența fecală este frecventă la femei după ce a născut vaginal. Mușchiul sfincterian (lacrimă perineală) se rupe, adesea neobservat, în timpul contracțiilor, ceea ce duce mai târziu la disconfort. Operațiile anale care rănesc sfincterul pot duce, de asemenea, la incontinență intestinală.
Prolaps rectal
Prolapsul rectal poate provoca, de asemenea, incontinență fecală. Rectul se deplasează din poziția sa inițială și iese din anus (adesea în timpul scaunului solid). Majoritatea hemoroizilor avansați (gradul 3-4) declanșează un prolaps rectal.
Boli neurologice
Indiferent de vârstă, bolile neurologice, cum ar fi un accident vascular cerebral, scleroza multiplă, boala Alzheimer sau paraplegia conduc la perturbarea alimentării nervoase a mușchilor planșeului pelvin. Drept urmare, cei afectați simt adesea nevoia de a defeca târziu sau deloc (incontinență fecală neurogenă). Afectarea nervilor care duce la incontinență fecală este posibilă și la persoanele cu diabet zaharat.
Un alt posibil declanșator este disconfortul la nivelul coloanei vertebrale sau atunci când nervii pelvieni sunt deteriorați după o livrare vaginală. În unele cazuri, sarcina determină și slăbirea mușchilor podelei pelvine. Mai ales în perioada cu puțin înainte de naștere, unele femei se confruntă cu o pierdere nedorită de gaz sau scaun.
Boli diareice
În cazul diareei, scaunul subțire, chiar și la persoanele altfel sănătoase, poate copleși mușchiul sfincterian și poate însemna că cei afectați nu pot reține scaunul. Diareea este adesea cauzată de infecții, intoxicații alimentare, intoleranță alimentară (de exemplu, intoleranță la lactoză) și mai rar boli cronice intestinale (de exemplu, boala Crohn sau colită ulcerativă).
constipație
Constipația și un intestin lent pot duce, de asemenea, la incontinență fecală pe termen lung. Scaunul din intestin creează un blocaj care permite doar trecerea scaunului lichid. Drept urmare, intestinul produce mai multe lichide și apare așa-numita incontinență de preaplin.
Scaunul apos este de obicei dificil de controlat și, prin urmare, iese în picături. În plus, persoanele cu constipație împing adesea prea tare pentru a goli intestinul. În anumite circumstanțe, acest lucru duce la extinderea sau rănirea mușchiului sfincterian, ceea ce favorizează în continuare incontinența fecală.
Ingustarea intestinala datorata tumorii sau interventiei chirurgicale
Dacă intestinul este îngustat de o tumoare sau dacă rectul a fost redus chirurgical ca dimensiune (de exemplu, după îndepărtarea unei tumori sau a fistulelor anale), poate apărea ulterior incontinența scaunului.
Obezitatea
Foarte supraponderal (obezitatea) favorizează mușchii slabi ai podelei pelvine și astfel, printre altele, incontinența fecală.
Medicament
Anumite medicamente provoacă incontinență fecală în unele cazuri. Acestea includ laxative (de exemplu parafină), antidepresive și medicamente împotriva bolii Parkinson.
Probleme mentale
În cazuri rare, tulburările psihice sunt cauza incontinenței fecale, de exemplu atunci când cei afectați recidivează în comportamentul infantil din cauza traumei și astfel pierd capacitatea de a defeca în mod conștient.
Ce se poate face cu privire la incontinența fecală?
Medicul tratează incontinența fecală în funcție de cauză. Inițial, se bazează de obicei pe terapii non-operative (conservatoare). De exemplu, pot fi luate în considerare medicamente, antrenament pentru podeaua pelviană, biofeedback sau o schimbare a dietei. În majoritatea cazurilor, aceste măsuri aduc deja rezultate bune.
Dacă bolile subiacente, cum ar fi boala inflamatorie cronică a intestinului, sunt cauza simptomelor, medicul le tratează mai întâi pentru a trata apoi leziunile sfincterului.
În cazurile severe de incontinență fecală sau dacă măsurile neoperatorii nu aduc rezultatul dorit, este necesară o operație.
Antrenamentul podelei pelvine
Întărirea mușchilor pelvisului este o condiție esențială pentru contracararea incontinenței fecale. Exercițiile de podea pelviană (= antrenament sfincterian) întăresc în mod specific mușchii din zonele anale și pelvine. Exercițiile de podea pelviană sunt deosebit de eficiente la persoanele cu țesut conjunctiv slab și la femeile care au avut nașteri multiple. Medicii recomandă instruirea sub îndrumarea unor terapeuți fizici specializați.
Exerciții pentru incontinență fecală
Exercițiile vizate vă ajută să vă consolidați podeaua pelviană și mușchii sfincterului. În acest fel vă puteți îmbunătăți controlul vântului și scaunului și puteți preveni incontinența fecală.
Exercițiu în poziție culcat
- Așezați-vă pe spate pe o suprafață plană.
- Extindeți picioarele paralel și încordați-vă fesele împreună cu mușchiul sfincterului (ciupiți!).
- Țineți tensiunea timp de trei secunde în timp ce expirați, apoi relaxați-vă în timp ce inspirați.
- Repetați exercițiul o dată cu picioarele întinse și încrucișate și o dată cu picioarele în poziție verticală (genunchii îndoiți, picioarele pe podea).
Exercițiu de șezut
- Stai pe un scaun.
- Înclinați partea superioară a corpului ușor înainte.
- Așezați ambele picioare una lângă alta și faceți primul exercițiu (întins pe spate) în timp ce stați.
- Acum apăsați ambele tocuri împreună și împingeți în același timp genunchii.
- Încordează-ți fesierii în timp ce faci asta.
Exercițiu în poziție predispusă
- Așezați-vă pe poziția predispusă pe o suprafață plană.
- Apăsați-vă călcâiele în timp ce împingeți genunchii.
- Încordează-ți fesierii în timp ce faci asta.
Exercițiu în picioare
- Stai drept.
- Încordați mușchiul sfincterului împreună cu mușchii fesieri.
- Țineți tensiunea timp de trei secunde în timp ce expirați, apoi relaxați-vă în timp ce inspirați.
- Repetați exercițiul în timp ce mergeți.
Exercițiu în viața de zi cu zi
- În viața de zi cu zi (de exemplu, când așteptați la lumina roșie, când vă spălați dinții dimineața, când conduceți o mașină, la birou), încercați din nou și din nou să vă încordați fesele și mușchii sfincterului pentru câteva secunde. Păstrați tensiunea cât mai mult posibil.
Cel mai bine este să faceți aceste exerciții în mod regulat (aproximativ zece repetări pe exercițiu de două ori pe zi).
hrană
Pentru a trata incontinența intestinală, este importantă așa-numita reglare a scaunului. Aceasta înseamnă că, în cel mai bun caz, scaunul nu trebuie să fie prea ferm sau prea moale și că scaunul trebuie scos în mod regulat. Prin urmare, medicii recomandă să consumați o dietă echilibrată bogată în fibre (de exemplu, legume, fructe, cereale, leguminoase) și să consumați suficiente lichide (cel puțin doi litri pe zi).
Alimentele umflate, cum ar fi psyllium înmuiat în apă, asigură, de asemenea, creșterea volumului scaunului, ceea ce normalizează consistența scaunului. Orezul, un măr ras sau piureul de banane ajută, de asemenea, intestinele să regleze mișcările intestinului.
Cu toate acestea, persoanele cu incontinență fecală ar trebui să evite alimentele care irită intestinele, cum ar fi cafeaua, alcoolul și alimentele flatulente (de exemplu, fasole, varză, băuturi carbogazoase).
Păstrarea unui jurnal de scaun vă poate ajuta să cunoașteți mai bine ce alimente și obiceiuri vă promovează continența sau vă agravează simptomele.
Comportamentul corect al scaunului
Când mergeți la toaletă, este important să aveți grijă la comportamentul corect al scaunului. Vă rugăm să rețineți următoarele:
- Mergeți la baie numai dacă aveți pofta de a defeca.
- Nu împingeți prea tare în timpul mișcărilor intestinale.
- Nu stați la toaletă prea mult timp (nu mai mult de trei minute, nu citiți ziarul)
SIDA
Există acum un număr mare de produse pe piață care sunt disponibile pentru persoanele cu incontinență fecală. Ajutoarele, cum ar fi scutecele pentru adulți, tampoanele sau tampoanele anale, oferă persoanelor cu incontinență fecală o parte din calitatea vieții înapoi și le permit să ducă o viață aproape normală.
Biofeedback
Pentru a percepe mai bine podeaua pelviană și tensiunea sfincterului în sine, utilizarea biofeedback-ului poate ajuta, de asemenea. Pentru a face acest lucru, medicul plasează un mic balon peste o sondă din canalul anal, pe care pacientul trebuie să-l strângă în mod specific cu mușchii sfincterului.
Un dispozitiv utilizează semnale optice sau acustice pentru a indica când persoana în cauză stoarce mingea. De asemenea, arată cât de puternică este contracția mușchilor anali. Instruirea în biofeedback urmează un plan de exerciții individual definit, pe care medicul îl elaborează. De obicei, sunt necesare doar câteva ședințe (în jur de șase până la zece) pentru a reactiva podeaua pelviană, iar cei afectați continuă antrenamentul (fără dispozitiv) acasă.
Stimulare electrică
Electrostimularea îi ajută și pe cei afectați să îmbunătățească funcția sfincterelor lor. Pentru a face acest lucru, medicul furnizează pacientului un curent slab (curent de stimulare) prin intermediul electrozilor, care determină contractarea pasivă a mușchiului sfincterului. Pentru ca terapia să aibă succes, este necesar să o desfășurați în mod regulat. De obicei, primele efecte sunt vizibile numai după câteva săptămâni.
În cazul inflamației rectului, nu se recomandă utilizarea biofeedback-ului și a stimulării electrice, deoarece aceasta irită și peretele intestinal.
Medicament
Diverse medicamente pot fi utilizate pentru tratarea incontinenței fecale. În funcție de efectul dorit, medicul poate prescrie fie laxative (laxative), fie medicamente care inhibă mișcările intestinului (inhibitori de motilitate).
Pentru a preveni pierderea bruscă a scaunului, el prescrie laxative care stimulează colonul să treacă de scaun. În plus, conurile purgative ușoare sau clisme (clisme) pot fi utilizate pentru a goli în mod specific intestinul la momentul dorit.
Inhibitorii motilității, cum ar fi ingredientul activ loperamidă, încetinesc transportul alimentelor prin intestine. Scaunul se îngroașă și persoana trebuie să meargă mai rar la baie.
Nu luați medicamente pentru incontinență fecală pe cont propriu, ci numai după consultarea medicului dumneavoastră! Utilizarea necontrolată a laxativelor și a inhibitorilor de motilitate vă poate încurca mișcările intestinale și poate agrava simptomele.
interventie chirurgicala
Operațiile în zona podelei pelvine ar trebui efectuate în mod ideal de către un medic specialist (proctolog) într-un centru chirurgical specializat în această zonă.
Chirurgia sfincterului
Cea mai comună metodă utilizată pentru incontinența fecală este intervenția chirurgicală, în timpul căreia medicul reface cât mai bine mușchii sfincterului. Pentru a face acest lucru, medicul coase sfincterul la loc după răniri sau lacrimi. Operația se efectuează prin anus, adică fără o incizie abdominală și, prin urmare, nu este foarte stresantă pentru pacient.
Dacă sfincterul este grav deteriorat, medicul îl înlocuiește adesea cu un implant realizat de corp (de obicei un mușchi de pe coapsă), cunoscut și sub numele de plastic gracilis. În unele cazuri, medicul folosește un sfincter artificial extraterestru sau o curea anală din plastic.
Pacemaker intestinal (stimulare a nervului sacru)
O terapie mai nouă pentru incontinența fecală este așa-numita stimulare a nervului sacru sau neuromodulare (SNM). Urmează principiul stimulatorului cardiac. Pentru a face acest lucru, medicul implantează un electrod subțire în sacrul pacientului. Un stimulator cardiac, situat și sub piele, emite impulsuri electrice ușoare acolo, care stimulează nervii din rect și cresc funcția musculară.
Metoda este potrivită în special persoanelor a căror incontinență fecală este cauzată de o tulburare neurologică. Procedura sub anestezie durează aproximativ 40 de minute, de obicei este necesară o scurtă internare în spital.
Operație de prolaps
În cazul unui prolaps rectal, medicul fixează rectul în sacru în pelvisul mic cu o plasă de plastic. De obicei, medicul efectuează această operație ca parte a unei laparoscopii peste peretele abdominal cu un endoscop. Aceasta este, de asemenea, o mică procedură care nu necesită o incizie abdominală mare.
Procedura este de obicei urmată de o spitalizare de patru până la cinci zile.
Seringi cu „Agenți de încărcare”
În unele cazuri, medicul injectează substanțe numite „agenți de volum” sub pielea canalului anal. Acestea sunt substanțe precum particule de teflon, colagen, silicon sau bioglas. Ele rămân în țesut și îngustează canalul anal. Acest lucru se poate face, de obicei, în ambulator și este de obicei nedureros pentru persoana în cauză.
Cu toate acestea, efectul agenților de încărcare durează adesea doar pentru o perioadă scurtă de timp și trebuie repetat. Deoarece sunt posibile și reacții alergice la substanțe, această terapie se efectuează numai în cazuri excepționale în cazul incontinenței fecale.
Anus artificial
Dacă toate opțiunile de tratament eșuează, medicul creează rareori un anus artificial (stomă), pe care apoi îl reutilizează dacă este necesar. Medicul conectează o parte a colonului cu peretele abdominal. Aceasta creează o deschidere la care este atașată o pungă pentru defecare. Cu toate acestea, această procedură trebuie să aibă loc numai după o analiză atentă.
Pentru un tratament durabil, de obicei sunt necesare măsuri non-chirurgicale de sprijin după o operație.
Ce este incontinența fecală?
Conform definiției Organizației Mondiale a Sănătății (OMS), continența scaunului este capacitatea învățată de a „opri în mod deliberat defecarea la momentul și locul potrivit”. În consecință, persoanele cu incontinență fecală (inclusiv incontinență intestinală, incontinență anală, incontinență anorectală sau incontinență fecală) nu mai sunt capabile să-și rețină în mod conștient mișcările intestinale. Scaunul lichid sau solid, precum și gazele intestinale (flatulență, vânt) scapă într-un mod necontrolat, fără ca persoana în cauză să poată face nimic în acest sens.
Incontinența fecală nu este o boală independentă, ci apare ca un simptom al diferitelor boli. În funcție de severitate, poate fi împărțit în trei grade de severitate:
Gradul 1: lenjeria intimă este adesea murdară și gazele intestinale scapă necontrolat.
Gradul 2: lenjeria intimă este adesea murdară, gazele intestinale scapă necontrolat și persoana afectată pierde scaun lichid.
Gradul 3: Persoana în cauză nu mai controlează când și unde depune scaun lichid și solid și lasă gazele intestinale să scape.
Cine este afectat în mod special?
În general, incontinența fecală poate afecta persoanele de toate vârstele. Aproximativ unu până la trei la sută din populație suferă de incontinență fecală la nivel mondial. Aproximativ 800.000 de persoane sunt afectate în Germania. Numărul persoanelor afectate este considerabil mai mare la persoanele în vârstă decât la persoanele mai tinere.
Potrivit German Continence Society, incontinența intestinală este de patru până la cinci ori mai frecventă la femei decât la bărbați. Motivul pentru aceasta este diferitele condiții anatomice din zona pelviană a bărbaților și femeilor. În plus, sarcinile și nașterile favorizează dezvoltarea incontinenței fecale la femei.
Stresul mental în incontinența fecală
Persoanele cu incontinență fecală au de obicei un nivel foarte ridicat de suferință psihologică, deoarece nu se poate prevedea timpul la care scaunul se va pierde. Acest lucru este adesea asociat cu rușine și un mare stres psihologic pentru cei afectați. Din cauza fricii lor de a intra într-o situație incomodă în public, persoanele cu scaune incontinente se retrag adesea.
Preferă să rămână acasă, să refuze invitațiile, să nu meargă la evenimente sau restaurante și să nu comunice din rușine celor din jur (de ex. Familia, prietenii). De obicei suferă grav de izolare socială.
Persoanele cu incontinență fecală adesea nu îndrăznesc să discute problema lor cu medicul lor. Ajutor de la medic și diferite terapii, precum și numeroase ajutoare sunt cu siguranță disponibile. În multe cazuri, incontinența fecală este ușor de tratat, ceea ce permite de obicei celor afectați să aibă o viață de zi cu zi normală, în ciuda incontinenței intestinale.
Dacă bănuiți că aveți singur incontinență fecală sau că o rudă a dumneavoastră este afectată, nu ezitați să discutați cu un medic.
Cum pune medicul un diagnostic?
Este important să consultați un medic într-un stadiu incipient dacă primele dificultăți de lungă durată cu controlul scaunelor (de exemplu, dacă flatulența scapă neintenționat).
Care medic este eligibil pentru diagnostic variază în funcție de cauză. Acesta poate fi fie medicul de familie, un ginecolog, un urolog sau un specialist în rectal (proctolog). Se aplică următoarele: cu cât contactați mai repede un medic, cu atât mai repede vă poate ajuta și, în cel mai bun caz, rezolva simptomele.
Discutați cu medicul
În primul rând, medicul are o discuție detaliată cu persoana în cauză și colectează istoricul medical. Pentru a face acest lucru, el pune întrebări despre simptome și comportamentul scaunului.
Medicii recomandă păstrarea unui jurnal al obiceiurilor de toaletă cu aproximativ două săptămâni înainte de numirea medicului:
- De câte ori pe zi aveți mișcare intestinală?
- Cât de des trebuie să te grăbești să ajungi la toaletă la timp?
- Cât de des aveți defecația necontrolată pentru că nu ați putut să o amânați suficient?
- Cât de des trece scaunul necontrolat fără ca tu să-l simți?
- Purtați tampoane / scutece?
- Lenjeria sau tampoanele tale sunt murdare?
- Incontinența dvs. fecală vă împiedică să faceți activități normale de zi cu zi, cum ar fi părăsirea casei sau mersul la cumpărături?
- Care este consistența scaunului dvs.? Predominant ferm, moale, lichid?
O discuție deschisă cu medicul este primul pas în găsirea cauzei simptomelor și este o parte esențială a găsirii tratamentului potrivit.
Calea spre clarificare durează adesea mult timp. Mulți dintre cei afectați refuză să vorbească despre subiect din rușine și frică. Dar nu vă fie teamă să vă încredeți în medicul dumneavoastră. El este acolo pentru a vă ajuta și a vă îmbunătăți calitatea vieții cu un tratament adecvat.
Examinare fizică
Va urma un examen fizic. Pentru a face acest lucru, medicul folosește un stetoscop pentru a asculta stomacul pentru zgomote intestinale neobișnuite. De asemenea, el inspectează zona anală pentru a exclude posibilele modificări ale pielii, fisuri, cicatrici, hemoroizi sau fistule.
Pentru a evalua mușchiul sfincterian și rectul, medicul le palpează ușor. Procedând astfel, el determină, printre altele, cât de puternică este tensiunea internă a mușchiului sfincterului în repaus și atunci când se strânge în mod conștient. Dacă este necesar, medicul determină dacă polipii sau tumorile sunt prezente prin palpare.
Investigații suplimentare
Medicul face apoi o rectoscopie (reflectarea rectului) și colonoscopie (reflexia intestinului gros). Printre altele, el exclude tumorile ca o cauză (rară) a incontinenței fecale.
Vor urma examinări suplimentare pentru a evalua funcția mușchiului sfincterian. Cu așa-numita manometrie a sfincterului (manometrie anorectală), medicul folosește o sondă mică (cateter de măsurare) pentru a măsura valorile presiunii în canalul anal. O examinare anală cu ultrasunete (endosonografie) oferă, de asemenea, medicului informații cu privire la existența leziunilor sfincterului, cum ar fi cele care apar după naștere sau intervenție chirurgicală.
Cu ajutorul unei defecografii, este posibilă evaluarea mobilității planseului pelvian și identificarea bombatelor din rect. Pentru a face acest lucru, medicul îi oferă pacientului agent de contrast radiopac prin anus, ceea ce face vizibile procesele funcționale de evacuare a intestinului pe un film video cu raze X în timpul următoarei mișcări intestinale.
Dacă este necesar, medicul folosește metode imagistice, cum ar fi tomografia computerizată (CT) sau imagistica prin rezonanță magnetică (MRT), pentru a produce imagini secționale ale mușchiului sfincterian și ale planseului pelvin.
Incontinența fecală este vindecabilă?
Prognosticul pentru incontinență fecală variază de la persoană la persoană. Atât cauza, cât și vârsta persoanei afectate influențează cursul. Cu toate acestea, terapiile adecvate ameliorează adesea simptomele și îmbunătățesc semnificativ calitatea vieții. Cu toate acestea, nu este întotdeauna posibil să restabiliți complet controlul scaunului.
Cum preveniți incontinența fecală?
Nu este întotdeauna posibilă prevenirea specifică a incontinenței fecale. Cu toate acestea, există câțiva pași pe care îi puteți lua pentru a reduce semnificativ riscul:
- Fă sport regulat.
- Întărește-ți mușchii podelei pelvine (de ex., Prin antrenamente ale podelei pelvine sau exerciții specifice).
- Evitați trans
- Consumați o dietă echilibrată bogată în fibre (de exemplu, legume, fructe, cereale, leguminoase).
- Evitați alimentele care provoacă gaze (de exemplu fasole, varză, băuturi carbogazoase).
- Bea suficient (cel puțin doi litri de lichide pe zi).
- Asigurați-vă că aveți mișcări intestinale regulate.