Radiculopatie
și Carola Felchner, jurnalistă științificăMarian Grosser a studiat medicina umană la München. În plus, medicul, care era interesat de multe lucruri, a îndrăznit să facă câteva ocoliri interesante: studierea filosofiei și istoriei artei, lucrul la radio și, în cele din urmă, și pentru un Netdoctor.
Mai multe despre experțiiCarola Felchner este scriitoare independentă în departamentul medical și consilier certificat în formare și nutriție. A lucrat pentru diverse reviste de specialitate și portaluri online înainte de a deveni jurnalist independent în 2015. Înainte de a-și începe stagiul, a studiat traducerea și interpretarea în Kempten și München.
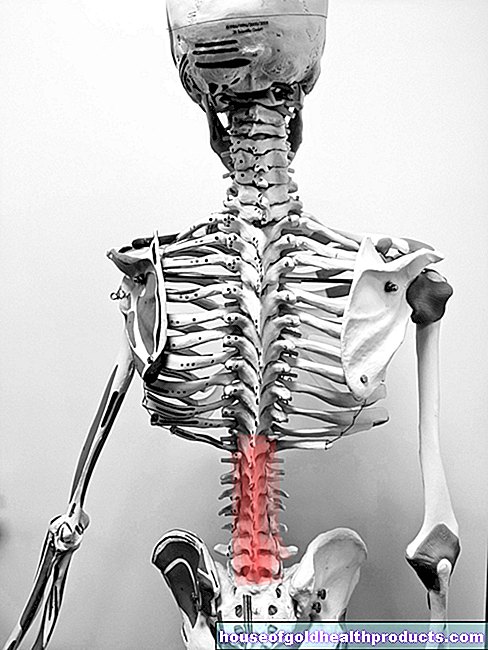
Mai multe despre experții Tot conținutul este verificat de jurnaliștii medicali.Radiculopatia este afectarea sau iritarea rădăcinii nervoase. Acesta este numele dat celulelor nervoase din spate unde intră sau ies din măduva spinării. În plus față de durere, radiculopatia poate provoca, de asemenea, pierderea senzației și simptome de paralizie. Herniile de disc sunt adesea cauza. Alte cauze posibile includ modificări ale coloanei vertebrale osoase și inflamații. Citiți tot ce trebuie să știți despre radiculopatie, cum să o diagnosticați și să o tratați!

Prezentare scurta
- Descriere: deteriorarea sau iritarea rădăcinii nervoase cu durere, simptome de paralizie, pierderea senzației
- Cauze: mai ales presiune asupra rădăcinii nervoase sau inflamație, printre altele. Discuri herniate, modificări ale coloanei osoase, osteoartrita, vertebre alunecoase, tumori, hemoragii
- Când la doctor în cazul durerilor persistente de spate, mai ales dacă durerea radiază, amorțeală și / sau simptome de paralizie
- Diagnostic: consultare cu pacientul, examinare fizică (de exemplu, test de forță, sensibilitate și reflexe), posibil tomografie computerizată, tomografie cu rezonanță magnetică, raze X, electromiografie (EMG)
- Terapie: în funcție de cauza și severitatea simptomelor, medicamente (de exemplu, analgezice, relaxante musculare, eventual cortizon sau antibiotice), fizioterapie, masaje, tratament termic fizic, rareori intervenții chirurgicale
- Sfaturi: Antrenează-ți mușchii spatelui, fii atent la comportamentul prietenos cu spatele în viața de zi cu zi (de ex. Ridicarea corectă, postura corectă așezată etc.)
Radiculopatie: descriere
În medicină, radiculopatia este termenul general folosit pentru a descrie plângerile care rezultă din deteriorarea sau iritarea rădăcinii nervoase. Dacă sunt afectate mai multe rădăcini nervoase, se vorbește despre o poliradiculopatie.
Radiculita este în sine inflamația unei rădăcini nervoase. Cu toate acestea, termenul este adesea folosit sinonim cu radiculopatia. Alte denumiri alternative sunt neurita radiculară sau sindromul radicular.
Ce este o rădăcină nervoasă?
Rădăcinile nervoase sunt fibre nervoase care intră sau ies din măduva spinării. Se face distincția între o rădăcină anterioară și una posterioară, care se conectează pentru a forma un nerv spinal în timp ce se află încă în canalul spinal. La rândul lor, nervii spinali ies din canalul spinal în perechi la dreapta și la stânga între corpurile vertebrale. O persoană are în mod normal 31 de perechi de nervi spinali, adică 31 rădăcini anterioare și posterioare pe fiecare parte a corpului.
În funcție de ce zonă a corpului și a creierului are loc un schimb de semnal, acesta are loc la diferite înălțimi ale măduvei spinării. De exemplu, rădăcinile nervoase din coloana cervicală sunt responsabile pentru brațele și rădăcinile nervoase din partea inferioară a măduvei spinării, care la adulți se termină la nivelul vertebrelor lombare superioare, sunt responsabile pentru picioare.
Fiecare rădăcină anterioară furnizează anumiți mușchi cu semnale nervoase, fiecare rădăcină posterioară primește stimuli nervoși din secțiuni specifice de organ sau piele. Când o rădăcină nervoasă este deteriorată, apar simptome tipice corespunzătoare înălțimii sale. Astfel, pe baza simptomelor, este de obicei destul de ușor să se evalueze nivelul radiculopatiei.
Ce tipuri de radiculopatie există?
Radiculopatiile pot fi clasificate în funcție de nivelul măduvei spinării la care apar. Dacă rădăcinile nervoase din zona coloanei cervicale sunt afectate, se vorbește despre o radiculopatie cervicală, în cazul plângerilor care pot fi atribuite rădăcinilor nervoase inferioare, despre o radiculopatie lombară sau sacrală.
Zonele lombare și sacre sunt afectate de radiculopatie mult mai frecvent decât zona cervicală a măduvei spinării. Un sindrom radicular la nivelul coloanei vertebrale toracice (radiculopatia toracică) este de asemenea posibil, dar relativ rar.
Dacă vă uitați la durata unei radiculopatii, puteți distinge între formele acute și cronice. Se vorbește despre radiculopatie cronică dacă simptomele (mai ales durerea) persistă mai mult de douăsprezece săptămâni.
Care sunt simptomele radiculopatiei?
Radiculopatia duce foarte adesea la dureri provocatoare și / sau senzații anormale, cum ar fi furnicături în apropierea rădăcinii nervoase în sine și în zona în care este furnizat. Durerea picioarelor, de exemplu, este tipică pentru radiculopatia din coloana lombară. În radiculopatiile cervicale, simptomele radiază adesea către umeri și brațe.
Pe lângă durere, amorțeala pielii însoțește adesea radiculopatia. De asemenea, pot apărea simptome de paralizie (pareză) și scăderea reflexelor în mușchii asociați.
Radiculopatia nu duce de obicei la paralizie completă, deoarece fiecare mușchi primește impulsuri de la mai multe rădăcini nervoase.
La nivelul rădăcinii nervoase afectate, mușchii spatelui de lângă coloana vertebrală sunt adesea întăriți (tensiune dură). În plus, durerea crește atunci când pacientul apasă, cum ar fi la tuse, strănut sau defecare. Atingerea coloanei vertebrale în locul potrivit este, de asemenea, dureroasă. În cazul radiculopatiei cervicale, cei afectați prezintă uneori și o poziție extinsă a gâtului.
Cui afectează radiculopatia?
În funcție de declanșator, radiculopatia poate apărea la vârste diferite. Dar, deoarece mulți dintre posibilii factori declanșatori se dezvoltă numai odată cu vârsta, tinerii sunt rar afectați de radiculopatie, iar copiii aproape niciodată.
Cea mai frecventă cauză a sindromului rădăcinii este o hernie de disc în coloana lombară. Acest lucru apare cel mai adesea între 30 și 50 de ani. După aceea, riscul scade din nou. Herniile de disc din coloana cervicală sunt mult mai puțin frecvente, dar apar mai ales la persoanele mai tinere.
Radiculopatia: cauze și posibile boli
Majoritatea cauzelor radiculopatiei pot fi atribuite la două grupuri largi: fie există o formă de presiune mecanică asupra rădăcinii nervoase, fie inflamația este cea care duce la simptome.
Cauzele mecanice sunt cele mai frecvente. Aceasta include:
- Discuri herniate
- modificări osoase la nivelul coloanei vertebrale, de ex. B. o îngustare a canalului spinal (stenoză spinală) sau a punctelor de ieșire a nervului
- Artroză a articulațiilor vertebrale (spondilartroză, artroză articulară a fațetei)
- Alunecare vertebrală (spondilolisteză)
- Mase precum tumori sau hemoragii
În cazul deteriorării mecanice a rădăcinii nervoase, procesele inflamatorii se instalează adesea după un timp, care provoacă iritații suplimentare.
Declanșatorii unei radiculopatii inflamatorii, pe de altă parte, sunt de obicei agenți patogeni, cum ar fi virușii sau bacteriile. Acestea includ mai presus de toate virusul herpes zoster (agent patogen care cauzează varicela și zona zoster) și Borrelia specială (declanșatorul borreliozei Lyme).
Inflamația corpurilor vertebrale și a discurilor intervertebrale (spondilodiscită) se poate răspândi și la rădăcinile nervoase. Este adesea cauzată de bacteria Staphylococcus aureus. Un posibil declanșator al unei inflamații neinfecțioase a rădăcinii nervoase este sindromul Guillain-Barré, o boală inflamatorie a nervilor datorată unei reacții greșite a sistemului imunitar.
În cele din urmă, există anumite boli care distrug direct țesutul rădăcinilor nervoase fără a provoca inflamații. Un exemplu în acest sens este radiculopatia în diabetul zaharat (radiculopatia diabetică).
Sindroame pseudoradiculare
Simptomele unor boli pot fi foarte asemănătoare cu radiculopatia, deși nu există rădăcini nervoase afectate. În principal, acestea sunt boli ortopedice, cum ar fi artroza șoldului sau fracturile vertebrale ca urmare a osteoporozei (pierderea osoasă). Dacă apar simptome similare cu cele ale unei radiculopatii reale, vorbim de sindroame pseudoradiculare.
Radiculopatie: când trebuie să consultați un medic?
Durerile de spate sunt un fenomen foarte frecvent, în special odată cu creșterea vârstei, și este adesea rezultatul uzurii la nivelul coloanei vertebrale. Cu toate acestea, dacă durerile de spate persistă, trebuie să consultați întotdeauna un medic pentru a clarifica cauza.
Mai ales dacă durerea iradiază și, posibil, și senzații anormale, amorțeli sau simptome de paralizie, poate exista și un proces acut în spatele acesteia care necesită tratament imediat.
Trebuie să acționați în grabă dacă apar anumite simptome de avertizare. Aceste așa-numite „steaguri roșii” includ:
- simptome noi sau în creștere de paralizie
- scăderea durerii cu simptome simultane de paralizie
- Intensificarea durerii noaptea
- un traumatism anterior, cum ar fi o cădere sau un accident. La persoanele în vârstă, chiar și căderile inofensive pot provoca fracturi vertebrale.
Astfel de simptome indică o urgență medicală care trebuie tratată imediat! Sunați la ambulanță!
Radiculopatie: Ce face doctorul?
În primul rând, medicul colectează istoricul medical al pacientului (anamneză) în conversație cu pacientul. În acest scop, tipul, localizarea și intensitatea durerii și alte plângeri pot fi descrise în detaliu. De asemenea, el întreabă despre orice boală anterioară sau subiacentă (zona zoster, hernie de disc, diabet etc.) și leziuni / accidente anterioare.
Acesta este urmat de un examen fizic. Aceasta include, în special, teste de rezistență și teste de sensibilitate și reflexe. Dacă este necesar, aceasta este urmată de alte metode de examinare:
De exemplu, medicul poate solicita raze X ale coloanei vertebrale. Uneori se efectuează și tomografie computerizată (CT) sau imagistica prin rezonanță magnetică (RMN) - dar, de obicei, numai dacă apar simptomele de pavilion roșu menționate mai sus. O altă metodă care este utilizată pentru a examina mai precis leziunile nervoase este așa-numita electromiografie (EMG), în care activitatea musculară electrică naturală este măsurată cu ajutorul acului sau a electrozilor adezivi.
Radiculopatie: Terapie
Când se tratează o radiculopatie, prima prioritate este ameliorarea durerii. Există diferite medicamente pentru aceasta, prin care medicul începe cu administrarea de analgezice mai slabe, cum ar fi paracetamol sau ibuprofen (analgezice non-opiodale sau nesteroidiene). Dacă aceste ingrediente active sunt insuficiente, pot fi, de asemenea, administrate analgezice slabe, cum ar fi tramadolul sau tilidina. Așa-numitele relaxante musculare ameliorează orice tensiune musculară care este adesea asociată cu radiculopatia. În anumite cazuri, sunt necesare medicamente suplimentare, cum ar fi preparatele de cortizon sau antibioticele (în infecțiile bacteriene care cauzează radiculopatie).
În plus față de terapia cu radiculopatie pe bază de medicamente, există și câteva metode speciale de tratament care pot fi utilizate fie în plus, fie ca alternativă. Cu ajutorul exercițiilor fizioterapeutice, pacientul poate, de exemplu, să prevină nealinierile și să creeze mai multă mobilitate. Masajul poate ajuta la relaxarea strângerii musculare, la fel ca și tratamentele termice fizice.
Contrar imaginației multor pacienți, ar trebui să se evite repausul la pat ori de câte ori este posibil. De fapt, este de obicei benefic pentru procesul de vindecare dacă pacientul se mișcă devreme și regulat. Prin urmare, repausul la pat trebuie evitat cel puțin patru zile după apariția simptomelor. Acest lucru necesită ameliorarea timpurie a durerii (analgezice, masaj etc.).
În multe cazuri, în afară de ameliorarea simptomelor, nu este necesar inițial un tratament suplimentar. Simptomele dispar adesea de la sine după câteva zile până la săptămâni.
Dacă o cauză mecanică este cauza unei radiculopatii și pacientul prezintă unul sau mai multe dintre simptomele steagului roșu, este de obicei necesar să se opereze rapid pentru a preveni deteriorarea neurologică permanentă. În caz contrar, oamenii tind să fie precauți în ceea ce privește intervențiile chirurgicale astăzi.
De asemenea, este important să preveniți pacientul să dezvolte radiculopatie cronică (cronificarea simptomelor). Deoarece factorii psihologici precum așteptările pacientului joacă, de asemenea, un rol în acest sens, este important ca dvs., pacientul, să înțelegeți bine boala dumneavoastră și opțiunile de tratament. Ignoranța creează adesea frică, iar așteptările negative cresc riscul ca simptomele să devină cronice.
Radiculopatie: ce poți face singur?
Pentru a preveni radiculopatia sau pentru a preveni alte reclamații de acest fel, ar trebui să vă antrenați mușchii spatelui în mod regulat (inițial sub îndrumarea unui kinetoterapeut sau a unui antrenor de fitness special instruit și ulterior independent). Un corset muscular puternic conferă spatelui stabilitate și reduce semnele de uzură ale coloanei vertebrale.
De asemenea, ar trebui să încerci să fii blând cu spatele în viața de zi cu zi, de exemplu, nu ridicând „de pe spate”, ci mai degrabă ieșind din picioare și asigurându-te că stai corect. Aceste măsuri vor reduce riscul de radiculopatie și alte probleme ale spatelui.
Etichete: sarcină naștere valorile de laborator ingrijire dentara













.jpg)