Ciroza ficatului
și Martina Feichter, editor medical și biologMareike Müller este scriitor independent în departamentul medical și medic asistent pentru neurochirurgie în Düsseldorf. A studiat medicina umană în Magdeburg și a câștigat multă experiență medicală practică în timpul șederilor sale în străinătate pe patru continente diferite.
Mai multe despre experțiiMartina Feichter a studiat biologia cu o farmacie electivă la Innsbruck și, de asemenea, sa cufundat în lumea plantelor medicinale. De acolo nu au fost departe până la alte subiecte medicale care încă o captivează până în prezent. S-a format ca jurnalist la Academia Axel Springer din Hamburg și lucrează pentru din 2007 - mai întâi ca editor și din 2012 ca scriitor independent.
Mai multe despre experții Tot conținutul este verificat de jurnaliștii medicali.
În ciroza ficatului (ficatul micșorat), țesutul hepatic pier și se transformă treptat în țesut conjunctiv - cicatricea. Cu cât țesutul hepatic mai intact se pierde în acest fel, cu atât este mai dificil pentru organ să își îndeplinească sarcinile. Cele mai frecvente cauze ale cirozei ficatului sunt consumul cronic de alcool și inflamația ficatului (hepatită). Citiți tot ce trebuie să știți despre simptome, cauze, terapie și speranța de viață în ciroză hepatică.
Coduri ICD pentru această boală: codurile ICD sunt coduri recunoscute la nivel internațional pentru diagnostice medicale. Acestea pot fi găsite, de exemplu, în scrisorile medicului sau pe certificatele de incapacitate de muncă. K74K76K70K71K72
Prezentare scurta
- Descriere: În ciroza ficatului (ficatul micșorat), țesutul sănătos este transformat din ce în ce mai mult în țesut conjunctiv nefuncțional (țesut cicatricial). Ficatul este din ce în ce mai puțin capabil să își îndeplinească sarcinile importante.
- Simptome: afecțiuni generale (cum ar fi oboseala, lipsa poftei de mâncare, pierderea în greutate), semne ale ficatului (palme și talpi roșii înverșunate, mâncărime, îngălbenirea pielii și a dermului alb din ochi etc.), adesea și complicații (ascită etc.)
- Cauze: în principal abuzul de alcool sau inflamația ficatului cauzată de viruși (hepatită). Uneori alte boli ale ficatului, tractului biliar, inimii, boli metabolice etc. sau medicamente sau toxine
- Tratament: Cauza trebuie eliminată / tratată. Acest lucru poate opri progresia bolii. Afectarea ficatului existentă nu poate fi inversată.
- Prognostic: Depinde de cât de avansată este ciroză hepatică și de cauza poate fi eliminată / tratată.
Ce este ciroza ficatului?
În cazul cirozei ficatului (ficat micșorat), țesutul hepatic pier și se transformă treptat în țesut conjunctiv (cicatrici). Un posibil declanșator este afectarea ficatului cauzată de abuzul de alcool, inflamația ficatului (hepatită) sau alte boli.
Funcția organelor scade datorită restructurării crescânde a țesutului hepatic. În etapa finală a cirozei hepatice, ficatul nu mai poate îndeplini în mod adecvat sarcinile sale ca organ metabolic central: pacientul moare din cauza prăbușirii tuturor funcțiilor hepatice (insuficiență hepatică acută).
Dezvoltarea cirozei ficatului
În Germania, aproximativ 250 din 100.000 de persoane dezvoltă ciroză hepatică în fiecare an. Cu toate acestea, experții suspectează un număr mare de cazuri nedeclarate: numărul efectiv al bolilor este, prin urmare, posibil mult mai mare. Aproximativ de două ori mai mulți bărbați decât femeile se dezvoltă și mor din cauza cirozei hepatice. Mortalitatea a crescut în ultimii ani.
Ciroza hepatică: simptome
Ciroza ficatului provoacă diverse simptome generale, cum ar fi oboseală, apetit slab sau greață. Există, de asemenea, semne ale bolii de bază. Cu leziuni hepatice mai avansate, apar și simptome specifice ale cirozei hepatice.
Simptome generale ale cirozei hepatice
Ciroza hepatică nu prezintă inițial niciun simptom sau se manifestă cu simptome generale, cum ar fi:
- Oboseala și performanțe slabe
- Pierderea poftei de mâncare
- greaţă
- Pierdere în greutate
- Senzație de plenitudine la nivelul abdomenului superior
Ciroza hepatică: simptome ale bolii de bază
În plus, există adesea simptome ale bolii de bază, adică cauza reală a cirozei hepatice. Semne ale bolii de stocare a cuprului Boala Wilson, de exemplu, sunt tulburările de memorie, tremurătura și psihozele.
Simptome specifice ale cirozei hepatice
Ciroza hepatică în stadiu ulterior este asociată cu semne specifice de afectare a ficatului: ficatul poate fi mărit sau redus, dur sau accidentat din cauza țesutului cicatricial care se formează. Majoritatea pacienților au și splina mărită. Mărirea simultană a splinei și a ficatului se numește hepatosplenomegalie.
Alte semne ale cirozei hepatice sunt așa-numitele semne ale pielii hepatice:
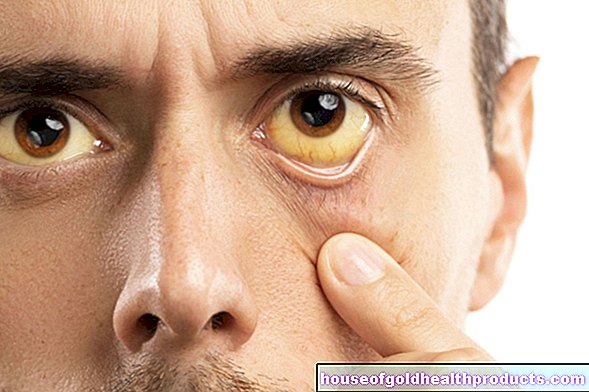
- Îngălbenirea dermei ochilor și a pielii (icter = icter)
- „Paianjeni vasculari” (Spider naevi): ramuri vasculare mici, vizibile, care se răspândesc în formă de stea sau păianjen (în special pe față și decolteu)
- Înroșirea palmelor mâinilor (eritem palmar) și a tălpilor picioarelor (eritem plantar)
- Unghiul gurii rhagade (crăpături dureroase la colțurile gurii) și buzele de lac (buze vizibil roșii, strălucitoare)
- mâncărime
De asemenea, apar tulburări hormonale: dacă este deteriorat, ficatul nu mai poate descompune corect hormonii sexuali feminini (estrogeni), printre altele. Acest lucru poate provoca următoarele simptome de ciroză:
- Bărbați: dezvoltarea sânilor, pierderea părului abdominal (chel), contracția testiculelor, scăderea dorinței sau potenței sexuale
- Femei: perioade menstruale lipsă sau neregulate
Ciroza ficatului: semne de complicații
Dacă ciroza este foarte avansată, ficatul nu mai poate compensa pierderea mare de celule funcționale. Această ciroză hepatică decompensată poate provoca diverse complicații. Acestea includ, de exemplu, ascita, hipertensiunea portală, cancerul de celule hepatice și o boală cerebrală legată de ficat (encefalopatie hepatică). Varicele se dezvoltă adesea și în esofag (varice esofagiene).
Astfel de complicații provoacă simptome suplimentare în ciroza ficatului:
Ascita: Ascita apare foarte des în ciroza hepatică într-un stadiu avansat. Acumularea de lichid crește dimensiunea abdomenului și face abdomenul să se umfle. La culcare, lichidul din abdomen se extinde în lateral. Dacă apasă pe diafragmă, pot apărea probleme de respirație.
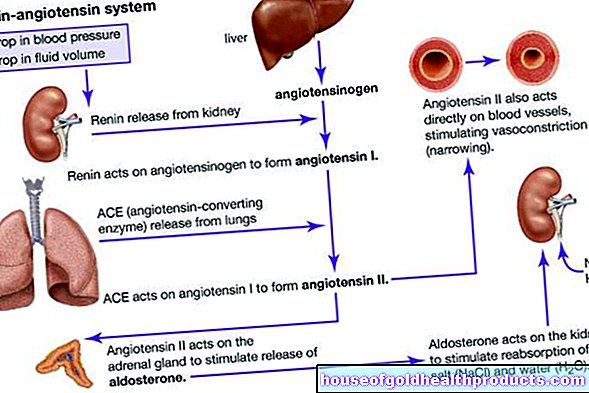
Hipertensiunea venei porte: vena portală colectează sângele din diferite organe abdominale (stomac, intestine, splină etc.) și îl aduce în ficat. La pacienții cu ciroză hepatică, acest sânge se poate acumula în fața ficatului cicatrizat. Apoi, există hipertensiune portală (hipertensiune portală). Consecințele posibile includ varice în esofag (varice esofagiene: vezi mai jos) sau stomac, care pot exploda și pot provoca sângerări periculoase.
Cancerul cu celule hepatice: Cancerul cu celule hepatice (carcinom hepatocelular) se poate simți ca o sensibilitate dureroasă în abdomenul superior drept. Cu toate acestea, simptomele nu apar întotdeauna în stadiile incipiente. Prin urmare, toți pacienții cu ciroză hepatică sunt examinați pentru detectarea cancerului de celule hepatice ca măsură de precauție.
Encefalopatia hepatică: Encefalopatia hepatică este cea mai importantă complicație a cirozei hepatice. Aproximativ 70% dintre cei afectați prezintă semne ale unei tulburări a metabolismului creierului. Principala cauză este creșterea toxinelor, cum ar fi amoniacul în sânge, deoarece funcția de detoxifiere a ficatului este prea slabă. În funcție de simptomele care apar, encefalopatia hepatică este împărțită în patru etape:
- Etapa 1: Bolnavii sunt oarecum somnoroși, ușor încetiniți în reacții și ușor confundați. De asemenea, apar schimbări de dispoziție, concentrare slabă și vorbire neclară.
- Etapa 2: Somnolența crește. În plus, pacienții par lipsiți de aparență (apatici), au mâini tremurătoare (tremor) și scrierea lor se schimbă.
- Etapa 3: Pacienții dorm mult, dar se lasă treziți. Excitare (agitație), agresivitate și schimbări în activitatea electrică a creierului (modificări EEG) sunt alte semne în această etapă.
- Etapa 4: Eșecul ficatului determină pacientul să cadă în comă (coma hepaticum). Nu mai reacționează la stimuli dureroși, nu mai prezintă reflexe, iar aerul pe care îl respiră are un miros tipic dulce (foetor hepaticus).
Varice esofagiene
Ciroza ficatului poate determina formarea de vene varicoase (varice) în esofag (esofag). Deoarece venele din esofag servesc apoi ca o cale substitutivă pentru cantități mari de sânge venos pe drumul de la abdomen la inimă. Aceste varice esofagiene nu cauzează inițial niciun simptom.
Dar devine periculos atunci când varicele esofagiene izbucnesc. Așa-numita sângerare variceală esofagiană poate duce la pierderea de sânge care pune viața în pericol și se poate manifesta, printre altele, prin tusea sângelui (hemoptizie). Dacă pacientul aspiră acest sânge în căile respiratorii, există riscul de sufocare sau pneumonie severă. În plus, sângele poate pătrunde în intestine prin stomac și poate transforma scaunul în negru. Medicii vorbesc despre un scaun gudronat.
Sângerarea variceală la nivelul esofagului pune viața în pericol și trebuie tratată imediat de un medic!
Puteți citi mai multe despre acest lucru în articolul Varice esofagiene.
Ciroza hepatică: terapie
Progresia cirozei ficatului poate fi oprită dacă cauza este eliminată la timp. Cu tratamentul potrivit, simptomele pot fi, de asemenea, ameliorate. Orice daună care a avut deja loc rămâne - nu mai poate fi anulată.
Terapia cu ciroză hepatică constă din mai multe componente:
Pacientul trebuie să evite substanțele nocive pentru ficat. Aceasta include în primul rând alcoolul. Abținerea de la alcool nu se aplică numai pacienților cu ciroză hepatică legată de alcool, ci și tuturor celorlalți! Medicul poate oferi sfaturi și opțiuni pentru retragerea alcoolului (centre de consiliere, centre de terapie etc.). Pacienții ar trebui, de asemenea, să solicite sprijin din partea membrilor familiei, a prietenilor și / sau a grupurilor de sprijin (cum ar fi Alcoolicii Anonimi).
De asemenea, medicamentele afectează ficatul: prin urmare, trebuie administrate în ciroză hepatică numai dacă este absolut necesară din punct de vedere medical. În plus, pacienții trebuie să-și întrebe întotdeauna medicul înainte de a utiliza orice preparate pe cont propriu, inclusiv medicamente fără prescripție medicală și suplimente alimentare.
Fiecare terapie cu ciroză hepatică include, de asemenea, tratarea bolii de bază care a provocat-o (pe cât posibil). De exemplu, medicul prescrie anumite medicamente pentru inflamația ficatului (hepatită).
Tratamentul țintit al complicațiilor este, de asemenea, foarte important. De exemplu, în ascită, comprimatele de apă (diuretice) ajută la eliminarea lichidului acumulat. În plus, cei afectați ar trebui să ia o dietă săracă în sodiu. În cazurile severe de ascită, poate fi necesară o așa-numită puncție: aici medicul străpunge abdomenul cu un ac subțire pentru a scurge fluidul printr-un tub.
În ciroza hepatică severă și avansată, transplantul de ficat este adesea ultima șansă a pacientului.
Ciroza hepatică și nutriție
În general, medicii recomandă o dietă echilibrată bogată în vitamine pentru ciroza hepatică. Dacă nu există complicații și starea nutrițională a pacientului este normală (nici supraponderală, nici subponderală), o „dietă hepatică” specială nu are sens. Dacă este necesară o dietă specială, medicul curant va discuta acest lucru cu pacientul.
De exemplu, pacienții supraponderali cu ficat gras ar trebui să mănânce o dietă cu conținut scăzut de grăsimi, cu conținut scăzut de calorii. Acest lucru vă va ajuta să pierdeți în greutate (împreună cu exerciții fizice regulate).
Dacă afectarea ficatului afectează deja funcțiile creierului (encefalopatie hepatică), este deosebit de important să reducem toxinele din sânge. În acest scop, cei afectați ar trebui să mănânce mai puține proteine - atunci se produce în organism amoniac mai puțin toxic. În plus, eliminarea acestei toxine poate fi promovată cu lactuloză, un laxativ ușor.
Același lucru se aplică tuturor celorlalți pacienți cu ciroză hepatică: ar trebui să asigurați mișcări regulate ale intestinului pentru a sprijini eliminarea toxinelor prin intestine. O dietă bogată în fibre și un aport adecvat de lichide ajută. Pacientul trebuie să discute cu medicul responsabil ce cantitate de băut pe zi este sensibilă și recomandabilă. În anumite cazuri, nu ar trebui să ingerați prea mult lichid, cum ar fi ascita.
Ciroza hepatică: cauze și factori de risc
Diferite boli pot duce la ciroză hepatică ca o consecință pe termen lung. În țările industrializate, abuzul de alcool apare în mai mult de jumătate din toate cazurile de ciroză hepatică. La restul pacienților, ciroza ficatului poate fi urmărită înapoi la o inflamație a ficatului (hepatita B sau hepatita C) sau (mai rar) la o altă boală. Uneori este cauzată și de medicamente.
Ciroza ficatului din alcool
Abuzul de alcool pe termen lung este una dintre principalele cauze ale cirozei hepatice în Germania. De asemenea, medicii se referă la aceasta ca ciroză hepatică etilotoxică.
Fiind organul metabolic central, ficatul este responsabil de descompunerea cantității mari de alcool. Acest lucru creează mai multe toxine. În primul rând, acestea determină ficatul să depoziteze multe grăsimi anormale - se creează așa-numitul ficat gras. În acest stadiu, modificările țesutului hepatic sunt încă parțial reversibile.
Dacă consumul excesiv de alcool continuă, celulele supraîncărcate cu grăsime pier. Sunt înlocuite de țesut conjunctiv (țesut cicatricial). Medicii vorbesc apoi despre fibroza hepatică. Dezvoltarea cicatricii și a țesutului conjunctiv nu mai poate fi inversată. Dacă fibroza progresează, aceasta va duce în cele din urmă la ciroză hepatică.
Cantitatea de alcool care duce la ciroză hepatică variază foarte mult de la persoană la persoană. În general, consumul zilnic de aproximativ 40 de grame de alcool la bărbați poate afecta iremediabil ficatul. Femeile sunt mai sensibile la otravă de plăcere. Prin urmare, chiar și 20 de grame de alcool pe zi pot provoca leziuni permanente ale ficatului în ele.
Ciroza ficatului datorată hepatitei virale
Peste 30% din toate cazurile de ciroză hepatică din Germania sunt cauzate de inflamația hepatică cronică (hepatită) de tip B sau C. Ambele forme ale bolii - hepatita B și hepatita C - sunt declanșate fiecare de un anumit tip de virus. Aceste virusuri se găsesc în practic toate fluidele corporale, cum ar fi sângele, materialul seminal, urina sau saliva la persoanele infectate.
Inflamația cronică poate deteriora celulele hepatice în timp, într-o asemenea măsură încât să moară și să se cicatriceze, ducând la ciroză hepatică.
Alte cauze ale cirozei hepatice
Alte cauze ale cirozei ficatului pot fi:
- Boli hepatice și biliare: de exemplu, inflamația hepatică legată de imunitate (hepatită autoimună), inflamația cronică a căilor biliare mici din ficat (ciroză biliară primară / colangită, PBC), inflamație cronică și cicatrizarea căilor biliare mijlocii și mai mari ( colangită sclerozantă primară, PSC)
- Boli metabolice: boală de stocare a fierului (hemocromatoză), boală de stocare a cuprului (boala Wilson), fibroză chistică etc.
- Boli tropicale, cum ar fi schistosomiaza sau infestarea cu fluke hepatic
- Boli de inimă, cum ar fi insuficiența cardiacă cronică dreaptă (insuficiență cardiacă dreaptă)
- Toxinele precum tetraclorura de carbon sau arsenicul
- Medicamente precum metotrexatul (pentru cancer și boli autoimune)
În unele cazuri, cauza bolii nu poate fi găsită. Apoi, există ceea ce este cunoscut sub numele de ciroză hepatică criptogenă.
Ciroza hepatică: examinări și diagnostic
Medicul va colecta mai întâi istoricul medical al pacientului în conversație cu acesta (anamneză). Are simptomele descrise în detaliu și întreabă despre orice boală anterioară sau de bază. O posibilă infecție cu hepatită este deosebit de importantă. În plus, medicul întreabă dacă pacientul folosește vreun medicament și cantitatea de alcool pe care o consumă.
Examinare fizică
Următorul pas este un examen fizic dacă se suspectează ciroză hepatică. Medicul simte dimensiunea ficatului și splinei, precum și marginea ficatului. De asemenea, lovește abdomenul pentru a vedea dacă există lichid în cavitatea abdominală (ascită).
Așa-numitele semne ale pielii hepatice sunt, de asemenea, un indicator important al cirozei hepatice. Medicul verifică, de exemplu, dacă palmele mâinilor sunt înroșite (eritem palmar), „păianjeni vasculari” (Spider naevi) sau dacă pacientul are icter (icter).
Test de sange
Un test de sânge poate determina gradul de afectare a ficatului. Dacă următoarele valori sunt reduse, acest lucru indică faptul că ficatul nu mai funcționează la fel de bine:
- albumină
- Colinesterază (CHE)
- Factorii de coagulare II, VII, IX, X (acest lucru scade valoarea Quick, adică durează mai mult timp ca sângele să se coaguleze)
Următoarele valori pot fi crescute în ciroză hepatică:
- Bilirubina
- Amoniac (pentru encefalopatie hepatică)
- enzimele hepatice GOT (ASAT), GPT (ALAT), GLDH și Gamma-GT
Metode de imagistică
Folosind ultrasunete (sonografie), medicul poate evalua dimensiunea și starea ficatului. Poate fi, de asemenea, utilizat pentru a determina hipertensiunea venei porte. Uneori, medicul folosește și o tehnică specială cu ultrasunete - sonografia Doppler. O altă formă specială de ultrasunete (Fibroscan) arată cât de sever este deja ficatul cicatricial.
Tomografia computerizată (CT) este necesară numai dacă rezultatele ecografice sunt neclare.
Pentru a demonstra remodelarea structurală a țesutului conjunctiv cicatricial, medicul ia o probă de țesut (biopsie) din ficat și o trimite la laborator pentru analiză.
Investigații suplimentare
Uneori sunt indicate teste suplimentare. O gastroscopie este adesea recomandată pentru ciroza hepatică recent descoperită. Medicul poate urmări varicele din esofag sau din stomac.
Se pot efectua așa-numitele teste psihometrice pentru a clarifica leziuni cerebrale ușoare cauzate de ciroză hepatică (encefalopatie hepatică).
Etape de ciroză hepatică: scor Child-Pugh
Ciroza hepatică poate fi împărțită în diferite etape. Medicii folosesc așa-numitul scor Child-Pugh: ia în considerare cinci criterii care oferă o indicație a cât de avansat este ficatul micșorat. Criteriile Child-Pugh sunt:
- Ascita, evaluată cu ultrasunete
- Afectarea creierului cauzată de boli hepatice (encefalopatie hepatică)
- Concentrația de albumină în sânge: albumina este o proteină care este produsă în ficat. În ciroză hepatică se produce mai puțină albumină.
- Concentrația de bilirubină în sânge: Bilirubina este un produs de descompunere a hemoglobinei pigmentare din sânge. De obicei, este descompus mai departe în ficat. În ciroza ficatului, se acumulează în sânge.
- Valoare rapidă: acest marker pentru coagularea sângelui depinde de factorii de coagulare care sunt produși în ficat. În cirozele hepatice se formează mai puțini factori de coagulare. Aceasta reduce valoarea Quick. Alternativ, coagularea sângelui este acum adesea descrisă folosind valoarea INR: este opusul valorii rapide (de exemplu, valoare rapidă ridicată, INR scăzută).
Medicul verifică fiecare criteriu la pacient și acordă puncte în fiecare caz:
|
criterii |
1 punct |
2 puncte |
3 puncte |
|
Albumină (g / dl) |
> 3,5 |
2,8 - 3,5 |
< 2,8 |
|
Ascita |
Nu |
mic |
pronunţat |
|
Bilirubină (mg / dl) |
< 2,0 |
2,0 - 3,0 |
> 3,0 |
|
encefalopatie hepatica |
Nu |
moderat |
pronunţat |
|
Valoare rapidă (%) sau INR |
> 70% sau <1,7 |
40 - 70% sau 1,7 - 2,3 |
2,3 |
Dacă ciroza hepatică este cauzată de ciroza biliară primară, valoarea bilirubinei este evaluată diferit: se acordă 1 punct pentru valorile măsurate sub 4 mg / dl. Dacă valoarea bilirubinei este între 4 și 10 mg / dl, există 2 puncte. Medicul acordă 3 puncte pentru valorile bilirubinei peste 10 mg / dl.
Etape de ciroză hepatică
Toate punctele obținute se adaugă scorului Child-Pugh. Este între 5 și 15 puncte: ciroza ficatului cu severitatea cea mai ușoară dă o valoare de 5. În cazul celei mai severe leziuni hepatice, pe de altă parte, se obține un total de 15 puncte.
Intervalele punctuale individuale sunt atribuite diferitelor etape ale cirozei hepatice: Dacă numărul total de puncte este de 5 până la 6, există ciroză hepatică Copilul A - cea mai ușoară etapă a cirozei hepatice. Copilul B corespunde unui scor Child-Pugh de la 7 la 9. În schimb, scorurile de la 10 la 15 indică stadiul cel mai înalt al cirozei hepatice: copilul C.
Pe baza etapei, medicul poate estima cât de mare este riscul de deces pentru pacient în următoarele douăsprezece luni:
|
Scorul Child-Pugh |
etapă |
1 an de mortalitate |
|
5 - 6 |
Copilul A |
3-10% |
|
7 - 9 |
Copilul B |
10-30% |
|
10 - 15 |
Copilul C |
50-80% |
După cum arată tabelul, mortalitatea copiilor A în primul an este încă destul de scăzută. Cu toate acestea, crește semnificativ pe măsură ce ciroza hepatică progresează.
Ciroza hepatică: evoluția bolii și prognosticul
Cu cât ciroza hepatică mai timpurie este recunoscută și tratată, cu atât prognosticul este mai bun. Tratamentul eficient include eliminarea sau tratarea cauzei bolii (alcoolism, hepatită etc.). De exemplu, alcoolicii care încetează să bea permanent au un prognostic relativ bun pentru ciroză hepatică. Cu toate acestea, daunele care au avut loc deja nu sunt vindecabile. Doar progresia cirozei poate fi oprită.
Perspectivele sunt mult mai rele dacă persoanele cu ciroză hepatică legată de alcool continuă să bea alcool. Fiecare secundă moare în decurs de cinci ani. Cu toate acestea, complicațiile cirozei hepatice pot agrava și speranța de viață a pacientului.
Cele mai frecvente cauze de deces la pacienții cu ciroză sunt insuficiența hepatică, sângerarea de la varice la esofag sau stomac și cancerul hepatic (cancerul celulelor hepatice).
Ciroza hepatică: prevenire
Dacă doriți să preveniți ciroza ficatului, ar trebui să evitați în primul rând alcoolul sau cel puțin să-l consumați cu moderare: bărbații sănătoși pot bea până la 0,75 litri de bere sau trei optimi litri de vin pe zi. Femeilor sănătoase li se recomandă maximum 0,5 litri de bere sau un sfert de litru de vin. Următoarele se aplică ambelor sexe: Nu ar trebui să vă delectați cu această cantitate „permisă” de alcool în fiecare zi!
Cu o vaccinare împotriva hepatitei puteți preveni a doua cauză cea mai frecventă de ciroză hepatică. O astfel de vaccinare este recomandată în special înainte de a plăti în străinătate.
Aveți grijă la substanțele chimice toxice la locul de muncă (tetraclorură de carbon, benzen etc.): Medicii companiei sau medicii muncii explică posibilele pericole și măsurile de siguranță a muncii.
Luați medicamente și suplimente de vitamine numai atunci când este necesar. Fiind organul metabolic central, ficatul trebuie să descompună și să detoxifice toate substanțele străine. Adresați-vă medicului sau farmacistului în prealabil cât de dăunător este un preparat pentru ficat - poate exista un preparat mai bine tolerat, care nu crește riscul de afectare a ficatului și de ciroză.
Informații suplimentare
Instrucțiuni:
S3_Leitlinie "Ascită, peritonită bacteriană spontană, sindrom hepatorenal" al Societății germane pentru boli digestive și metabolice
Grupuri de auto-ajutor:
- German Liver Aid e.V.: Https://www.leberhilfe.org/
Etichete: sarcină naștere Copil copil sfat de carte
.jpg)