Escare
și Sabine Schrör, jurnalist medicalMartina Feichter a studiat biologia cu o farmacie electivă la Innsbruck și, de asemenea, sa cufundat în lumea plantelor medicinale. De acolo nu au fost departe până la alte subiecte medicale care încă o captivează până în prezent. S-a format ca jurnalist la Academia Axel Springer din Hamburg și lucrează pentru din 2007 - mai întâi ca editor și din 2012 ca scriitor independent.
Mai multe despre experții
Sabine Schrör este scriitoare independentă pentru echipa medicală A studiat administrația afacerilor și relațiile publice la Köln. În calitate de editor independent, ea se află acasă într-o mare varietate de industrii de mai bine de 15 ani. Sănătatea este unul dintre subiectele ei preferate.
Mai multe despre experții Tot conținutul este verificat de jurnaliștii medicali.Ulcerul de presiune este denumirea medicală a unei afte de presiune. În mod colocvial, se vorbește și despre escare. Cauza este o presiune constantă, puternică, care poate deteriora pielea și țesutul subiacent până la os. Persoanele legate la pat și utilizatorii de scaune cu rotile sunt deosebit de predispuși la ulcerul de presiune. Cu toate acestea, cu profilaxie atentă, ulcerele de presiune pot fi evitate. Aici puteți citi tot ce trebuie să știți despre dezvoltarea, tratamentul, profilaxia, diagnosticul și evoluția ulcerelor de presiune.
Coduri ICD pentru această boală: codurile ICD sunt coduri recunoscute la nivel internațional pentru diagnostice medicale. Acestea pot fi găsite, de exemplu, în scrisorile medicului sau pe certificatele de incapacitate de muncă. L89
Prezentare scurta
- Ce este ulcerul de presiune? Durere de presiune care apare în special în locurile în care oasele sunt aproape de suprafața pielii (fese, coate, tocuri, glezne etc.). În principal afectate sunt în mare măsură pacienții imobile, cu patul și utilizatorii de scaune cu rotile.
- Cauză: presiune persistentă, puternică, care comprimă vasele de sânge. Țesutul afectat este slab alimentat cu sânge, produsele metabolice acide nu mai sunt îndepărtate și distrug treptat pielea, țesutul și oasele.
- Factori de risc: ședere lungă, nemișcată sau întinsă, piele subțire, mai puțin elastică, diabet, sensibilitate redusă la durere, procent scăzut de grăsime corporală, incontinență, anumite medicamente, obezitate, lipsă de îngrijire, malnutriție / malnutriție, boli de piele existente și iritații.
- Tratament: pansamente umede și curățare regulată. Îndepărtarea țesutului mort. Dacă ulcerul de presiune este foarte avansat, poate fi necesară intervenția chirurgicală. De asemenea, este important să se elimine cauza rănilor de presiune, de exemplu, cu ajutoare de reducere a presiunii (saltele anti-decubit sau perne pentru scaune), repoziționarea regulată etc.
- Complicații posibile: Rana se poate infecta și poate duce la complicații precum inflamația măduvei osoase și a oaselor, pneumonie, abcese osoase sau otrăvire a sângelui.
- Profilaxie: ajutoare anti-decubit (saltele din spumă, perne cu gel sau aer, tampoane din piele de oaie, perne speciale pentru scaune cu rotile etc.), repoziționare și mobilizare regulată a pacienților cu pat, schimbări frecvente de haine și lenjerie de pat, îngrijire a pielii, un echilibru dieta, hidratarea adecvată etc.
- Curs și prognostic: proces de vindecare îndelungat chiar și cu un tratament optim. Risc crescut de recidivă după ulcerele de presiune tratate cu succes. Prin urmare, medicii recomandă o profilaxie atentă și tratamentul ulcerelor la presiune cât mai curând posibil.
Ulcere de presiune: descriere
O durere de presiune (decubit, ulcer decubit) este o afectare limitată local a pielii, a țesutului subiacent și, în cazuri extreme, a osului. Se manifestă sub forma unei plăgi de diferite adâncimi care este permanent deschisă (de ex. Pe fese, coadă sau tocuri). Persoanele legate la pat sunt deosebit de afectate. Experții estimează că aproximativ unul din zece până la treizeci de pacienți din spital vor dezvolta o durere de presiune. În căminele de bătrâni este chiar 45 la sută. Utilizatorii de scaune cu rotile au, de asemenea, un risc crescut de ulcer de presiune, în special în zona feselor.
Leziunile de presiune sunt foarte dureroase. De asemenea, se pot infecta. Primul semn al acestui lucru este un miros neplăcut, putrid de pe rană. Leziunile sub presiune pot afecta și bunăstarea mentală. Pentru că limitează pacienții în viața lor de zi cu zi. Rănile persistente și dureroase pot duce chiar la depresie.
Ulcere de presiune: absolvire
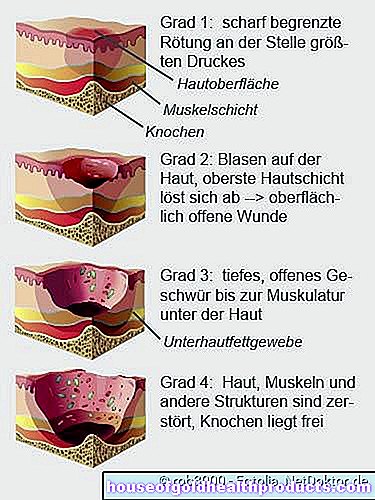
Un ulcer de presiune schimbă pielea. În funcție de cât de puternice sunt modificările, se face distincția între diferite grade de severitate:
- Decubit de gradul 1 (stadiul I): În faza inițială, zona afectată a pielii devine roșie și este definită brusc din mediul înconjurător. Roșeața persistă chiar și după ce presiunea scade. Zona poate fi întărită și mai caldă decât pielea din jur, dar pielea este încă intactă.
- Ulcerele de presiune de gradul 2 (stadiul II): Ulcerele de presiune de gradul 2 au vezicule pe piele. Uneori, stratul superior al pielii se desprinde deja. Se creează o plagă deschisă, dar este încă superficială.
- Decubit de gradul 3 (stadiul III): Cu decubit de gradul 3, durerea de presiune se extinde la mușchii de sub piele. Puteți vedea un ulcer profund și deschis. Sub pielea sănătoasă din jurul marginii ulcerului de presiune există uneori „buzunare” care emană din ulcer.
- Ulcer de presiune gradul 4 (stadiul IV): într-un ulcer de presiune în stadiul IV, oasele expuse sunt vizibile. Pielea, mușchii, oasele și alte structuri precum articulațiile sau tendoanele sunt distruse.
Acolo unde ulcerele de presiune se formează în mod deosebit
Unele părți ale corpului sunt deosebit de sensibile la presiune, astfel încât un ulcer de presiune se poate dezvolta rapid acolo. Zonele cu risc sunt unde există oase proeminente direct sub piele, fără a fi protejate de grăsime sau țesut muscular. Exemple în acest sens sunt fesele, dealurile mari care se rostogolesc (trohanteri) pe exteriorul coapselor, gleznelor și tocurilor.
În poziție culcat, ulcerele de presiune sunt cele mai frecvente pe fese, peste coadă și pe tocuri. Când stați întins pe lateral, dealurile rulante ale coapselor și gleznelor sunt de obicei afectate. Ulcerele de decubit rareori se dezvoltă pe urechi, partea din spate a capului, omoplați sau degetele de la picioare.
În general, leziunile de presiune se formează mai rar în poziție laterală sau înclinată. O excepție sunt operațiile mai lungi în poziție predispusă, care pot provoca răni de presiune pe genunchi, față (frunte și bărbie), degetele de la picioare sau în zona osului pubian.
Ulcerele de presiune: complicații
Dacă o durere de presiune nu este tratată rapid, se va răspândi în straturi de țesut mai adânci. Țesutul moare (necroză) și trebuie îndepărtat chirurgical. Rana se poate infecta și ea. Dacă ulcerul infectat se extinde deja în os, agenții patogeni se pot răspândi și acolo. Se pot dezvolta inflamația oaselor (ostită) și inflamația măduvei osoase (osteomielita).Dacă germenii se răspândesc și mai mult în corp, acest lucru poate declanșa pneumonie, abcese osoase sau intoxicații cu sânge (sepsis).
Simptomele carențiale pot fi, de asemenea, rezultatul ulcerelor de presiune dacă se răspândesc pe o suprafață mare a pielii. Pentru că atunci persoana afectată pierde permanent minerale și proteine importante prin rana deschisă.
Ulcere de presiune: dezvoltare
Un ulcer de presiune apare atunci când țesutul este expus permanent la presiune excesivă. Apoi vasele mici de sânge sunt comprimate și celulele nu mai sunt alimentate în mod adecvat cu oxigen și substanțe nutritive, astfel încât acestea să moară.
În plus, sângele nu se mai poate scurge prin vene. Ca rezultat, produsele metabolice acide se colectează în țesut. La persoanele sănătoase, durerea de presiune rezultată declanșează o mișcare reflexă care ia presiunea de pe partea afectată a corpului. Țesutul este apoi mai bine alimentat din nou cu sânge.
Este diferit la persoanele în vârstă și la pacienții cu tulburări de percepție a durerii: la ei, acest reflex de mișcare este adesea slăbit. Deci presiunea rămâne și țesutul devine acid. Ca urmare, vasele de sânge arteriale sunt lărgite pentru a oferi țesutului mai mult flux sanguin. Vă dați seama când pielea devine roșie. Vasele lărgite eliberează fluid și proteine în țesutul adiacent, din care se formează retenția de apă (edem) și bulele. Țesutul este din ce în ce mai distrus - s-a dezvoltat un ulcer de presiune.
Ulcere de presiune: factori de risc
Diversi factori favorizează dezvoltarea ulcerelor de presiune:
- Întins sau așezat pentru perioade lungi de timp: Ulcerele de presiune se dezvoltă în principal la persoanele care zac sau stau mai mult sau mai puțin nemișcate pentru o perioadă lungă de timp. Adesea, leziunile de presiune apar la pacienții vârstnici care sunt alocați la pat din cauza unei boli acute sau cronice. Pacienții cu scaune cu rotile aparțin, de asemenea, grupului de risc.
- Piele subțire, inelastică: Pielea persoanelor în vârstă este adesea uscată, slabă și inelastică. Acest lucru îl face deosebit de sensibil la forțele de forfecare (deplasarea straturilor de țesut unul împotriva celuilalt). Dacă pacienții alunecă neliniștiți în pat, fricțiunea rezultată poate deteriora grav pielea subțire și poate promova dezvoltarea rănilor sub presiune.
- Diabet: Diabeticii sunt deosebit de predispuși la ulcerele de presiune: în timp, diabetul dăunează nervilor, astfel încât diabeticii nu mai pot percepe atingerea, presiunea și durerea. Cu o întârziere corespunzătoare, acestea înregistrează o presiune crescută asupra pielii și a țesuturilor.
- sensibilitate redusă la durere
- procent redus de grăsime corporală
- Incontinență: duce la umezirea pielii pe anus sau vagin. Pielea se înmoaie, ceea ce favorizează apele.
- anumite medicamente, de exemplu analgezice
- Obezitate: crește presiunea asupra pielii și a țesuturilor atunci când este culcat sau așezat.
- Îngrijire insuficientă: culcarea îndelungată în scutece care nu au fost schimbate înmoaie pielea, duce la iritații și astfel favorizează ulcerele de presiune.
- Malnutriție / malnutriție: Usucă pielea. În plus, persoanelor afectate le lipsesc depunerile de grăsime care amortizează presiunea. Ambele acestea deschid calea apelor de presiune.
- boli și iritații ale pielii existente
Ulcerele de presiune: tratament
Cu cât este detectat mai devreme un ulcer de presiune, cu atât mai bine poate fi tratat. Practic, terapia este împărțită în două domenii: terapia locală și cea cauzală.
Terapia locală
Terapia locală își propune să trateze durerea de presiune și să o susțină pentru a se vindeca. În cazul unui ulcer de presiune de gradul I, este de obicei suficient să aveți grijă cu atenție de zona afectată a pielii și să ușurați presiunea.
Leziunile de presiune în stadii avansate trebuie eliminate din țesutul mort (debridare). Aceasta se face fie chirurgical cu un bisturiu (debridare chirurgicală), cu ajutorul enzimelor (debridare enzimatică), fie cu larve de muște (debridare biochirurgicală, terapie cu viermi). Rana este apoi dezinfectată, acoperită cu pansamente umede și curățată în mod regulat.
Uneori, procedurile tehnice, cum ar fi metoda de etanșare sub vid, sunt, de asemenea, utilizate ca parte a terapiei locale.
Terapia cauzală
Un ulcer de presiune poate fi tratat cu succes numai dacă se elimină cauza acestuia: presiunea. De exemplu, se recomandă o saltea specială sau un pat special pentru pacienții culcați. În plus, pacientul trebuie repoziționat în mod regulat. Pernele scaunelor sunt recomandate pentru utilizatorii de scaune cu rotile. Puteți citi mai multe despre acest lucru mai jos în secțiunea Ulcerele de presiune: profilaxie.
O alimentație adecvată joacă, de asemenea, un rol important: o dietă bogată în proteine, vitamine și minerale permite pielii să se refacă mai bine și previne malnutriția. Uneori se dă și o mâncare specială.
Analgezicele ajută la ameliorarea durerii asociate cu ulcerele de presiune. În plus, exercițiile speciale de mișcare favorizează circulația sângelui și împiedică pacientul să stea întotdeauna întins pe același loc.
Tratamentul eficient al bolilor concomitente, inclusiv cele de natură psihologică, face parte, de asemenea, din terapia cauzală. De exemplu, depresia poate amenința succesul tratamentului.
Ulcer de presiune: chirurgie
Ulcerele de presiune de gradul 1 până la 3 (stadiile I-III) de obicei nu trebuie îndepărtate chirurgical. Cu toate acestea, este diferit cu ulcerele de presiune de gradul 4 (stadiul IV): Aici, intervenția chirurgicală este aproape întotdeauna necesară. Chirurgul întrerupe durerea de presiune. Uneori, o parte a osului trebuie îndepărtată, de asemenea.
Chirurgia plastică poate fi necesară pentru răni de presiune foarte mari. Chirurgul transplantează apoi pielea și țesutul moale din alte zone ale corpului în zona deteriorată.
Fotografiile pot ajuta la înțelegerea succesului tratamentului. Așadar, nu vă mirați dacă personalul medical face fotografii regulate cu rana.
Ulcere de presiune: profilaxie
Medicii și personalul de asistență medicală evaluează în mod regulat riscul individual de ulcer la presiune la fiecare pacient. În acest scop, se utilizează fișe de documentare, de exemplu așa-numita scară Braden. Anumiți factori de risc, cum ar fi nivelul de activitate fizică al pacientului, mobilitatea și capacitatea de a răspunde la reclamațiile legate de presiune sunt atribuiți fiecare între unul și patru puncte.
La sfârșitul scalei, toate punctele sunt adunate. O valoare de 18 puncte și mai mult nu înseamnă nici un risc de ulcere de presiune. Cu cât numărul este mai mic, cu atât este mai mare riscul. Dacă scorul este mai mic de nouă, pacientul prezintă un risc foarte mare de a dezvolta o durere de presiune.
Pe baza rezultatului, se iau măsuri individuale pentru profilaxia ulcerului de presiune. Exemple:
Ajutoare anti-decubit
Ajutoarele anti-decubitus reduc presiunea asupra zonelor vulnerabile ale pielii distribuind-o mai uniform. Aceste sisteme s-au dovedit:
- Sistemele de depozitare moi, cum ar fi saltele de spumă, tampoane de gel sau perne de aer distribuie greutatea corporală și, astfel, presiunea pe o suprafață mai mare.
- Sistemele de presiune alternativă (saltele de presiune alternante) constau din perne de aer aranjate diferit, care sunt umflate alternativ cu aerul. Unele sisteme sunt echipate cu software care detectează când presiunea devine prea puternică în anumite puncte. Apoi, sistemul provoacă automat o schimbare prin eliberarea aerului din camerele corespunzătoare și prin umplerea altor camere.
- Sistemele de micro-stimulare (MiS) sunt un tip de saltele de profilaxie a escarei controlate electric. Cu propriile lor mișcări mici, încurajează mișcarea pacientului. Acest lucru stimulează circulația sângelui în țesut, care previne rănile de presiune sau susține vindecarea rănilor ulcerelor existente.
Piei de oaie sunt, de asemenea, foarte potrivite ca tampon pentru ameliorarea presiunii. Cu toate acestea, ele degajă multă căldură și, prin urmare, nu sunt percepute întotdeauna ca fiind plăcute.
Pernele speciale pentru scaune anti-decubit sunt potrivite pentru utilizatorii de scaune cu rotile. Acestea reduc presiunea asupra feselor.
Rearanjare și mobilizare
Pacienții cu pat trebuie să fie repoziționați în mod regulat - chiar dacă sunt întinși pe o saltea anti-decubit. În plus, pacienții trebuie mobilizați cu ajutorul unor exerciții de mișcare specifice. Aceasta include și mobilitatea mentală ca o cerință centrală pentru mișcarea fizică. Cititul, ascultarea radioului, hobby-urile, conversațiile - toate acestea stimulează mintea și mențin corpul în formă.
Îngrijire a pielii
O îngrijire atentă a pielii va menține pielea sănătoasă și, astfel, va reduce riscul apariției ulcerelor de presiune. Îngrijirea adecvată a pielii înseamnă în vederea profilaxiei ulcerului sub presiune:
- Spălați pielea cu apă cât mai rece posibil.
- În cea mai mare parte, evitați utilizarea aditivilor de spălat sau preferați substanțe active de spălare lichide.
- Utilizați aditivi pentru baie de ulei pe pielea foarte uscată și crăpată.
- Utilizați produse de îngrijire adaptate tipului de piele al pacientului, cum ar fi creme și loțiuni (de exemplu, produse din apă în ulei pentru pielea normală până la cea uscată; produse din ulei în apă pentru tenul gras).
Alimentație corectă
Un ulcer de presiune nu poate fi prevenit prin dietă, dar riscul dezvoltării acestuia poate fi redus. Experții recomandă o dietă sănătoasă și variată. În cazul rănilor sub presiune existente, trebuie furnizate suficiente vitamine și minerale pentru a favoriza vindecarea rănilor. În plus, pacienții cu risc ar trebui să bea mult pentru a evita uscarea pielii.
Măsuri suplimentare
Următoarele măsuri contribuie, de asemenea, la reducerea riscului de ulcer la presiune:
- Schimbări frecvente ale hainelor și lenjeriei de pat la pacienții care transpiră abundent sau sunt incontinenți. Acest lucru împiedică pielea să devină moale din cauza umezelii.
- Folosiți articole de îmbrăcăminte respirabile pentru incontinență
- Poziționați butoanele și cusăturile lenjeriei de pat și a lenjeriei de pat astfel încât să nu apese pe zonele vulnerabile ale pielii
- Terapia bolilor subiacente și concomitente (diabet, depresie etc.)
Cei care au grijă de rudele legate la pat acasă pot învăța cum să prevină în mod eficient ulcerele de presiune în cursuri speciale de profilaxie a ulcerului de presiune. Conținutul cursului include informații despre tehnici adecvate de poziționare și repoziționare, precum și sfaturi pentru ajutoare adecvate și măsuri de îngrijire.
Ulcere de presiune: examene și diagnostic
Un ulcer de presiune poate fi văzut cu ochiul liber. Acesta este motivul pentru care zonele corpului care sunt deosebit de predispuse la ulcerele de presiune ar trebui inspectate în mod regulat la persoanele cu risc. Dacă este posibil, ar trebui să îi arătați pacientului cum își pot examina singuri pielea. De exemplu, vă puteți privi fesele cu ajutorul unei oglinzi. Partenerul sau prietenii pot fi, de asemenea, implicați pentru a examina în mod regulat părțile relevante ale corpului. În clinici și case de îngrijire medicală, personalul de îngrijire medicală îndeplinește această sarcină importantă.
Test deget
Un ulcer de presiune poate fi identificat devreme cu așa-numitul test cu degetul. Pentru a face acest lucru, apăsați cu degetul zona de piele deja înroșită, suspectă. Dacă pielea nu este vizibil mai palidă imediat după eliberare, este deja o durere de presiune în stadiul I (gradul 1).
Frotiu, probă de sânge, radiografie
Pentru a putea detecta o infecție în rană, medicul ia de obicei o probă de țesut din zona afectată. Se examinează germenii în laborator. Febra, frisoanele și mirosul neplăcut și putrid de la nivelul plăgii pot indica, de asemenea, o infecție. În plus, sângele pacientului poate fi examinat pentru detectarea agenților patogeni.
Dacă ulcerul de presiune este foarte avansat, este recomandabilă și o radiografie. În acest fel se poate determina dacă ulcerul de presiune a pătruns deja în os.
Ulcerele de presiune: evoluția bolii și prognosticul
Cât durează un pacient să dezvolte un ulcer de presiune depinde de mulți factori. În plus față de vârsta pacientului, starea nutrițională și cauza alocării la pat joacă, de asemenea, un rol major. La unele persoane, ulcerele de presiune se dezvoltă în câteva ore. Acest lucru se poate întâmpla dacă pielea a fost afectată de alte boli sau dacă metabolismul este perturbat (de exemplu, în cazul diabetului).
Un ulcer de presiune avansat se vindecă lent, chiar și cu un tratament optim. Uneori durează luni până când durerea de presiune dispare complet. De aceea este atât de important să fii atent la profilaxia atentă a ulcerului de presiune și să reacționezi rapid în caz de urgență.
Dar chiar și după ce s-a vindecat o durere de presiune, pacienții prezintă un risc crescut de a dezvolta un alt ulcer de presiune în zona afectată (recidivă). Prin urmare, ar trebui să verificați în mod intensiv zona afectată a pielii și să o protejați cu atenție de presiune. Acest lucru previne formarea unui alt ulcer de presiune.
Informații suplimentare
Instrucțiuni:
- Ghidul „Tratamentul și prevenirea ulcerului de presiune specific secțiunii transversale” al Societății medicale de limbă germană pentru paraplegie e.V.
- Linia directoare „Prevenirea și tratamentul ulcerelor de presiune” a Comitetului consultativ național pentru ulcerul de presiune, a Comitetului consultativ european pentru ulcerul de presiune și a Alianței Pan Pacific pentru leziuni de presiune