Covid-19: infecție cu coronavirus
și Christiane Fux, redactor medical Actualizat laLisa Vogel a studiat jurnalismul departamental cu accent pe medicină și bioștiințe la Universitatea Ansbach și și-a aprofundat cunoștințele jurnalistice în cadrul masterului în informare și comunicare multimedia. A urmat un stagiu în echipa editorială Din septembrie 2020 scrie ca jurnalist independent pentru
Mai multe postări de Lisa VogelChristiane Fux a studiat jurnalismul și psihologia la Hamburg. Editorul medical cu experiență a scris articole din reviste, știri și texte factuale despre toate subiectele de sănătate imaginabile din 2001. Pe lângă activitatea sa pentru, Christiane Fux este activă și în proză. Primul ei roman criminal a fost publicat în 2012 și, de asemenea, scrie, proiectează și publică propriile piese de teatru criminal.
Mai multe postări de Christiane Fux Tot conținutul este verificat de jurnaliștii medicali.
Covid-19 este numele unei boli cauzate de noul coronavirus Sars-CoV-2. Afectează în principal căile respiratorii și poate provoca pneumonie severă. Deteriorarea altor organe, trombozele și septicemia periculoasă sunt, de asemenea, posibile complicații grave. În decembrie 2019, au devenit cunoscute primele cazuri de Covid-19 din China. Boala este răspândită acum în toată lumea. Cum se transmite agentul patogen? Ce simptome provoacă Covid-19? Cum arată tratamentul? Citeste mai mult!
Coduri ICD pentru această boală: codurile ICD sunt coduri recunoscute la nivel internațional pentru diagnostice medicale. Acestea pot fi găsite, de exemplu, în scrisorile medicului sau pe certificatele de incapacitate de muncă. U07
Prezentare scurta
- Ce este Covid-19? o boală cu mai multe organe, în special a plămânilor, cauzată de coronavirusuri
- Agent patogen: coronavirusul de tip Sars-CoV-2
- Calea de transmisie: în principal prin infecții cu picături și aerosoli
- Simptome: inclusiv tuse, febră, curgerea nasului, tulburări ale mirosului și / sau gustului, pneumonie
- Grupuri de risc: în special persoanele în vârstă, bolnavii cronici, fumătorii, persoanele foarte supraponderale
- Distribuție: Originea din China, de atunci, răspândirea coronavirusului la nivel mondial
- Terapie: ameliorarea simptomelor; dacă este necesar alimentarea cu oxigen, ventilație; la unii pacienți remdesivir, dexametazonă sau tratament în contextul studiilor
- Prevenire: Acoperiți gura și nasul, păstrați distanța (cel puțin 1,5 metri), măsuri de igienă, ventilație, carantină pentru persoanele infectate, evitați adunările în masă și zonele de risc
Ce este Covid-19, ce este coronavirusul?
Covid-19 este o boală infecțioasă cauzată de noul coronavirus Sars-CoV-2. Acestea afectează în principal căile respiratorii. Agenții patogeni pot provoca pneumonie severă în plămâni. Dacă respirația eșuează ca rezultat, Covid-19 poate fi fatal.
Cu toate acestea, agentul patogen poate afecta și alte organe, de exemplu nervii, inima, vasele de sânge, ficatul și rinichii. Aceste organe sunt echipate cu un număr deosebit de mare de puncte de andocare (receptori) pentru hormonul ACE2. Virusul folosește acest lucru pentru a pătrunde în celulele corpului
În cursul bolii, se formează adesea tromboze, care pot migra către plămâni sau creier. De asemenea, se teme o reacție imunitară excesivă a organismului la virus, așa-numita septicemie, care pune viața în pericol. Diferite organe pot eșua în cursul său.
Numele Covid-19 este abrevierea termenului englezesc „Corona-Virus Disease”, în limba germană Boala Coronavirus. Numărul 19 reprezintă anul în care agentul patogen a fost descoperit oficial: 2019.
Noi variante (mutații)
Virusul a dezvoltat numeroase variante genetice în ultimele luni. De obicei, astfel de mutații sunt irelevante pentru cei infectați. Cu toate acestea, recent au apărut mai multe mutații care sunt motive de îngrijorare.
Aceasta include varianta B.1.1.7, care se dezvoltă în prezent rapid în Regatul Unit, precum și o variantă din Africa de Sud (B.1.3.51) și una din Brazilia.
Informații suplimentare cu privire la variantele de virus care circulă recent pot fi găsite aici.
Clasificarea infecției
Medicii împart pacienții cu Covid-19 în diferite grade de severitate, în funcție de evoluția bolii:
- Ușor și simplu: fără pneumonie
- Moderat: pneumonie ușoară
- Sever: Pneumonie cu febră și infiltrate pulmonare bilaterale (densificarea țesutului vizibilă pe raze X) și
- Rata de respirație peste 30 pe minut sau
- dificultăți severe de respirație sau
- Saturația oxigenului sub 90% în aerul din cameră
- Critic: insuficiență pulmonară acută, reacție de apărare excesivă (hiperinflamare) cu tabloul clinic al sepsisului sau șocului septic cu insuficiență multiplă a organelor
Aproximativ 80% dintre bolile Covid 19 sunt ușoare până la moderate. Cu toate acestea, și ei pot dezvolta un sentiment de boală severă și pot întârzia să-și revină complet.
Pe măsură ce boala progresează, aproximativ 14% dintre pacienți suferă de deteriorări clinice. De obicei, acestea dezvoltă dificultăți de respirație și o lipsă de oxigen în sânge la șapte până la zece zile de la apariția simptomelor. La aproximativ 7% dintre bolnavi, Covid-19 ia un curs critic, astfel încât trebuie să fie tratați în spital.
Organizația Mondială a Sănătății raportează că cazurile ușoare au o evoluție medie a bolii de două săptămâni. În cazurile severe, boala Covid-19 durează aproximativ trei până la șase săptămâni.
Aproximativ 22% dintre pacienții cu Covid-19 din Germania care au primit terapie intensivă vor muri de boală (începând cu noiembrie 2020).
De unde vine coronavirusul?
Conform cunoștințelor actuale, originea noilor virusuri Sars se află în China. Epicentrul focarului a fost orașul Wuhan. A existat un număr crescut de cazuri de boală pentru prima dată în decembrie 2019. Aceștia au afectat în primul rând oamenii care se aflau pe o piață de carne și pește în care erau vândute și animale sălbatice.
Conform situației actuale, virusul a sărit de la un animal sălbatic la oameni. Experții presupun că agentul patogen provine inițial din populațiile de lilieci. Experții au găsit virusuri Sars-CoV-2 foarte strâns legate la aceste animale.
În cele din urmă, oamenii s-au infectat printr-o altă gazdă intermediară, posibil un pangolin. SARS (pisici târâtoare) și MERS (dromedare) - boli cauzate de alte tipuri de coronavirus - au avut, de asemenea, originea la animalele sălbatice.
Coronavirus răspândire
Sars-CoV-2 „sare” cu ușurință de la persoană la persoană. În plus, persoanele infectate fără simptome și cei ușor bolnavi pot infecta alte persoane. Drept urmare, virusul s-a răspândit pe tot globul.
Prin urmare, Organizația Mondială a Sănătății a declarat focarul 2019/2020 o pandemie. Experții presupun acum că Sars-CoV-2 va deveni endemic - adică probabil va circula printre populația lumii pe termen lung și va provoca în mod repetat focare localizate.
Coronavirus: Situația actuală în Germania
Procesul de infecție se schimbă rapid. Numerele actuale despre coronavirus și persoanele infectate din Germania și din întreaga lume pot fi găsite în articolul nostru „Coronavirus: Numerele de cazuri actuale”.
În plus, veți găsi informații de bază despre virus, efectele coronavirusului și starea actuală a cercetării în subiectul nostru special „Totul despre infecția cu coronavirus Covid-19”.
În aprilie 2020, noii infectați din Germania aveau în medie 52 de ani. Proporția pacienților care trebuiau tratați în spital era de 20% la momentul respectiv. După o scădere temporară a vârstei medii a celor infectați la 32 de ani, acum este de 42 de ani. Rata spitalizării a scăzut la șase procente (începând cu noiembrie 2020).
Pacienții mai în vârstă care sunt infectați cu noul coronavirus trebuie spitalizați mai des decât pacienții mai tineri: vârsta medie pentru tratamentul internat este de 72 de ani. 86 la sută din decesele provocate de Covid-19 au fost la persoanele cu vârsta de 70 de ani sau mai mult.
Femeile și bărbații sunt în prezent afectați la fel de des. Cu toate acestea, bărbații sunt mai predispuși să se îmbolnăvească grav cu Covid-19 și prezintă un risc general mai mare de deces.
Coronavirus: simptome ale Covid-19
Modul în care se manifestă boala pulmonară Covid-19 diferă de la pacient la pacient. Unele persoane infectate nu au deloc simptome, altele doar o ușoară tuse sau curgerea nasului. În unele cazuri, boala este severă: cei afectați dezvoltă pneumonie severă. În acest caz, infecția cu coronavirus poate fi fatală.
Cele mai frecvente simptome ale infecției cu coronavirus includ:
- tuse
- febră
- adulmecă
- Perturbarea simțului mirosului și / sau gustului
- Inflamația plămânilor (pneumonie)
Virusul afectează în principal căile respiratorii. Cei afectați dezvoltă adesea simptome asemănătoare gripei la început. Se simt rău și epuizat, dezvoltă febră (de obicei destul de moderată) și tuse uscată. Aproape fiecare a treia persoană suferă de răceală.
În cazurile severe, pneumonia se dezvoltă în cele din urmă - adesea în a doua săptămână a bolii. Cei afectați se plâng în principal de dificultăți de respirație, care, în unele cazuri, pot crește rapid.
Respirația scurtă indică începutul unui curs sever de Covid-19! Măsurarea regulată a saturației cu oxigen este atunci deosebit de importantă. Așadar, obțineți imediat asistență medicală dacă respirați urât!
Un semn special al infecției cu coronavirus este pierderea bruscă a mirosului și a gustului. Acest lucru se întâmplă la aproximativ 21% dintre pacienți și se instalează adesea la începutul bolii.
În cursul infecției, simptomele coroanei pot apărea și în tractul gastro-intestinal:
- Pierderea poftei de mâncare
- Pierdere în greutate
- greaţă
- dureri de stomac
- Vomit
- diaree
Simptomele mai puțin frecvente ale coronavirusului includ:
- Durere de gât
- Cefalee și durere la nivelul membrelor
- Conjunctivita ochiului (conjunctivita)
- erupții cutanate
- Umflarea ganglionilor limfatici
Posibilele simptome ale coronavirusului neurologic la om sunt:
- indiferenţă
- absenta
- Somnolenţă
Mai ales la pacienții mai în vârstă, confuzia, somnolența sau somnolența severă sunt semne importante ale unui curs sever de coroană! Din cauza bolilor anterioare, respirația scurtă este adesea incorect percepută ca un simptom amenințător al Covid-19.
Diferențe între Covid-19 și gripă
Covid-19 și gripa „reală” (gripa) sunt adesea comparate - uneori provoacă simptome similare și ambele pot fi dificile.
O diferență importantă este însă viteza cu care evoluează boala: simptomele gripei apar de obicei foarte repede și violent. Pacienții se simt foarte rău în câteva ore și dezvoltă febră mare. În schimb, Covid-19 se dezvoltă mai lent - starea pacientului se agravează în decursul mai multor zile.
În plus, o infecție cu coronavirus este mai des asociată cu curgerea nasului decât gripa. Pierderea temporară a mirosului și / sau gustului este, de asemenea, o indicație a Covid-19.
Puteți citi mai multe despre distincție în articolul „Coronavirus sau gripă? Acestea sunt diferențele!”.
Coronavirus: contagiune
Virusul s-a răspândit rapid în primul epicentru coroană, Wuhan. Cercetătorii au descoperit încă de la început că oamenii se pot infecta și de la persoanele infectate care (încă) nu au simptome, adică nu au (încă) contractat Covid-19.
Căile de infecție cu coronavirus
Conform stării actuale a cunoștințelor, principala transmisie a coronavirusurilor are loc prin vase mici care plutesc în aer (aerosoli) sau o infecție cu picături. Dar alte modalități de infecție sunt probabil sau cel puțin posibile.
Aerosoli
Acum se presupune că o mare parte din oameni s-au infectat prin așa-numiții aerosoli. Medicii și virologii se referă la cele mai mici particule aeropurtate care conțin virusuri drept aerosoli. Acestea sunt mai mici de cinci micrometri și pot trece din respirație în aerul camerei.
Cu toate acestea, aerosolii au alte două probleme. În primul rând, pot parcurge distanțe mai mari decât picăturile mai mari. Pe de altă parte, nu cad la pământ la fel de repede ca acesta. Ca rezultat, aerosolii care conțin virusuri se acumulează în aer - ceea ce crește riscul de infecție cu coroană în camere închise.
Transmiterea coronavirusului prin aerosoli poate avea loc și pe o distanță mai mare de doi metri.
Infecție cu picături
A doua cale importantă de transmitere a coronavirusului este absorbția particulelor lichide care conțin virus prin căile respiratorii. Persoanele infectate emit aceste picături atunci când respiră, vorbesc, cântă, tuse sau strănut. Dacă o altă persoană inhalează aceste picături, acestea se pot infecta și cu virusul.
Infecția Corona prin picături de diferite dimensiuni înseamnă că riscul de infecție este deosebit de mare pe o rază de unu până la doi metri în jurul unei persoane infectate!
Contact și infecție cu frotiu
Infecția de contact are loc prin contact fizic direct (atingere) între o persoană infectată și o persoană sănătoasă, de exemplu printr-o îmbrățișare.
În cazul unei infecții cu frotiu, coronavirusurile sunt transmise prin suprafețe contaminate. Dacă, de exemplu, o persoană infectată cu coroană strănutează sau tușește în mână și apoi atacă un mâner al ușii, el transferă virusul în mâner. Dacă o altă persoană apucă mânerul, virușii ajung pe mână și de acolo pe membranele mucoase faciale (de exemplu, ale gurii, nasului) dacă persoana în cauză ajunge acolo. Astfel de infecții cu frotiuri joacă totuși un rol subordonat în transmiterea coronavirusului.
Super împrăștiere
Acum se știe că majoritatea oamenilor infectați infectează doar câțiva sau deloc semeni, câțiva în schimb mai mulți în același timp. Oamenii care infectează un număr deosebit de mare de oameni sunt cunoscuți ca super-răspânditori. Probabil că uneori sunteți foarte infecțios și aveți contact cu mulți alții în acest timp. Un eveniment de supra-răspândire este termenul folosit pentru a descrie focarele în care mulți oameni sunt infectați în același timp - de exemplu la o petrecere sau la un eveniment.
Ce este considerat contactul cu virusul critic?
Perioada de timp în care cineva a fost expus la particule care conțin virus poate influența, de asemenea, riscul de infecție cu Sars-CoV-2. Din moment ce noile variante de virus mai contagioase s-au stabilit în mare măsură, 10 minute sunt acum considerate o limită critică în multe situații.
Oricine a avut un contact strâns cu o persoană infectată trebuie să meargă imediat în izolare domestică pentru un total de 14 zile, calculate de la ultima întâlnire de risc. Contactul apropiat este:
- Oricine a fost la mai puțin de 1,5 metri de o persoană infectată de mai mult de zece minute.
- Oricine a fost într-o cameră cu niveluri potențial mai ridicate de expunere la aerosoli virali de mai mult de zece minute - de exemplu, la locul de muncă, la o petrecere sau în timpul sportului.
- Oricine a purtat o conversație cu o persoană infectată la o distanță mai mică de 1,5 metri fără să poarte ambele măști de protecție - indiferent de lungimea contactului.
- Contactele interne ale persoanei infectate.
- Persoane în contact direct cu secrețiile unei persoane infectate, de exemplu prin sărutări, tuse și strănut, resuscitare gură la gură sau vărsături.
În timp ce picăturile mai mari care conțin virusuri din aerul pe care îl respiri se scufundă rapid la pământ, aerosolii fini pot, de asemenea, să plutească în aer pentru o perioadă mai lungă de timp și să se distribuie în camere închise. O ședere îndelungată într-o cameră mică și slab sau deloc ventilată poate, prin urmare, crește probabilitatea transmiterii coronavirusului prin aerosoli.
Cu toate acestea, dacă o persoană infectată tuse sau strănut direct pe o persoană, acest lucru poate fi suficient pentru o infecție. Dacă sau cât de grav se îmbolnăvește cineva după contact, depinde și de cât de mult virus a inhalat.
Contagiune chiar și fără simptome
Lucrul dificil al unei infecții cu virusurile Sars-CoV-2 este că persoanele infectate pot fi contagioase chiar înainte de apariția primelor semne de boală. Majoritatea infecțiilor apar probabil cu una sau două zile înainte de apariția simptomelor. Riscul de infecție este cel mai mare în momentul în care simptomele încep. În cazul cursurilor mai ușoare, acesta scade constant în următoarele 10 zile. În cazuri severe și în cazuri individuale, au fost observate perioade de infecție de până la 20 de zile.
Există, de asemenea, riscul de infecție cu persoane asimptomatice infectate - persoane care au fost infectate cu Sars-Cov-2, dar nu prezintă niciun simptom. Puteți transmite în continuare virusul altor persoane.
Ce înseamnă numărul de reproducere?
Numărul de reproducere (R) este un semn important pentru evaluarea evoluției ulterioare a valului de infecție cu Sars-CoV-2 în. Indică câte alte persoane infectează în medie o singură persoană infectată. Deci, dacă, de exemplu, numărul reproducerilor este de 0,8, 100 de persoane infectate infectează alte 80. De aceea, politica și știința se străduiesc să obțină o rată de infecție cât mai mică sub 1 - atunci numărul persoanelor infectate va scădea în general.
Printre altele, politicienii se bazează pe numărul de reproducere atunci când relaxează măsuri pentru viața publică, cum ar fi reglementările la distanță sau cerința de mască - sau le strâng din nou.
Coronavirus: cursul infecției
Evoluția bolii la pacienții cu Covid 19 este foarte diferită. Acestea variază de la cursuri complet fără simptome la pneumonie severă, insuficiență pulmonară și / sau sepsis și embolie și moarte. Practic, cursul Covid-19 poate fi împărțit în diferite faze.
Faza 1: contagiunea
Virusii Sars-CoV-2 intră în organism prin membranele mucoase ale nasului, gurii sau ochilor sau sunt inhalați. Scopul lor este de a ataca celulele din corp. Pentru că, spre deosebire de bacterii, virușii au nevoie de aparatul de reproducere al celulelor pentru a se multiplica. Inițial, această replicare a virusului are loc mai ales în gât. Acesta este motivul pentru care Sars-CoV-2 este atât de contagios - virusurile ușoare sunt transportate din gât prin tuse, strănut, vorbire sau cântare.
Cu toate acestea, înainte ca coronavirusurile să pătrundă în celulele corpului, acestea se confruntă cu apărarea imunitară nespecifică - primul bastion al sistemului imunitar împotriva agenților patogeni. Apărarea imunitară nespecifică include, printre altele, anumite celule de apărare. Ei recunosc că virusurile sunt structuri străine și se luptă cu ele.
În câteva zile, corpul construiește de obicei o apărare specifică, care este special adaptată pentru coronavirus. Acestea includ așa-numiții anticorpi. Acostează la agenți patogeni și astfel îi împiedică să pătrundă în celulele corpului. În plus, ei fac apel la fagocite care „devorează” virusul.
Faza 2: Primele semne de boală
În ciuda acestor măsuri de apărare, o anumită proporție dintre cei infectați se îmbolnăvesc mai mult sau mai puțin grav de Covid-19. Primele simptome apar apoi în medie la cinci până la șase zile după infecție (= perioada de incubație). Perioada de incubație pentru coronavirus poate fi, de asemenea, de doar o zi sau până la 14 zile.
În lupta împotriva virusului, corpul își reglează temperatura în sus, printre altele - acest lucru creează un climat nefavorabil pentru virus. În plus, un număr mare de celule inflamatorii migrează în regiunile afectate ale corpului pentru a face virusul inofensiv. Procedând astfel, ele distrug și celulele infectate ale corpului.
Aceste măsuri de apărare se reflectă în simptomele tipice ale Covid 19, cum ar fi febra, tuse uscată și curgerea nasului.
Faza 3: Agravarea simptomelor
Boala are o evoluție ușoară sau ușoară la aproximativ 80% dintre pacienți. Cu toate acestea, acești pacienți se pot simți, de asemenea, foarte bolnavi și uneori pot dura câteva săptămâni pentru a-și reveni.
Dacă virusul nu este oprit, acesta se va răspândi mai departe în căile respiratorii profunde. O inflamație a plămânilor (pneumonie) se poate dezvolta în medie între două și șapte zile după apariția primelor simptome.
Infecțiile pulmonare sunt severe la aproximativ 14% dintre toți cei afectați: dezvoltă pneumonie pronunțată, cu conținutul de oxigen din sânge scăzut - acest lucru provoacă dificultăți de respirație, printre altele.
Aproximativ cinci la sută dintre pacienți dezvoltă un curs acut, care pune viața în pericol de Covid-19.
Semn de avertizare scurtarea respirației!
Un semnal de avertizare grav pentru începutul unui curs sever este respirația scurtă. Tipic este atunci, de exemplu, vorbirea agitată din cauza lipsei de respirație (limbaj staccato).
Chiar dacă dificultățile de respirație nu se simt amenințătoare, ar trebui să o luați foarte în serios și să o verificați de către un medic cât mai curând posibil. Acest lucru se datorează faptului că starea dumneavoastră se poate agrava rapid pe măsură ce procesul inflamator progresează.
Lipsa silențioasă de oxigen
Cu toate acestea, la unii pacienți cu Covid-19, medicii observă și un fenomen neobișnuit: suferă de deficiență severă de oxigen fără să observe acest lucru. Nici valorile care pun viața în pericol nu le determină să respire. Medicii se referă la această afecțiune ca „hipoxemie tăcută”.
Statistic, pacienții cu Covid-19 sever trebuie să fie spitalizați la patru până la opt zile după apariția simptomelor.
Cursul de pneumonie
Cu pneumonie, lichidul se colectează în plămâni, care are și un aport de sânge mai slab. Aproape oxigenul nu este absorbit în zonele pulmonare afectate. Pacientul devine din ce în ce mai dificil să respire.
El primește oxigen printr-o mască. Dacă acest lucru nu este suficient, trebuie să fie ventilat artificial în unitatea de terapie intensivă - fie neinvaziv folosind o mască / hota de ventilație, fie folosind invaziv un tub de ventilație (intubație).
Leziuni suplimentare ale organelor
Pe lângă plămâni, virusul poate ataca și alte organe - cele ale căror celule, precum cele din plămâni, sunt echipate cu receptori pe care virusul îi poate folosi pentru a invada. Acest lucru se aplică în special ficatului, rinichilor, intestinului subțire, testiculelor și inimii.
Probleme cardiace cu Covid-19
Oricine are o inimă slabă este afectată în mod deosebit de lipsa de oxigen cauzată de pneumonie. Pentru a combate consecințele infecției și bolilor, inima trebuie să bată mai repede. Inimile pre-deteriorate ating apoi rapid limitele capacităților lor.
Afectarea inimii cauzată de boală poate fi, de asemenea, periculoasă pentru pacienții fără boli anterioare. Principalele complicații ale Covid-19 pe inimă includ insuficiența cardiacă, aritmiile cardiace și eșecul de pompare a mușchiului cardiac (șoc cardiogen).
Faza 4: Curs care pune viața în pericol
Aproximativ șase la sută dintre pacienții cu Covid 19 se îmbolnăvesc atât de grav încât viața lor este în pericol. În cazul insuficienței pulmonare acute și severe, există riscul de sufocare. Apoi respirația trebuie susținută mecanic. De regulă, pacientul este apoi ventilat artificial. Ventilația neinvazivă folosind o mască de multe ori nu este suficientă. Medicii intubează pacientul, așa că introduc un tub de respirație în căile respiratorii. Pentru a face acest lucru, sedează persoana în cauză. Adică l-au pus într-o comă artificială folosind anestezice.
Dacă această ventilație artificială nu ajută suficient, persoana afectată primește ceea ce este cunoscut sub numele de oxigenare cu membrană extracorporală (ECMO). Sângele din afara corpului este îmbogățit cu oxigen și apoi alimentat înapoi în sânge. Dar chiar și cu acest lucru, moartea pacientului nu poate fi întotdeauna prevenită.
Eșec iminent de organ
În cazul cursurilor de coroană care pun viața în pericol, organele pot eșua în cele din urmă complet. Motivul poate fi respirația insuficientă, care nu mai poate fi compensată. Dar este, de asemenea, în pericol viața dacă sistemul imunitar reacționează cu o contrareacție masivă la infecția cu coronavirus, care poate deteriora el însuși diferite organe.
Se dezvoltă așa-numita furtună de citokine: sistemul imunitar eliberează substanțe mesager excesive care intensifică reacțiile inflamatorii. Aceste procese pot afecta grav corpul și pot fi fatale.
Cu astfel de cursuri severe de Covid-19, pacienții se simt foarte rău, sunt confuzi și sunt speriați de moarte. Uneori, ele sunt, de asemenea, abia receptive și foarte somnoroase. Respiri rapid și puternic, tensiunea arterială scade, inima îți coboară. Medicii vorbesc despre un șoc (septic sau asemănător sepsisului), care, în unele cazuri, se încheie cu moartea.
Tromboză
O infecție cu Sars-CoV-2 crește, de asemenea, tendința sângelui de a se coagula. Rezultatul este tromboza care poate migra către plămâni sau creier sau poate bloca arterele fine ale rinichilor.
Co-infecție / super-infecție
Cursuri mai severe apar și la pacienții care prind o altă infecție pe lângă boala Covid 19. Bacteriile sau ciupercile provoacă de obicei complicații suplimentare (co-infecții și superinfecții).
Care este rata mortalității?
Infecția cu noul coronavirus poate fi fatală. Câți oameni cu Covid-19 mor din cauza Covid-19, cercetătorii nu pot spune cu siguranță. Ei presupun că prea multe cazuri de boală nu sunt nici măcar cunoscute - adică Covid-19 nu este întotdeauna diagnosticat (de exemplu datorită doar simptomelor ușoare). Ratele uneori foarte mari ale deceselor în diferite țări se datorează faptului că numai cazurile grave de boală sunt incluse în statistici.
Diferențele dintre rata mortalității Covid-19 în diferite regiuni și țări sunt, de asemenea, legate de diferite posibilități și capacități de îngrijire medicală pentru persoanele grav bolnave. Proporția pacienților cu risc bolnav joacă, de asemenea, un rol: De exemplu, în cazul în care mai mulți oameni în vârstă trăiesc și se îmbolnăvesc, rata mortalității este mai mare.
Cât de des se termină fatal o infecție poate fi indicată cu așa-numita rată de fatalitate (CFR). Pentru a face acest lucru, împărțiți numărul cazurilor decedate raportate la numărul cazurilor raportate de infecții cu coronavirus dovedite într-o populație. Conform acestui fapt, proporția victimelor pentru Europa este de aproximativ 10,5%. În Germania (din septembrie 2020) este de 4%.
Cu toate acestea, această metodă este imprecisă. Deoarece descrie doar numărul de decedați ca proporție de infecții detectate.Deoarece numărul infecțiilor nedeclarate este probabil mult mai mare, nu este (încă) posibilă o declarație fiabilă asupra ratei mortalității de la Covid-19. Cu toate acestea, experții estimează că va fi de aproximativ 1% pentru Germania.
Totuși, asta s-ar putea schimba. Varianta britanică B.1.1.7 înlocuiește, de asemenea, tipul original din această țară. Nu numai că este mai contagios, dar este și mai sever și, prin urmare, mai fatal. Cercetările arată că riscul mediu de deces ar putea crește cu 60%. Persoanele mai tinere sunt încă afectate doar marginal. Vaccinarea rapidă a pacienților cu risc crescut poate preveni rate mari de deces și pentru această variantă de virus.
Faza 5: recuperare
Pacienții cu cursuri ușoare de boală Covid-19 se recuperează de obicei în decurs de două săptămâni. Pacienții cu simptome severe pot dura până la trei până la șapte săptămâni pentru a se recupera în mare măsură.
Deoarece boala este încă relativ nouă, nu există încă date fiabile cu privire la efectele pe termen lung și la daunele cauzate de Covid-19. Cu toate acestea, se știe deja că cheagurile de sânge se formează mai ușor ca urmare a infecției cu coronavirus. La rândul său, acest lucru crește riscul de atacuri de cord și accidente vasculare cerebrale.
Consecințele și complicațiile Covid-19
Mai multe proprietăți ale virusului îl pot face mai sever.
Sars-CoV-2 afectează multe organe
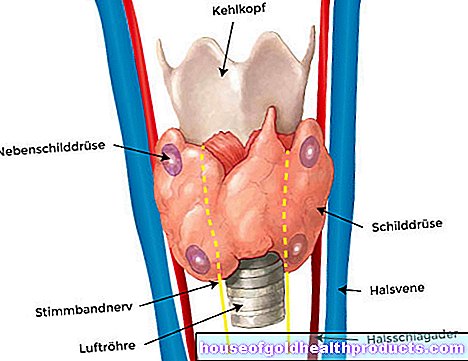
Pentru a aluneca în corp, Sars-CoV-2 folosește anumiți receptori (puncte de andocare de pe suprafața celulei) - cei pentru enzima ACE2. Acest lucru este implicat, printre altele, în reglarea tensiunii arteriale.
În plus față de plămâni, alte organe sunt, de asemenea, echipate cu receptori ACE2 și, prin urmare, pot fi atacate de Sars-CoV-2. acești receptori pot fi găsiți, de exemplu, pe suprafața inimii, vaselor de sânge, rinichi și celule intestinale.
Creșterea coagulării sângelui
Când este infectat cu Sars-CoV-2, tendința ca sângele să se coaguleze crește semnificativ. Drept urmare, se formează adesea cheaguri de sânge / trombi, care pot bloca vasele (tromboză sau embolie). Asta dăunează organelor. Funcția plămânilor și a rinichilor în special poate fi afectată de astfel de cheaguri de sânge. În plus, tendința crescută la formarea cheagurilor de sânge crește riscul de atacuri de cord și accidente vasculare cerebrale.
La mulți pacienți corona decedați care au fost examinați după moartea lor, patologii au găsit tromboze (blocaje vasculare datorate cheagurilor de sânge locale) la nivelul picioarelor, dar și embolii pulmonare - vase pulmonare blocate de cheaguri de sânge, cu cheagurile în altă parte (de exemplu, în adâncime Venele picioarelor) și apoi au migrat către plămâni.
Pentru a preveni formarea cheagurilor de sânge (cu tromboză sau embolie ulterioară), pacienții cu Covid-19 primesc anticoagulante în multe cazuri.
Motivele posibile ale tendinței crescute de coagulare sunt:
- Virusul dăunează direct vaselor de sânge, ceea ce crește probabilitatea de tromb.
- Răspunsul inflamator masiv al organismului la infecție poate perturba coagularea sângelui.
- Lipsa de oxigen care apare ca urmare a afectării pulmonare favorizează tromboza.
Complicații în plămâni
Plămânii sunt organul cel mai grav afectat de Covid-19. Alveolele, în care are loc schimbul de gaze, sunt afectate în mod special - mai exact celulele endoteliului alveolelor - un strat subțire de celule care tapetează alveolele. Pieri cu Covid-19.
În plus, există reacția inflamatorie a sistemului imunitar, care acționează împotriva virușilor și descompune celulele care au murit după atac. Resturile celulare, amestecate cu celule inflamatorii și fluid care scapă din vasele de sânge atacate, se adună. Amestecul se așează pe alveole ca o pastă și împiedică schimbul de gaze. La raze X, medicii văd apoi un nor lăptos care pare să fie peste plămâni (infiltrat pulmonar).
O caracteristică specială a Covid-19 este că multe cheaguri mici de sânge pot înfunda și cele mai fine vase de păr din plămâni. Acest lucru face absorbția de oxigen și mai dificilă: pacientul suferă de dificultăți de respirație. În cazuri extreme, plămânii eșuează.
Unii pacienți cu Covid-19 au puțin oxigen în sânge, dar nu simt încă dificultăți de respirație. Cum a apărut exact acest fenomen, care se mai numește „hipoxie fericită”, nu a fost încă clarificat în mod concludent.
Inflamația vaselor de sânge
Covid-19 este deosebit de severă la persoanele cu boli cardiovasculare. Vasele de sânge sunt, de asemenea, echipate cu receptorul ACE2 și, prin urmare, pot fi atacate de Sars-CoV-2. Se aprind apoi, ceea ce le afectează funcția. Acest lucru poate afecta întregul corp.
Daune cardiace în Covid-19
Inima suferă adesea și la pacienții cu Covid-19 grav bolnavi: printre altele, cercetătorii chinezi au raportat de la început că fiecare al cincilea pacient cu Covid-19 din spital a prezentat deja leziuni acute la mușchiul inimii.
Nu era clar dacă aceasta era o consecință directă a infecției sau, de exemplu, o consecință a muncii grele pe care inima a trebuit să o facă în organism din cauza infecției. Cert este că celulele cardiace sunt, de asemenea, echipate cu receptorul ACE2 și, prin urmare, pot fi atacate singure.
Insuficiență renală
Al doilea cel mai frecvent organ afectat de Covid-19 este rinichiul. La 30 până la 50 la sută dintre pacienții grav bolnavi, aceste importante organe de detoxifiere ale corpului eșuează, 20 până la 25 la sută au nevoie chiar de dializă (spălarea sângelui). Există multe motive posibile pentru aceasta:
Cheaguri: o explicație este tendința crescută a sângelui de a coagula din cauza infecției cu coronavirus. De multe ori cheagurile apoi înfundă vasele renale. Ca rezultat, zonele organului care sunt subalimentate cu sânge mor.
Medicamente: Medicamentele care sunt administrate împotriva pneumoniei în Covid-19 joacă, de asemenea, un rol. Pentru a descompune excesul de lichid din plămâni, pacienților li se administrează medicamente diuretice. Cu toate acestea, acestea pot tensiona rinichii.
Deteriorarea cauzată de virusul însuși: există, de asemenea, dovezi că coronavirusul atacă în mod direct rinichii. Receptorii ACE2 se găsesc și pe celulele renale ca potențiale locuri de andocare pentru virus. Până în prezent nu se poate spune nimic despre consecințele pe termen lung ale unor astfel de leziuni renale.
Reacția excesivă a sistemului imunitar: așa-numita furtună de citokine, reacția excesivă a sistemului imunitar la infecție, poate deteriora și rinichii.
Implicarea nervilor și creierului
Conform stadiului actual al cunoștințelor, infecțiile cu Sars-CoV-2 pot afecta și sistemul nervos. Plângerile neurologice pot fi explicate, de exemplu, prin reacția sistemului imunitar la infecție. Eliberarea substanțelor de mesagerie imună (citokine) face ca bariera hematoencefalică, care în mod normal protejează creierul de substanțe dăunătoare, să devină mai permeabilă. Apoi, substanțele din sânge care sunt reținute în mod normal pot trece în creier.
În plus, există indicații inițiale că virusul poate provoca modificări la nivelul creierului. Acest lucru este valabil mai ales în cazul bolilor severe. Studiul de caz al unui japonez care a fost internat în spital pentru crize epileptice a provocat agitație. În cazul său, medicii au găsit virusul în apa nervoasă a creierului.
Din câte știm, o infecție cu coronavirus poate provoca următoarele complicații neurologice:
- Inflamația creierului și a meningelor (encefalită, meningită)
- accident vascular cerebral
- epilepsie
- Tulburarea mirosului și a gustului
- dureri musculare
Un semn caracteristic și vizibil al Covid-19 este pierderea bruscă a simțului gustului și a mirosului. Poate dura câteva săptămâni. Se crede că virusul poate deteriora nervii olfactivi din mucoasa nazală. Nervul olfactiv apare direct din bulbul olfactiv - și, prin urmare, face parte din trunchiul cerebral.
Un fenomen neobișnuit al Covid-19 este respirația scurtă, fără pneumonie severă. Acest fenomen ar putea fi declanșat de un atac asupra centrului respirator din creier.
Infecția cu Sars-CoV-2 poate provoca, de asemenea, sindromul Guillain-Barré (GBS). Aceasta este o boală nervoasă inflamatorie care este asociată cu simptome de paralizie și tulburări de sensibilitate.
Valori crescute ale ficatului
Conform stării actuale de cunoaștere, ficatul probabil nu este atacat direct de Sars-CoV-2. Cu toate acestea, valorile hepatice ale multor pacienți grav bolnavi cresc. Una dintre cauze este stresul asupra ficatului de la medicamentele administrate. Pe de altă parte, procesul extins de infecție poate afecta ficatul.
Post Covid: daune ulterioare cauzate de Covid-19
Odată ce pacientul a trecut de infecția cu coronavirus, poate dura săptămâni și luni să se recupereze complet. Studiile au arătat că simptomele pot apărea până la 60 de zile de la apariția simptomelor. Acest fenomen se mai numește „Sindromul post-Covid-19” sau „Covidul lung”. Unii supraviețuitori par să fi suferit și daune permanente. Cu toate acestea, este posibil să afecteze doar o proporție foarte mică dintre cei infectați.
Încă nu este clar ce daune pe termen lung poate provoca o infecție cu Sars-CoV-2 și cât de des este cazul. Studiile inițiale au sugerat că unul din zece pacienți (inclusiv cei care erau ușor bolnavi) ar putea suferi daune ulterioare timp de săptămâni sau luni și până la 80 la sută din toți pacienții care trebuiau tratați în spital.
În prezent, medicii se așteaptă la următoarele daune persistente:
- Epuizare severă (oboseală)
- Leziuni pulmonare (de la infecție, dar și de la ventilație și cicatrici ulterioare până la fibroza pulmonară): dificultăți de respirație, tuse, scăderea volumului pulmonar
- Afectare neurologică: afectare persistentă a gustului și mirosului, amețeli
- Limitări cognitive: dificultăți de concentrare, uitare
- Durere: cefalee. Dureri de corp, dureri musculare, dureri articulare
- Insuficiență renală, de exemplu, insuficiență renală (de exemplu, de la virusul însuși sau procesul de infecție gravă)
- Leziuni cardiace, de exemplu, insuficiență cardiacă persistentă ca urmare a inflamației musculare cardiace Covid-19 sau a aritmiilor cardiace
- Tromboză
Informații detaliate suplimentare despre simptomele, cauzele și prognosticul unui sindrom post-Covid existent (Covid lung) pot fi găsite aici.
Imunitate postinfecție
Oricine se infectează cu Sars-CoV-2 dezvoltă anticorpi specifici împotriva virusului care vă pot face imuni. Cât timp va dura această protecție imunitară nu poate fi estimată încă. În special în cazul bolilor ușoare, este posibil ca răspunsul imun să fie mai puțin puternic - probabil că organismul produce doar puțini anticorpi și aceștia dispar rapid din sânge.
Cu toate acestea, acest lucru nu înseamnă că organismul nu este pregătit să se apere împotriva agenților patogeni Sars-CoV-2 reînnoiți. Alte celule imune, așa-numitele celule T, dar și celule B, sunt, de asemenea, cruciale pentru răspunsul imun pe termen lung. Datorită memoriei imune, corpul poate forma rapid din nou anticorpi specifici atunci când întâlnește din nou noile coronavirusuri.
Puteți afla mai multe despre acest lucru în articolul „Sars-CoV-2: Marea întrebare despre imunitate”.
Covid-19: Factori de risc pentru evoluția severă
La unele grupuri de oameni, cursurile severe de boală de la Covid-19 sunt observate mai frecvent. Prin urmare, aceste grupuri sunt considerate grupuri de risc pentru coronavirus:
- Persoane vârstnice: Riscul unui curs sever de Covid-19 crește de la vârsta de aproximativ 50 la 60 de ani.
- Fumător
- persoane foarte supraponderale (IMC> 30); mai ales pacienții tineri și bărbații
- Persoanele care sunt subponderale (IMC sub 18,5)
- Anterior bolnavi, în special cei care suferă de una dintre următoarele boli:
- Boli cardiovasculare, cum ar fi bolile coronariene, hipertensiunea arterială, insuficiența cardiacă (insuficiență cardiacă)
- boli pulmonare cronice precum fibroza pulmonară, BPOC
- boli hepatice cronice, cum ar fi ciroză hepatică
- Diabet (diabet zaharat)
- cancer
- Persoanele cu un sistem imunitar slab, de exemplu din cauza unei boli de slăbire a imunității sau din cauza aportului regulat de medicamente care suprimă sistemul imunitar (de exemplu cortizon, reumatism sau medicamente pentru cancer)
Bărbații nu suferă de boală mai des decât femeile, dar mai des au o boală severă. Starea fizică poate afecta, de asemenea, cât de severă va fi Covid-19 pentru un pacient. Prin urmare, evaluarea riscului personal pentru o evoluție severă este complexă și, prin urmare, este efectuată de către medic.
Cursurile severe și critice de Covid-19 pot apărea și la persoanele care nu aparțin niciunui grup de risc menționat mai sus. Chiar și persoanele mai tinere și sănătoase se pot îmbolnăvi grav de Covid-19 - sau chiar pot muri.
Grupul sanguin ca factor de risc?
Mai multe studii sugerează că persoanele cu grupa sanguină A sunt mai ușor infectate cu Sars-CoV-2. Persoanele cu grupa sanguină 0 sunt mai puțin susceptibile de a fi afectate. Severitatea cursului Covid-19 pare, de asemenea, legată de grupa sanguină.
Cu toate acestea, studiile din SUA au arătat că această conexiune nu mai poate fi dovedită dacă se iau în considerare și alte boli sau factori de risc. În plus, sunt necesare cercetări suplimentare pentru a clarifica modul exact în care grupul sanguin poate influența o infecție cu coronavirus sau Covid-19.
Covid-19 în timpul sarcinii
Femeile însărcinate sunt de obicei destul de tinere. Experții consideră că marea majoritate a acestora vor dezvolta simptome ușoare până la moderate numai în cazul bolii Sars-CoV-2.
Riscul ușor crescut de cursuri severe
Cu toate acestea, riscul unui curs sever de Covid-19 pare a fi ușor mai mare în timpul sarcinii decât la femeile infectate neîncărcate, în vârstă fertilă. Femeile însărcinate bolnave, de exemplu, trebuie tratate mai des prin terapie intensivă sau ventilate.
Acest lucru se aplică în special femeilor însărcinate care aduc factori de risc suplimentari: un indice de masă corporală ridicat (IMC), diabet, bătrânețe sau tensiune arterială crescută.
Nașterile premature și avorturile spontane sunt rare
Există dovezi că boala Covid 19 la femeile gravide ar putea crește ușor riscul de naștere prematură sau avort spontan. În cazuri individuale s-a documentat, de asemenea, că copilul a fost infectat în uter. Cu toate acestea, din câte se știe, acești copii și-au revenit bine după infecție.
Femeile gravide nu trebuie să se îngrijoreze excesiv în cazul unei infecții. Cu toate acestea, ar trebui să aveți grijă deosebită să nu vă infectați în primul rând - și pentru că unele medicamente și metode de tratament sunt asociate cu riscuri pentru copil.
Puteți citi mai multe despre infecția cu Sars-CoV-2 în timpul sarcinii în articolul: „Coronavirus: Ce trebuie să știe acum femeile însărcinate”.
Ce ar trebui să știe femeile însărcinate înainte de a naște poate fi găsit în articolul „Nașterea în vremurile pandemiei de coroană - cele mai importante informații”.
Covid: 19 examinări și diagnostic
Dacă bănuiți că sunteți infectat cu coronavirus sau aveți Covid-19, primul pas este să vă adresați medicului de familie. El va discuta cu dvs. detaliile unui test pentru coronavirus și orice examinări necesare.
anamnese
În primul rând, medicul vă va colecta istoricul medical (anamneză). Pentru a face acest lucru, el vă întreabă despre simptomele și factorii de risc pentru infecție. Întrebările posibile includ:
- Ce reclamații aveți?
- Când au apărut primele simptome?
- Ați fost într-o zonă cu risc de coronavirus?
- S-a schimbat simțul gustului sau al mirosului?
- S-au schimbat simptomele, eventual s-au agravat?
- Vă simțiți lipsa respirației?
Dacă este necesar, informați medicul despre bolile cunoscute preexistente sau subiacente (cum ar fi diabetul) și despre orice medicament pe care îl luați. De asemenea, luați în considerare dacă este posibil să fi avut contact cu posibili pacienți cu Covid 19.
Examinare fizică
În timpul examinării fizice, medicul se concentrează pe starea și funcționalitatea căilor respiratorii.
inspecţie
Medicul examinează și examinează mai întâi corpul și pielea pacientului. Acest lucru îi oferă informații despre starea fizică. Este posibil să observe deja modificări patologice, cum ar fi cianoza (decolorarea albăstruie a pielii și a unghiilor ca urmare a lipsei de oxigen).
Palparea (palparea)
Urmează palparea. Aceasta înseamnă palparea pacientului cu mâna. Medicul pune mâna plată pe partea superioară a corpului pacientului, care spune „99” de mai multe ori cu cea mai mică voce posibilă. Acest lucru îi permite medicului să simtă dacă există modificări în plămâni - de exemplu, lichid în plămâni.
Percuție (atingere)
Medicul atinge fie cu vârful degetului, fie cu așa-numitul ciocan de percuție pe o placă specială (plessimetru) sau pe un deget subiacent al celeilalte mâini. Zgomotul de ciocănire se schimbă peste o cavitate sau un țesut deosebit de dens.
Auscultația
Un punct important atunci când suspectați Covid-19 este ascultarea pieptului. Folosește un stetoscop pentru a-și verifica sunetul respirației. Dacă, de exemplu, se observă un zgomot, acesta poate fi un indiciu al pneumoniei.
Analiza urinei
Dacă un pacient trebuie tratat în spital și este infectat în mod verificabil cu Sars-CoV-2, trebuie efectuat întotdeauna un test de urină (de mai multe ori, dacă este necesar). Medicul determină cantitatea de albumină, eritrocite și leucocite din urină. Dacă aceste valori sunt crescute, aceasta indică implicarea rinichilor.În plus, riscul unei evoluții severe a bolii este apoi adesea crescut.
Test de sange
În timpul examinării pacienților cu Covid-19 în spital, medicul va lua cel puțin o probă de sânge. Deoarece valorile sanguine pot, de exemplu, să ofere o indicație dacă inima este afectată de infecție.
Printre altele, următoarele valori ale sângelui sunt determinate în timpul examinării:
- Troponină: dacă valoarea troponinei T sau a troponinei I se află la limita superioară a intervalului de referință, aceasta indică un curs sever al bolii.
- CRP (C-reactive protein): Proteina este implicată în procesele inflamatorii și este crescută la 58% dintre pacienții cu Covid-19.
- LDH (lactat dehidrogenază): Dacă această enzimă apare în sânge, aceasta indică deteriorarea celulelor în organism. Când este infectat cu Sars-CoV-2, valoarea este adesea crescută.
- AST (aspartat aminotransferază, anterior glutamat oxaloacetat transaminază / GOT): Dacă această valoare hepatică este crescută, ficatul poate fi deteriorat.
- Abumin: Trei sferturi dintre pacienții cu Covid-19 au niveluri scăzute de albumină.
- D-dimeri: Acestea sunt produse de descompunere ale fibrinei proteinei fibrinei, care joacă un rol important în coagularea sângelui. Acestea sunt utilizate pentru a exclude tromboembolismul, care este un blocaj brusc al unei vene sau artere cu un cheag de sânge.
- Celule albe din sânge: o treime dintre pacienți au un număr scăzut de celule albe din sânge.
- Limfocite: Numărul acestui subgrup de celule albe din sânge poate fi utilizat ca marker atunci când se face un diagnostic. În 82 la sută din cazurile de Covid-19, numărul limfocitelor este crescut.
Electrocardiografie (EKG)
Dacă nivelul de troponină este semnificativ crescut, inima este examinată mai atent. Aceasta este urmată de o electrocardiografie (EKG). Medicul măsoară activitatea electrică a inimii folosind electrozi lipiți. Acțiunea inimii este înregistrată sub formă de curbe. Pe baza acestui fapt, medicul poate evalua dacă inima funcționează corect sau nu. În acest fel, posibilele daune cauzate de Sars-CoV-2 pot fi detectate într-un stadiu incipient.
Proceduri de imagistică
În cazul simptomelor severe de Covid-19, cum ar fi dificultăți de respirație, pacientul trebuie examinat mai atent în spital, inclusiv cu teste imagistice:
De obicei, sunt aranjate examinarea cu raze X a pieptului (radiografia pieptului) și examinarea cu ultrasunete a plămânilor. Medicii îl pot folosi pentru a detecta pneumonia, de exemplu. În caz de îndoială, urmează imagistica prin tomografie computerizată (CT). Imagistica prin rezonanță magnetică (RMN) a plămânilor sau a inimii poate fi, de asemenea, utilă.
Dacă se suspectează complicații neurologice, se efectuează întotdeauna CT sau RMN.
Metodele imagistice menționate sunt, de asemenea, utilizate pentru a monitoriza evoluția infecției și, prin urmare, sunt uneori repetate de mai multe ori.
Măsuri suplimentare
Saturația oxigenului din sânge poate fi determinată din exterior utilizând un senzor (de exemplu, o clemă pentru deget) sau prin intermediul analizei gazelor din sânge. Acesta din urmă arată, de exemplu, cât de mult dioxid de carbon este în sânge.
Alte valori măsurate importante sunt:
- Temperatura corpului
- Tensiune arteriala
- Rata respiratorie
- Ritm cardiac
Testul coronavirusului
Dacă cineva are de fapt o infecție cu virusul corona poate fi clarificat doar cu un test special corona.
Se face distincția între următoarele proceduri:
- Test PCR - pentru detectarea genelor virusului
- Test antigen - pentru a detecta proteinele specifice virusului
- Test anticorp - pentru a detecta anticorpi specifici împotriva virusului
Test PCR
Cu un test PCR, chiar și cele mai mici cantități de material genetic pot fi detectate în mod fiabil. Testul este, prin urmare, „standardul de aur” pentru detectarea unei infecții Sars CoV-2.
De regulă, testul corona PCR poate detecta o infecție cu două până la trei zile înainte și până la 20 de zile de la apariția simptomelor. În cazuri individuale, dovada acestui lucru este posibilă chiar și la 60 de zile de la apariția simptomelor bolii.
La început, acest test al coronavirusului poate fi negativ, chiar dacă există o infecție. Dacă există suspiciunea de Covid-19, medicii efectuează de obicei un alt test Covid-19 după două-trei zile.
Puteți citi mai multe informații despre detectarea coronavirusului utilizând metoda PCR aici.
Testele antigenului
Spre deosebire de testul PCR, testele antigenice nu detectează materialul genetic al Sars-CoV-2, ci mai degrabă anumite proteine specifice virusului. Obțineți un rezultat în 15 minute.
Testele antigenice sunt, prin urmare, potrivite pentru testarea noilor veniți în spitale sau case de îngrijire medicală și astfel separarea rapidă a persoanelor infectate de restul. Deoarece sunt, de asemenea, relativ ieftine, pot fi folosite și pentru a testa în mod obișnuit persoanele cu risc. Cu toate acestea, testele antigenice sunt mai puțin fiabile în comparație cu testele PCR.
Pentru mai multe informații, consultați articolul nostru Teste rapide de antigen.
Autotest Corona
Un autotest corona este un test antigen pe care îl puteți efectua singur și care funcționează în mod similar cu un test de sarcină. Așa că îl poți folosi acasă. Testele sunt acum disponibile în farmacii, farmacii și chiar reducători.
Autotestele sunt utile în situațiile în care un rezultat rapid este important. Acest lucru se poate întâmpla în pregătirea unei întâlniri cu familia sau prietenii, de exemplu. Cu un autotest corona, puteți reduce riscul „transmisiilor silențioase”, mai ales dacă cursul are puține simptome.
Puteți găsi informații detaliate despre subiectul testelor coronavirus pentru uz personal în subiectul nostru special.
Test anticorp
În plus față de testele PCR și antigen, care ar trebui să dezvăluie o infecție acută, există teste anticorpi corona. Cu ele, o probă de sânge poate fi utilizată pentru a determina dacă o persoană a fost infectată cu Sars-CoV-2 la un moment dat mai devreme.
Testul reacționează la proteine speciale de apărare (imunoglobuline) care circulă în sânge. Sistemul imunitar le construiește în cursul bolii pentru a lua măsuri specifice împotriva Sars-CoV-2.
Puteți găsi informații detaliate despre subiectul testelor de anticorpi aici.
Tratament coronavirus
Încă nu există antidot pentru coronavirus. Medicii se concentrează în prezent pe tratarea simptomelor apăsătoare ale Covid-19, cum ar fi febra și dificultăți de respirație. În multe cazuri, pacienții pot vindeca infecția acasă.
Ce poți face singur?
Dacă ați contractat coronavirusul, ar trebui:
- odihnă
- bea mult (apa și ceaiul neîndulcit sunt potrivite)
Dacă este posibil, stați într-o cameră diferită de ceilalți membri ai gospodăriei pentru a preveni infecția. Dacă este posibil, ar trebui să utilizați și o baie separată. De asemenea, important: Toate suprafețele pe care le atingeți în mod regulat (de exemplu, clanțele ușii, balustradele scărilor sau ecranelor tactile) trebuie curățate sau dezinfectate în mod regulat.
Mai multe sfaturi și informații utile despre ceea ce puteți face singur dacă sunteți izolat din cauza Covid-19 pot fi găsite în articolul nostru „Carantină”.
Cu Covid-19, poate exista o deteriorare rapidă a stării de sănătate. Apoi, cei afectați trebuie tratați imediat de un medic.
Asta face doctorul
Dacă simptomele coroanei sunt ușoare, persoana afectată poate rămâne acasă. Reductorii de febră nu sunt de obicei necesari. Cu toate acestea, chiar și cursuri ușoare de Covid-19 pot perturba coagularea. De aceea, medicii verifică și în cazurile de ambulatoriu dacă are sens o injecție anticoagulantă (anticoagulare, „subțierea sângelui”, profilaxia trombozei).
Dacă starea pacientului se înrăutățește (de exemplu, recunoscută prin dificultăți de respirație), este recomandabilă admiterea la o clinică. Dacă oricare dintre următoarele trei criterii se aplică pacientului, acesta va fi internat în secția de terapie intensivă și monitorizat îndeaproape:
- Respirație scurtă
- saturație insuficientă de oxigen în sânge (<90%)
- Rata de respirație peste 25-30 pe minut
Experiența de până acum cu pacienții cu Covid 19 arată că, între debutul simptomelor și internarea în secția de terapie intensivă, trec în medie aproximativ zece zile. Dacă persoana în cauză este ventilată invaziv, aceasta va sta în secția de terapie intensivă în medie 18 zile.
Administrarea și ventilația oxigenului
În cazul bolilor severe, medicii dau mai întâi oxigen dacă saturația sângelui este prea mică. Se administrează fie prin așa-numitele ochelari de oxigen, fie printr-o mască (oxigenoterapie cu flux mare; HFNC). Dacă acest lucru nu este suficient, pacientul trebuie să fie ventilat:
Dacă starea pacientului Covid-19 o permite, primul pas este ventilația neinvazivă. Acest lucru se face folosind o mască de ventilație specială sau capotă. De regulă, respirația este susținută doar - pacientul trebuie, așadar, să poată respira el însuși într-o anumită măsură.
Diverse studii au arătat că unele ventilatoare conștiente, neinvazive, au îmbunătățit saturația de oxigen atunci când stau pe stomac pentru câteva ore. Cu toate acestea, acest lucru nu este ușor de realizat pentru toți pacienții și poate duce, de asemenea, la complicații.
Dacă pacientul suferă de insuficiență pulmonară acută și fulminantă (ARDS, sindrom de detresă respiratorie acută), ventilația neinvazivă nu mai este suficientă. Pacientul trebuie apoi ventilat invaziv. Medicii îl pun într-o comă artificială și introduc un tub de ventilație în plămâni (intubație). Aproximativ jumătate dintre pacienții cu Covid-19 din unitățile de terapie intensivă necesită ventilație invazivă. Dacă apare insuficiența pulmonară, nu există contraindicații și toate celelalte terapii au fost epuizate, este posibilă ventilația printr-un sistem ECMO (oxigenare cu membrană extracorporală).
Personalul clinic poartă echipament de protecție special atunci când tratează pacienții cu Covid 19. Deoarece atunci când puneți o mască de ventilație, în timpul intubației și când vă conectați la un ventilator, aerosolii care conțin viruși pot pătrunde în aer.
Anticoagulante
După cum sa menționat mai sus, infecția cu Sars-CoV-2 crește riscul formării cheagurilor de sânge. Printre altele, acestea pot provoca o embolie pulmonară fatală. Medicii contracarează acest lucru prin administrarea de medicamente anticoagulante.
Medicamente antivirale
De la începutul pandemiei, unele medicamente antivirale au fost aprobate pentru a trata Covid-19.
Multe abordări terapeutice sunt încă în prezent în studiile clinice. Prin urmare, medicii pot utiliza și alte medicamente, mai ales ca parte a studiilor privind tratamentul cu Covid-19.
Remdesivir
Remdesivirul antiviral este primul medicament pe care Comisia UE l-a aprobat condiționat pentru tratamentul Covid-19.
Medicamentul Ebola este recomandat pentru tratamentul Covid-19 la adulți și adolescenți cu vârsta de 12 ani și care cântăresc cel puțin 40 de kilograme. Conform restricțiilor de admitere, acestea trebuie să sufere și de pneumonie și să aibă nevoie de oxigen.
Pacienților li se administrează Remdesivir timp de cinci zile. Dacă nu există nicio îmbunătățire, terapia medicamentoasă poate fi prelungită la zece zile.
În studii, medicii au descoperit că remdesivirul poate scurta durata bolii la acești pacienți și poate atenua boala severă. Dacă este posibil, medicamentul trebuie administrat în faza incipientă a bolii, adică în primele zece zile de la apariția simptomelor.
Conform stării actuale a cunoștințelor, remdesivirul nu poate obține niciun beneficiu la pacienții care nu au nevoie de terapie de ventilație.
Remedii nerecomandate
Diferite studii au analizat, de asemenea, eficacitatea altor medicamente pe Covid-19. Cu toate acestea, acestea nu au prezentat niciun efect sau chiar au înrăutățit rata de supraviețuire a pacienților. Aceste remedii nerecomandate includ:
- Clorochină / hidroclorochină
- Lopinavir / ritonavir
- Azitromicina
- Interferonul ß-1b
Terapia imunomodulatoare
O altă posibilitate de a trata pacienții cu Covid-19 este așa-numita „terapie imunomodulatoare”. Se administrează medicamente care afectează sistemul imunitar și astfel îmbunătățesc starea pacientului.
Dexametazona
Medicamentul antiinflamator dexametazona a fost folosit de mult timp pentru tratarea bolilor inflamatorii. Cu toate acestea, se poate demonstra că agentul reduce rata mortalității în cursurile severe de Covid-19.
În studiile anterioare, acest efect a fost cel mai pronunțat la pacienții aflați în comă și care trebuiau ventilați invaziv - adică la pacienții cu evoluția severă până la cea critică a bolii. Dacă boala Covid 19 există de mai mult de șapte zile, dexametazona poate îmbunătăți prognosticul pacientului.
La persoanele care nu au fost tratate cu oxigen, administrarea dexametazonă nu a avut niciun efect.
Tratarea unui pacient cu dexametazonă crește riscul unei infecții bacteriene suplimentare. În plus, persoana afectată elimină particule de virus contagioase mai mult decât în mod normal.
Remedii nerecomandate
Efectele altor medicamente imunomodulatoare împotriva coronavirusului au fost, de asemenea, testate. Cu toate acestea, studiile au oferit rezultate negative, astfel încât utilizarea lor nu este recomandată:
- Anakinra
- Tocilizumab (TCZ)
Combinație de dexametazonă și remdesivir
O combinație de dexametazonă și remdesivir poate fi luată în considerare în cazul bolilor severe cu tratament cu oxigen. Cu toate acestea, nu sunt încă disponibile rezultate fiabile ale studiului pentru această combinație de terapie antivirală și antiinflamatoare. Cu toate acestea, experții văd o posibilă scurtare a duratei bolii prin administrarea simultană a acestor agenți.
Anticorpi monoclonali
Anticorpii monoclonali sunt anticorpi artificiali care au fost construiți în laborator după modelul anticorpilor naturali deosebit de eficienți. La fel ca anticorpii naturali, aceștia împiedică pătrunderea virusului în celulele corpului pentru a se multiplica acolo. Mai presus de toate, acestea sunt destinate protejării pacienților cu risc crescut de boală severă. Cu toate acestea, ele funcționează numai în faza incipientă a bolii. În SUA, două astfel de medicamente au primit acum aprobarea de urgență. În Europa nu s-a solicitat încă nicio aprobare. Cu toate acestea, în absența altor opțiuni, ele pot fi folosite și aici. Pentru mai multe despre subiectul anticorpilor monoclonali, citiți Care sunt beneficiile medicamentelor pentru anticorpi monoclonali?
Terapia cu plasmă
O altă abordare posibilă a terapiei corona este terapia cu plasmă. Persoana bolnavă primește o donare de plasmă de sânge de la un pacient care și-a revenit deja. Scopul: anticorpii specifici împotriva Sars-CoV-2, pe care i-a format pacientul recuperat, ar trebui să ajute acum un pacient cu Covid-19 bolnav critic prin donație.
Utilizarea anterioară a acestei așa-numite plasme convalescente pentru diferite alte infecții virale (Sars-CoV = agent patogen al SARS, Mers-CoV = agent patogen al MERS, Ebolavirus) a arătat rezultate diferite. Eficacitatea Covid-19 nu a fost încă suficient dovedită. Prin urmare, utilizarea în afara studiilor clinice nu este recomandată în prezent.
Antibiotice
Dacă un pacient este suspectat că are o suprainfecție bacteriană și / sau un curs septic (otrăvire cu sânge bacterian), medicul curant va prescrie antibiotice.
Administrarea profilactică de antibiotice fără o indicație specifică a unei infecții bacteriene nu are sens.
Măsuri generale în spital
Când tratează Covid-19, medicii iau, de asemenea, diferite măsuri generale:
- Terapie restrictivă cu lichide: Prea mult lichid poate agrava aportul de oxigen cu Covid-19.
- Monitorizarea atentă a pacientului: Medicii recunosc progresia severă într-un stadiu incipient.
- inițierea consecventă a profilaxiei trombozei
- Luarea în considerare a bolilor concomitente (comorbidități) în tratament
- Administrarea de oxigen, după cum este necesar
- Controlul regulat al parametrilor inflamației, funcției renale, valorilor ficatului, coagulării
Tratamentul în unitatea de terapie intensivă poate fi necesar, inclusiv respirația artificială dacă boala este severă.
Demiterea la Covid-19
Când li se permite pacienților cu Covid-19 să părăsească clinica sau izolarea? Acest lucru depinde de evoluția infecției cu coronavirus.
Pacienții cu un curs sever de Covid-19 care au fost dependenți de oxigen în timpul tratamentului trebuie să fie lipsiți de simptome timp de cel puțin 48 de ore. În plus, un test Corona PCR trebuie să fie negativ. În plus, descărcarea are loc nu mai devreme de zece zile de la apariția simptomelor.
Persoanele cu un curs ușor de Covid-19 care nu necesită oxigen vor fi descărcate dacă nu au simptome timp de 48 de ore. Totuși, și aici, descărcarea are loc cel mai devreme zece zile de la apariția simptomelor.
Pacienții cu Covid-19 cu o evoluție asimptomatică a bolii nu pot părăsi izolarea până la zece zile după detectarea inițială a Sars-CoV-2 cel mai devreme.
La pacienții cu imunodeficiență congenitală sau dobândită, precum și la persoanele care urmează o terapie care suprimă sistemul imunitar (de exemplu, chimioterapie), materialul viral infecțios poate fi excretat pentru o perioadă mai lungă de timp. O decizie de descărcare de gestiune se ia întotdeauna individual în fiecare caz.
Reabilitare după infecția cu coronavirus
Reabilitarea (reabilitarea) poate fi deosebit de utilă după un curs sever sau chiar critic de Covid-19. Acest lucru poate începe în secția normală a spitalului și poate fi efectuat în regim intern sau ambulatoriu după ce pacientul a fost externat.Obiectivul principal al reabilitării este restabilirea funcției pulmonare. De aceea are loc de obicei în clinicile pneumologice.
Următoarele criterii sunt condiția prealabilă pentru reabilitare după o infecție cu coronavirus:
- Simptomele au dispărut timp de cel puțin două zile.
- Respirația și circulația sunt stabile.
- Pacientul s-a întors în secția normală după secția de terapie intensivă.
Coronavirus: vaccinare
Până în prezent, patru vaccinuri împotriva coronavirusului au fost aprobate provizoriu în UE. Studiile confirmă faptul că toate vaccinurile disponibile sunt extrem de eficiente. Cât timp va dura protecția imunitară este încă deschisă. Potrivit Organizației Mondiale a Sănătății, mai mult de 200 de candidați la vaccin sunt încă în curs de dezvoltare. Încă nu este clar care dintre acești candidați va fi admis în cele din urmă.
Informații suplimentare despre eficacitatea, efectele secundare și principiul acțiunii tuturor vaccinurilor împotriva coronavirusului disponibile în prezent în Germania pot fi găsite aici.
Vaccinările împotriva coroanei: efecte secundare
La fel ca toate medicamentele, noile vaccinuri corona au și efecte secundare. Nici ingredientul activ BioNTech / Pfizer, nici cel al Moderna nu s-au dovedit a avea evenimente grave.
Cu toate acestea, aproximativ 90 la sută dintre cei vaccinați observă simptome ușoare până la moderate - dar se diminuează după câteva ore până la câteva zile. De obicei, acestea sunt reacții tipice ale sistemului imunitar la virus. Aceasta include:
- durere de cap
- Durere și umflături la locul injectării
- oboseală
- Febra și frisoane
- dureri musculare
Pot apărea și simptome alergice - cu toate acestea, reacțiile anafilactice severe sunt foarte rare.
Puteți citi mai multe informații despre posibilele reacții adverse și despre chestiunea efectelor rare și pe termen lung în articolul: Vaccinări Covid-19: Efecte secundare.
Programul de vaccinare
Practic, întreaga populație ar trebui să aibă acces la vaccin. La început, însă, vor fi disponibile doar câteva doze de vaccin. Prin urmare, Comisia permanentă de vaccinare (STIKO) de la Institutul Robert Koch dezvoltă o prioritizare a grupurilor de persoane care urmează să fie vaccinate în cooperare cu Consiliul german de etică și Leopoldina. În consecință, următoarele grupuri de populație ar trebui să primească vaccinul corona ca prioritate:
- Persoane cu o posibilă evoluție severă a bolii, bătrâni, persoane cu boli anterioare)
- Persoane care îngrijesc, îngrijesc și tratează pacienții cu Covid-19 (de exemplu, medici, îngrijitori, asistente medicale, paramedici)
- Oameni care mențin viața publică și funcțiile guvernamentale (de exemplu, profesori, ofițeri de poliție)
Aici puteți citi secvența în care trebuie administrate vaccinările.
Împiedica
Până când vaccinarea conferă o mare parte din populație imunitate la virus, alte măsuri preventive sunt deosebit de importante.
Vaccinarea antigripală și pneumococică
Una dintre măsurile preventive împotriva Covid-19 este o privire asupra certificatului de vaccinare galben. Vaccinările antigripale și pneumococice nu pot preveni infecția cu coronavirus. Cu toate acestea, boala pneumococică sau gripală poate face evoluția Covid-19 mult mai dificilă. Pentru că atunci organismul trebuie să lupte împotriva a două infecții în același timp.
Comisia permanentă de vaccinare (STIKO) a Institutului Robert Koch recomandă în general ca persoanele cu anumite boli anterioare și persoanele în vârstă să fie vaccinate împotriva gripei și pneumococilor.
Puteți afla când STIKO recomandă ce vaccinare în subiectul nostru special „Vaccinări”.
Preveniți infecția
Așa-numitele reguli AHA ajută la prevenirea infecției cu Sars-CoV-2. AHA înseamnă:
- pastreaza distanta
- Respectați măsurile de igienă
- Purtați măști de zi cu zi
Alte măsuri constau în ventilarea și utilizarea regulată a aplicației de avertizare Corona.
pastreaza distanta
O măsură decisivă pentru a evita infecția cu coronavirus este păstrarea unei distanțe suficiente față de persoanele (potențial) infectate. Regula nu se aplică numai persoanelor care s-au dovedit a fi infectate: asigurați-vă că păstrați suficientă distanță de alte persoane în viața de zi cu zi pentru a vă proteja împotriva infecțiilor. În acest fel, puteți reduce riscul ca persoanele care au fost infectate fără simptome să vă transmită virusul neobservat.
Măsuri de igienă
Igiena minuțioasă este, de asemenea, importantă în lupta împotriva agentului patogen Covid-19. Mai presus de toate, spălați-vă mâinile în mod regulat și temeinic - timp de cel puțin 20 de secunde cu apă caldă și săpun. Dezinfectanții pentru mâini de la nivelul „virucid limitat” sunt, de asemenea, potriviți pentru îndepărtarea virușilor de pe mâini.
Măști de zi cu zi
Așa-numitele măști de zi cu zi sunt huse simple pentru gură și nas din țesătură. Aceștia pot intercepta unele picături respiratorii și astfel - în cazul unei infecții - pot proteja alte persoane de propriile picături care conțin virus. Măștile de zi cu zi îi protejează pe purtător în sine mai puțin bine. Dar mai ales dacă sunt purtate pe scară largă de către populație, pot reduce semnificativ transmiterea și răspândirea Sars-CoV-2.
În principiu, există diferite tipuri de învelișuri pentru gură și nas care pot servi drept barieră în fața căilor respiratorii:
- Masti de unica folosinta
- măști refolosibile autocusute (măști de zi cu zi)
- măști medicale
- Eșarfe, șaluri sau alte îmbrăcăminte
În cursul pandemiei de coronavirus din 2020, guvernul german a introdus o cerință de mască. Este obligatoriu să purtați o mască față în față la transportul public și în magazine. Puteți afla mai multe despre acest lucru în articolul „Cerința măștii: cele mai importante informații”.
Aplicație de avertizare Corona
Aplicația de avertizare corona a guvernului federal este disponibilă de la mijlocul lunii iunie 2020. Ar trebui să ajute la urmărirea rapidă a lanțurilor de infecție. Aplicația de avertizare Corona funcționează prin Bluetooth. În acest fel, telefonul mobil determină cât de aproape se apropie o persoană de o altă persoană care a instalat și aplicația. Durata întâlnirii este, de asemenea, înregistrată. Oricine a avut contact cu o persoană care sa dovedit a fi infectată va primi ulterior un avertisment.
Puteți afla exact cum funcționează aplicația în articolul „Corona Tracing App: The most important facts”.
Rupeți lanțurile de infecție
Dacă doriți să spargeți lanțul infecției, persoanele infectate trebuie identificate rapid (folosind un test) și izolate. Este la fel de important ca persoanele de contact ale persoanelor care suferă de coroană din mediul profesional și privat să fie identificate și testate rapid. Cei afectați trebuie să intre în carantină acasă timp de 14 zile.
Scopul măsurilor este, mai presus de toate, de a evita creșterea rapidă a numărului de infecții și, astfel, a unui val de boală Covid 19. Aceasta este pentru a proteja structurile de aprovizionare (de exemplu, servicii de urgență, spitale) de la supraîncărcare.
Aveți grijă când călătoriți
Deoarece coronavirusul sa răspândit în întreaga lume, este important să se asigure că toate măsurile de siguranță și măsurile de igienă sunt respectate atunci când călătoriți.
Biroul Federal de Externe a emis avertismente de călătorie pentru schimbarea țărilor din cauza Sars-CoV-2. Acestea sunt țări cu un număr mare de infecții.
Puteți afla ce țări sunt acestea în articolul „Coronavirus: acestea sunt zonele de risc”.
Dacă intenționați o vacanță sau o altă călătorie, informați-vă în prealabil despre reglementările în vigoare în țara de vacanță, precum și despre posibilele consecințe asupra călătoriei dvs. de întoarcere. La întoarcerea în Germania din străinătate, poate fi necesar un test corona sau o carantină preventivă la domiciliu. Acest lucru este pentru a preveni creșterea din nou a numărului de infecții la nivel național.
Covid-19 la copii
Copiii pot fi mai puțin susceptibili de a fi infectați cu coronavirusul decât adulții - sunt mai puțini decât cei care au dat test pozitiv. Cu toate acestea, numărul cazurilor nedeclarate ar putea fi deosebit de mare pentru aceștia, deoarece mai des decât adulții nu prezintă simptome. Dacă se îmbolnăvesc, evoluția bolii este, de asemenea, mult mai ușoară, iar cursurile severe sunt rare. Până în prezent, se cunosc doar decese izolate la copii în legătură cu Covid-19. Motivul pentru acest lucru este deocamdată neclar.
Cât de infecțioși sunt copiii cu Covid-19?
De asemenea, nu este posibil să se evalueze în mod concludent cât de contagioși sunt copiii infectați. Studiile anterioare au produs rezultate diferite în acest sens. Cu toate acestea, experții presupun în prezent că nu există nicio diferență semnificativă între copii și adulți în ceea ce privește infectivitatea. Cu toate acestea, copiii mici tind să fie mai puțin contagioși decât copiii mai mari, adolescenții și adulții.
De asemenea, rolul pe care îl joacă școlile în răspândirea pandemiei nu a fost încă clarificat pe deplin. Puteți afla starea cunoștințelor pe această temă în articolul Corona spread: Ce rol joacă școlile?.
Simptome Covid-19 la copii
Când copiii se infectează cu Sars-CoV-2, infecția este ușoară în majoritatea cazurilor. Adică, majoritatea copiilor prezintă simptome mici sau deloc. Acesta este modul în care oamenii de știință explică numărul relativ scăzut de cazuri: Deoarece copiii dezvoltă simptome mai rar, aceștia sunt, de asemenea, testați mai rar.
La copii pot apărea și diferite simptome ale coroanei. Aceasta include:
- febră
- tuse
- Durere de gât
- Afecțiuni gastro-intestinale (diaree, greață și vărsături)
Afecțiunile gastro-intestinale (cum ar fi diareea) sunt mai frecvente la Covid-19 la copii decât la adulți. Cu toate acestea, în unele cazuri, copiii nu dezvoltă deloc plângeri tipice, cum ar fi tuse, dificultăți de respirație sau pneumonie.
Copiii infectați, dar aparent sănătoși - la fel ca adulții - pot răspândi virusul!
Factori de risc și complicații la copii
Covid-19 poate fi, de asemenea, dificil la sugari și copii mici - dar mai rar decât la adulți.
Bolile preexistente joacă un rol important în cursul infecției cu coronavirus la copii, în special:
- Boli pulmonare precum astmul
- Boli de inimă, cum ar fi un defect cardiac congenital
Sindromul de hiperinflamare în Covid-19
Pediatrii raportează din ce în ce mai mult despre reacțiile inflamatorii care pot apărea în corpul copiilor infectați cu corona. Autoritatea Europeană pentru Boli (ECDC) numește boala „sindromul multisistemului inflamator pediatric (PIMS)” în combinație cu un „sindrom de șoc toxic (TSS)”. Acest PIMS-TSS este similar cu sindromul Kawasaki, o inflamație severă a vaselor de sânge (vasculită) la copii.
Această inflamație severă poate apărea și în cazul altor boli infecțioase. În general, totuși, sunt o complicație rară. Societatea germană pentru boli infecțioase pediatrice (DGPI) subliniază că această acumulare de sindrom de hiperinflamare în legătură cu Covid-19 trebuie să fie observată în continuare. Există un registru separat al rezidenților în acest scop.
Până în prezent nu există dovezi directe că infecția cu Sars-CoV-2 este cauza sindromului de hiperinflamare.
Simptomele sindromului de hiperinflamare
Următoarele simptome apar în cursul hiperinflamării:
- febră
- Erupție cutanată (exantem)
- Conjunctivită (conjunctivită)
- Poliserozită (inflamația cavităților corpului)
- Plângeri gastrointestinale
- Edem
- şoc
Medicament
În majoritatea cazurilor, se începe terapia cu antibiotice. În plus, medicii administrează steroizi antiinflamatori (cum ar fi dexametazona, imunoglobuline cu doze mari și uneori acid acetilsalicilic) pentru hiperinflamare. Dacă tratamentul nu funcționează, se poate discuta despre utilizarea interleukinelor.
Aceste sindroame hiperinflamatorii au fost în majoritatea cazurilor sub control în câteva zile. Doar în cazuri izolate, copiii au trebuit tratați cu oxigenare cu membrană extracorporală (ECMO) împotriva insuficienței pulmonare acute.
Consecințele psihologice pentru copii și adolescenți
Viața de zi cu zi în condiții de pandemie a schimbat semnificativ viața de zi cu zi a copiilor și adolescenților. Opțiuni de contact limitate în centre de zi, școli sau cluburi sportive. Aceste restricții uneori considerabile înseamnă un mare stres emoțional. Ca urmare, plângerile psihologice au crescut brusc în pandemie. Drept urmare, unii dintre copii au dezvoltat probleme de comportament sau chiar tulburări mentale.
Puteți găsi mai multe informații despre consecințele psihologice asupra copiilor și adolescenților, despre simptomele și sfaturile despre cum să faceți față acestor circumstanțe stresante aici.
Întrebări frecvente despre Sars-CoV-2
Aveți întrebări despre coronavirus? În pagina cu subiectul „Infecția cu coronavirus” veți găsi răspunsuri la cele mai frecvente întrebări despre subiectul coronavirusului într-un FAQ.
Etichete: piele sarcina dorința de a avea copii