Cancer de prostată
și Carola Felchner, jurnalistă științifică Actualizat laDr. med. Fabian Sinowatz este freelancer în echipa de redacție medicală
Mai multe despre experțiiCarola Felchner este scriitoare independentă în departamentul medical și consilier certificat în formare și nutriție. A lucrat pentru diverse reviste de specialitate și portaluri online înainte de a deveni jurnalist independent în 2015. Înainte de a-și începe stagiul, a studiat traducerea și interpretarea în Kempten și München.
Mai multe despre experții Tot conținutul este verificat de jurnaliștii medicali.Cancerul de prostată (cancer de prostată) este cel mai frecvent cancer la bărbați. Tumora malignă a prostatei nu provoacă inițial simptome. De aceea este adesea descoperit doar mai târziu. Prin urmare, bărbații ar trebui să meargă la examinări periodice de screening: cu cât este descoperită și tratată mai repede tumora malignă, cu atât sunt mai mari șansele de recuperare după cancerul de prostată. Citiți mai multe despre cauzele și simptomele cancerului de prostată, diagnosticul, opțiunile de tratament și prognosticul aici.
Coduri ICD pentru această boală: codurile ICD sunt coduri recunoscute la nivel internațional pentru diagnostice medicale. Acestea pot fi găsite, de exemplu, în scrisorile medicului sau pe certificatele de incapacitate de muncă. C61

Prezentare scurta
- Ce este cancerul de prostată? O creștere malignă a prostatei și unul dintre cele mai frecvente tipuri de cancer la bărbați.
- Simptome: inițial adesea niciuna, ulterior simptome nespecifice, cum ar fi durerea la urinare și ejaculare, sânge în urină și / sau în lichidul seminal, probleme de erecție
- Cauze: nu se cunosc exact; Factorii de risc posibili sunt mai presus de toate bătrânețea și predispoziția genetică
- Diagnostic: Colectarea istoricului medical, examinarea palpării, testul de sânge (valoarea PSA), ultrasunetele, posibil tomografia prin rezonanță magnetică, analiza unei probe de țesut (pentru un diagnostic fiabil). Dacă se confirmă cancerul de prostată, examinări suplimentare, cum ar fi tomografia computerizată.
- Tratament: În stadiile incipiente, posibil doar „monitorizare activă”. În caz contrar, chirurgie, chimioterapie, radioterapie și / sau hormonoterapie.
- Specialist responsabil: urolog
- Prognostic: Cu diagnosticul și tratamentul precoce, există șanse mari de recuperare. Dacă cancerul s-a răspândit deja, speranța de viață scade semnificativ.
Cancerul de prostată: descriere
Cancerul de prostată (cancer de prostată, scurt: Prostate-Ca, PCa) este cel mai frecvent cancer la bărbați din Germania, Austria și Elveția (și a treia cea mai fatală boală tumorală din Europa) de prostată. Riscul de cancer de prostată crește în special odată cu vârsta. Cancerul de prostată apare rar înainte de vârsta de 50 de ani.
Cancerul de prostată nu trebuie confundat cu mărirea benignă a prostatei (hiperplazie benignă de prostată), care apare și de obicei după vârsta de 50 de ani și tot mai des odată cu creșterea vârstei: afectează doi bărbați din zece între 50 și 59 de ani, și bărbați peste 70 de ani Șapte din zece ani.
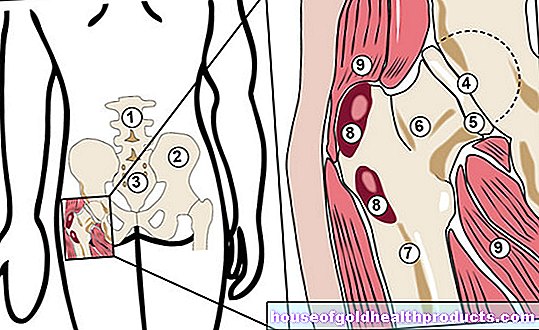
Anatomia și funcția prostatei
Glanda prostatică are aproximativ mărimea unui castan. Se află sub vezica urinară și închide complet partea superioară a uretrei. Dacă prostata este mărită (cum este cazul măririi benigne a prostatei și a cancerului de prostată) și uretra este stoarsă, pot apărea probleme cu urinarea.
Prostata este unul dintre organele de reproducere masculine. Sarcina sa principală este formarea unei secreții care se adaugă lichidului seminal în timpul ejaculării. O componentă a acestei secreții este așa-numitul antigen specific prostatei sau PSA pe scurt. Această enzimă face fluidul seminal mai subțire. PSA este produs exclusiv de prostată. Determinarea sa este utilizată pentru diagnosticarea și evaluarea evoluției cancerului de prostată.
Cancer de prostată
Cancerul de prostată: simptome
Mulți bărbați dezvoltă cancer de prostată fără să-și dea seama. Simptomele cancerului de prostată devin vizibile numai în etapele ulterioare ale bolii - și anume atunci când tumora s-a răspândit în regiunile învecinate, cum ar fi vezica urinară, rectul sau coccisul. Semnele cancerului de prostată pot include:
- Probleme la golirea vezicii urinare, de exemplu, urinare dureroasă, curgere slabă sau întreruptă a urinei, retenție urinară (= incapacitate de a goli vezica spontan)
- Durere de ejaculare, ejaculare scăzută
- Probleme de erecție (erecție scăzută sau impotență)
- Sânge în urină sau material seminal
- Durere în zona prostatei
- Probleme cu mișcările intestinului
- Durere în partea inferioară a spatelui, pelvis, șolduri sau coapse
Aceste simptome nu sunt unice pentru cancerul de prostată; ele pot avea și alte cauze! De exemplu, problemele legate de urinare pot apărea, de asemenea, din mărirea benignă a prostatei și durerile de spate cauzate de uzura de pe coloana vertebrală - ambele nu sunt neobișnuite la bărbații în vârstă.
Dacă suferiți de oricare dintre simptomele de mai sus, nu trebuie să presupuneți că aveți cancer de prostată. În orice caz, este recomandabil să vă examinați de un urolog. El vă poate spune dacă aveți efectiv cancer de prostată sau nu. Dacă da, el va iniția imediat tratamentul, astfel încât să vă puteți vindeca din nou cât mai curând posibil.
Cancerul de prostată: cauze și factori de risc
Nu se cunoaște cauza exactă a cancerului de prostată. Între timp, însă, au fost identificați câțiva factori care pot crește riscul de cancer de prostată:
vârstă
Bătrânețea este cel mai important factor de risc pentru cancerul de prostată. Tumora malignă de prostată nu apare aproape niciodată înainte de vârsta de 50 de ani. În schimb, riscul de a dezvolta boala crește odată cu vârsta, odată cu vârsta: de exemplu, unul din 270 de bărbați din grupa de vârstă de 45 de ani va dezvolta cancer de prostată în următorii zece ani. La grupul de 75 de ani, acest lucru se întâmplă deja cu unul din 17 bărbați.
Predispozitie genetica
Bărbații care au / au avut rude apropiate de sânge (bunic, tată, unchi și / sau frate) cu cancer de prostată prezintă un risc crescut de a-l dezvolta și - mai ales dacă sunt afectate mai multe rude de sânge (de exemplu, tată și frate). Chiar dacă strămoșii de sex feminin (de exemplu, mama, bunica) au dezvoltat în mod repetat cancer de sân, există un risc crescut de cancer de prostată pentru descendenții masculi.
În general, totuși, cancerul de prostată familial de acest tip este rar - 90 până la 95 la sută din toate cazurile de cancer de prostată se dezvoltă probabil „spontan” (fără gene cu risc ereditar).
Factori etnici
Dacă se compară ratele de incidență ale cancerului de prostată în diferite țări, apare o divizare est-vest la nivel global - cu un număr relativ mare de cazuri în SUA (în special în rândul afro-americanilor) și relativ puține cazuri în Asia. Există o diviziune nord-sud în Europa - nord-europenii sunt mai predispuși să dezvolte cancer de prostată decât sud-europenii.
Motivele pentru acest lucru se găsesc probabil în diferite obiceiuri alimentare (de exemplu, dieta preferată bogată în grăsimi, bazată pe animale în SUA vs. dieta bogată în cereale și legume bogate în legume, cu multă soia în Asia) și în factorii socio-economici . Factorii genetici pot juca, de asemenea, un rol.
Dieta, testosteronul, sexul, fumatul, alcoolul, inflamația?
Experții investighează de mult timp o posibilă legătură între dieta și riscul de cancer de prostată. Conform studiilor, așa-numiții fitoestrogeni (estrogeni pe bază de plante, în special cei din soia) și licopenul (o substanță vegetală secundară care se găsește în principal în roșii) ar putea reduce riscul bolii. Cu toate acestea, datele disponibile nu sunt încă suficiente pentru recomandări dietetice specifice pentru prevenirea cancerului de prostată.
Se credea anterior că hormonul sexual masculin testosteronul crește riscul de cancer de prostată. Această vizualizare este acum considerată învechită. Este adevărat, însă, că tumoarea malignă crește într-o manieră dependentă de testosteron. Aceasta înseamnă că testosteronul promovează dezvoltarea unui cancer de prostată existent - dar nu declanșează cancerul.
Bărbații care suferă de deficit de testosteron din cauza unui testicul subactiv și care nu au cancer de prostată pot primi cu ușurință terapie de substituție hormonală - adică să dea testosteron organismului ca injecție sau tencuială. Conform stadiului actual al cunoștințelor, acest lucru nu crește riscul de cancer de prostată.
Presupunerea că relațiile sexuale influențează riscul de cancer de prostată este, de asemenea, infirmată: indiferent dacă un bărbat nu are sex, prea puțin sau mult - conform stării actuale de cercetare, acest lucru nu are nicio influență asupra riscului bolii.
Potrivit studiilor, poate exista cel puțin o legătură slabă între cancerul de prostată și consumul de tutun. Dar asta trebuie încă cercetat. De asemenea, pare să existe o legătură cu consumul de alcool (cel puțin cu un consum ridicat de alcool).
Se cercetează, de asemenea, importanța proceselor inflamatorii locale pentru dezvoltarea cancerului de prostată. Bolile cu transmitere sexuală și inflamația prostatei (prostatită) pot crește riscul de cancer de prostată.
Cancerul de prostată: examene și diagnostic
Cu cât cancerul de prostată este mai devreme detectat, cu atât este mai tratabil. Cu toate acestea, mulți bolnavi devin conștienți de tumoarea malignă doar atunci când aceasta a progresat în continuare - în multe cazuri nu provoacă niciun simptom în prealabil. De aceea, bărbații ar trebui să meargă la screeningul regulat al cancerului de prostată: de la vârsta de 45 de ani, fiecare bărbat cu asigurare de sănătate are dreptul la o examinare gratuită de palpare a prostatei prin rect (examen digital rectal) o dată pe an.
Depistarea cancerului de prostată
Începe cu o conversație: medicul pune întrebări generale despre problemele de sănătate (probleme de urinare, constipație, hipertensiune arterială, disfuncție erectilă etc.), precum și despre orice boli anterioare și despre utilizarea medicamentelor. El a întrebat, de asemenea, dacă există cazuri cunoscute de cancer de prostată în familia bărbatului.
Acesta este urmat de examenul de palpare: medicul simte prostata bărbatului cu un deget peste rect (examen rectal digital, DRU). Unii bărbați consideră că examinarea este jenantă, dar este complet nedureroasă și foarte importantă: atât o mărire cât și o întărire nodulară a glandei prostatei se pot simți odată cu aceasta, cu condiția ca acestea să depășească un anumit nivel.
Aceasta înseamnă: examenul rectal digital poate oferi informații despre modificările majore ale glandei prostatei. Aceste modificări se pot datora unui cancer de prostată avansat (în stadiile incipiente modificările nu sunt încă palpabile) sau pot avea o cauză mai inofensivă. Acest lucru poate fi clarificat doar prin cercetări suplimentare.
Uneori, determinarea valorii PSA (vezi mai jos) este oferită și pentru detectarea precoce a cancerului de prostată. Această examinare trebuie apoi plătită din buzunar.
Diagnosticul cancerului de prostată
Oricine descoperă posibilele simptome ale cancerului de prostată ar trebui să se adreseze unui medic. Contactul potrivit pentru suspectul de cancer de prostată este urologul. Mai întâi va vorbi cu pacientul pentru a-și colecta istoricul medical (anamneză). De exemplu, medicul poate întreba:
- Există cazuri de cancer de prostată sau de sân în familia dumneavoastră?
- Aveți probleme cu urinarea?
- Ejacularea provoacă durere?
- Aveți disfuncție erectilă?
- Ați slăbit din greșeală recent?
- Ați avut febră sau transpirații nocturne în ultima vreme?
- Cum este performanța fizică generală?
- Aveți probleme digestive?
- Ai observat sânge în urină sau scaun?
- Simțiți durere la nivelul spatelui inferior („durere sciatică”)?
Conversația este urmată de un examen fizic: cancerul de prostată poate provoca umflarea testiculelor și a ganglionilor limfatici. Prin urmare, medicul va palpa zonele adecvate.
Acesta este urmat de examenul digital de palpare rectală (vezi mai sus: screeningul cancerului de prostată).
Valoarea PSA
Astăzi, pe lângă testul de palpare, o anumită valoare este adesea determinată în sânge: valoarea PSA. PSA (antigenul specific prostatei) este o proteină care este formată aproape exclusiv de celulele prostatei și, în mod normal, trece în sânge în cantități mici. Valorile crescute ale sângelui indică, prin urmare, o activitate crescută a țesutului prostatic - ca în cazul cancerului de prostată, de exemplu.
Prin urmare, valoarea PSA este utilizată pentru depistarea sau diagnosticarea precoce a cancerului de prostată și pentru monitorizarea evoluției unui diagnostic confirmat. Se aplică următoarele:
Valoarea PSA este indiscutabil utilă ca parametru de control pentru evaluarea progresiei după tratamentul cancerului de prostată. Utilizarea acestuia în detectarea timpurie este totuși controversată. Motivul: valoarea PSA detectează, de asemenea, modificările celulare ale prostatei care altfel probabil nu ar fi devenit niciodată vizibile și nu ar fi condus la cancer de prostată. Rezultatul testului înseamnă stres emoțional inutil și tratament inutil pentru bărbații în cauză.
Puteți citi mai multe despre interpretarea și semnificația antigenului specific prostatei în articolul Valoarea PSA.
Ecografie transrectală (TRUS)
În plus față de examenul de palpare rectală și determinarea valorii PSA, sunt de obicei necesare examinări suplimentare pentru a putea pune diagnosticul de cancer de prostată. Aceasta include ecografia transrectală (TRUS). Prostata este examinată prin intermediul unei examinări cu ultrasunete a rectului. Acest lucru permite medicului să evalueze mai precis dimensiunea și forma glandei prostatei.
În plus, ultrasunetele transrectale pot fi utilizate pentru a controla îndepărtarea unei probe de țesut din prostată (vezi mai jos).
Imagistica prin rezonanță magnetică (RMN)
Imagistica prin rezonanță magnetică (RMN) este uneori utilizată ca metodă imagistică pentru a clarifica un suspect de cancer de prostată. Oferă imagini mult mai detaliate decât examinarea cu ultrasunete transrectală (TRUS).
Ar trebui utilizată o variantă specială a RMN - numită RMN multiparametrică (mpMRI). Combină tomografia prin rezonanță magnetică cu cel puțin alte două metode de înregistrare. Aceasta poate fi, de exemplu, imagistica prin perfuzie (PWI). Cu ajutorul unui agent de contrast, fluxul sanguin și aportul de sânge din prostată sunt făcute mai vizibile pe imaginile RMN.
Îndepărtarea țesutului de la prostată
Dacă examinările anterioare (examen rectal, măsurarea PSA, ultrasunete) relevă dovezi ale cancerului de prostată, următorul pas este prelevarea unei probe de țesut din prostată și examinarea acesteia în laborator (biopsie de prostată). Abia atunci se poate spune cu certitudine dacă cancerul de prostată este sau nu de fapt prezent.
Medicul obține proba de țesut prin intermediul unei biopsii cu pumn: un ac subțire gol trage în țesut într-o clipită și îndepărtează un cilindru de țesut din fiecare dintre diferitele zone ale prostatei - există, în general, zece până la doisprezece cilindri de țesut în total. Întregul lucru se efectuează sub control cu ultrasunete prin rect (ultrasunete transrectale, TRUS) și după ce un medicament analgezic a fost injectat în țesut - biopsia este, prin urmare, asociată cu durere mică sau deloc pentru pacient.
Prin îndepărtarea țesutului, nu există riscul ca celulele canceroase să fie împrăștiate în țesutul din jur. Cu toate acestea, procedura ar putea declanșa inflamații locale. Prin urmare, pacientul primește antibiotice preventive în ziua procedurii și, eventual, pentru încă câteva zile.
Îndepărtarea sistematică a cilindrilor tisulari din diferite zone ale prostatei se numește biopsie sistematică. O altă posibilitate este biopsia vizată: Este recomandată mai ales la pacienții a căror prostată a fost examinată în prealabil folosind un RMN - mai precis, RMN (vezi mai sus). Zonele evidente identificate în proces ar trebui apoi să fie biopsiate într-un mod țintit. Țesutul poate fi, de asemenea, îndepărtat în timpul examinării mpMRI.
Examinarea probelor de țesut
Probele de țesut din prostată sunt examinate pentru detectarea celulelor canceroase de către un patolog la microscop (examen histopatologic). Se poate vedea, de asemenea, cât de mult se schimbă (degenerează) celulele canceroase în comparație cu țesutul normal de prostată.
Extinderea degenerării este determinată de așa-numitul scor Gleason. Indică cât de mult deviază celulele tumorale de țesutul sănătos. Conform unei anumite metode, se acordă puncte și la final se calculează scorul. Poate fi între două și zece, prin care se aplică următoarele: cu cât scorul Gleason este mai mare, cu atât tumora este mai agresivă și șansele unui tratament pentru cancerul de prostată sunt mai mici.
O altă posibilitate de clasificare a tumorii este sistemul TNM.
Cancer de prostată: stadializare
Dacă examinarea histopatologică a probelor de țesut confirmă suspiciunea de cancer de prostată, trebuie examinată răspândirea tumorii în organism. În acest fel se poate determina în ce stadiu se află cancerul de prostată (stadializare). Planificarea individuală a terapiei depinde de aceasta.
Diverse examinări ajută la stadializare - medicul decide care dintre ele sunt necesare și utile în fiecare caz individual. Examinările posibile ale diagnosticului de răspândire sunt, de exemplu:
- Tomografie prin rezonanță magnetică (tomografie prin rezonanță magnetică, MRT): poate face ganglionii limfatici măriți în pelvis - o posibilă indicație a unei infestări cu celule canceroase - vizibile, precum și așezări fiice mai îndepărtate. Tomografia computerizată (CT) este o alternativă la RMN.
- Scintigrafie scheletică (scintigrafie osoasă): Cu acest examen de medicină nucleară, specia poate afla dacă cancerul de prostată s-a metastazat deja la nivelul oaselor.
- PSMA-PET / CT: imagistica detaliată prin intermediul tomografiei computerizate (CT) este combinată cu tomografia cu emisie de pozitroni (PET) - o procedură care face vizibilă activitatea metabolică a celulelor (celulele canceroase sunt mai metabolice active decât celulele sănătoase).Pentru a face acest lucru, pacientului i se injectează o substanță importantă pentru metabolismul celular și care a fost marcată radioactiv (trasor) - în acest caz marcat radioactiv antigenul specific membranei prostatei (PSMA). Cu această tehnică, metastazele cancerului de prostată pot fi detectate cu o precizie mai mare decât cu o combinație de tomografie computerizată și scintigrafie scheletică.
- Examinarea cu ultrasunete a abdomenului: este utilizată, de exemplu, pentru a detecta posibile metastaze ale cancerului de prostată în ficat. Orice stagnare a urinei cauzată de presiunea tumorii asupra uretrei poate fi detectată și la ultrasunete.
Cancerul de prostată: clasificare
Tumora este clasificată pentru a descrie cu precizie stadiul bolii în cancerul de prostată. În acest scop, profesioniștii din domeniul medical pot folosi scorul Gleason menționat mai sus sau așa-numitul sistem TNM. T descrie dimensiunea tumorii, N afectarea ganglionilor limfatici și M prezența tumorilor fiice (metastaze) în alte regiuni ale corpului. Celor trei parametri li se atribuie un număr în funcție de modul în care se află la pacient:
- T1 reprezintă un carcinom de prostată mic care nu provoacă niciun simptom și nu este nici palpabil, nici vizibil în imagistică, dar a fost descoperit doar prin intermediul unei biopsii. La celălalt capăt al scalei, T4 reprezintă o tumoare foarte avansată care a crescut în țesutul din jurul prostatei (de exemplu, rectul).
- Două valori sunt posibile pentru valoarea N: N0 reprezintă „fără ganglioni limfatici afectați” și N1 pentru „ganglionii limfatici regionali conțin celule canceroase”.
- Valorile 0 (fără metastaze) și 1 (metastaze prezente) sunt, de asemenea, posibile pentru valoarea M.
Cancerul de prostată: tratament
Cum arată tratamentul cancerului de prostată în cazuri individuale depinde de mai mulți factori. Cei mai importanți factori sunt stadiul cancerului și vârsta pacientului. Medicul va lua în considerare și alți factori pe cât posibil, cum ar fi posibilele comorbidități, precum și dorințele pacientului de terapie (de exemplu, refuzul chimioterapiei).
Dacă cancerul nu a progresat prea departe, tratamentul vizează o vindecare completă (terapia curativă). În acest scop, planul individual de terapie poate include, de exemplu, o operație, radiații din exterior sau din interior, terapie hormonală și / sau chimioterapie. Dacă cancerul de prostată s-a răspândit deja prea mult în corp pentru vindecarea completă, tratamentul servește pentru a atenua simptomele și pentru a prelungi cât mai mult posibil timpul de supraviețuire al pacientului (terapia paliativă).
Dacă tumoarea nu crește sau crește doar foarte încet, nu provoacă niciun simptom și dacă pacientul are deja o vârstă avansată, tratamentul poate fi renunțat deocamdată și tumora poate fi verificată în mod regulat doar de către un medic.
Puteți citi în articolul Tratamentul cancerului de prostată care terapie este utilă și când și ce efecte secundare pot aduce cu sine formele individuale de tratament.
Cancerul de prostată: îngrijire ulterioară
Ca și în cazul oricărui cancer, tratamentul propriu-zis este urmat de examinări ulterioare. Aveți două obiective:
- Detectați o recurență a cancerului de prostată (recidivă) cât mai curând posibil. Un examen fizic și teste de sânge (cum ar fi determinarea nivelului de PSA) vă vor ajuta.
- Tratamentul vizat al consecințelor potențiale și al efectelor secundare ale tratamentului cancerului de prostată. De exemplu, dacă un bărbat suferă de impotență (disfuncție erectilă) ca urmare a unei intervenții chirurgicale de prostată sau dacă nu-și mai poate ține urina (incontinență urinară), aceasta poate fi tratată cu medicamente sau antrenament pentru incontinență în timpul îngrijirii de urmărire.
Îngrijirea ulterioară ar trebui să înceapă nu mai târziu de douăsprezece săptămâni de la finalizarea tratamentului pentru cancerul de prostată. Examinările ulterioare trebuie efectuate trimestrial în primii doi ani și la fiecare șase luni în al 3-lea și al 4-lea an. O dată pe an, se recomandă urmărirea cancerului de prostată începând cu anul 5. Dacă este posibil, examinările trebuie efectuate de un urolog care are experiență în îngrijirea pacienților cu cancer (practică oncologică).
Cancerul de prostată: evoluția bolii și prognosticul
Cancerul de prostată este adesea lent să crească și tratabil, deci prognosticul este în general favorabil. Există însă și cazuri în care tumora se răspândește foarte rapid și agresiv. Atunci șansele de recuperare sunt mai grave.
Practic, șansele unei vindecări în cancerul de prostată depind în mod crucial de cât de devreme este descoperită tumora malignă (adică dacă este încă localizată sau dacă cancerul de prostată s-a metastazat deja), cât de degenerate sunt celulele canceroase și cât de agresiv cresc.
Conform statisticilor, 89 la sută dintre pacienți sunt încă în viață la cinci ani după diagnostic, în timp ce restul de unsprezece la sută au murit din cauza tumorii maligne de prostată (rata relativă de supraviețuire la 5 ani). Aceasta înseamnă că speranța de viață cu cancer de prostată este destul de bună în comparație cu alte tipuri de cancer.
În momentul în care este diagnosticat cancerul de prostată, este de obicei imposibil să se prevadă modul în care va evolua boala la pacientul în cauză. Un urolog cu experiență poate estima cel puțin aproximativ șansele unui tratament pentru cancerul de prostată.
Informații suplimentare
Cărți:
- Marele ghid al pacientului cu cancer de prostată. Lothar Weißbach, Zuckschwerdt, 2016
- Cancerul de prostată: partenerul de terapie pentru cupluri. Georges Akoa, Maximilian Burger, Wolfgang Otto, TRIAS, 2017
Instrucțiuni:
- Ghidul „Cancerul de prostată”, Ghidul programului oncologic (începând cu iulie 2021)
- Ghid de sănătate „Detectarea precoce a cancerului de prostată”, ghidul programului oncologic (începând cu iulie 2015)
- Ghidul pacientului „Cancerul de prostată 1 - cancer de prostată localizat”, programul oncologic al ghidului (status: 2018)
- Ghidul pacientului „Cancerul de prostată 2 - cancer de prostată local avansat și metastatic”, programul oncologic al ghidului (status: 2018)
Auto-ajutor:
- Asociația Federală a Prostatakrebs Selbsthilfe e.V.: Https://www.prostatakrebs-bps.de/
- Cancer de prostată de auto-ajutor în Austria: https: //www.prostatakrebse.at/
- Organizația elvețiană de pacienți umbrelă pentru cancerul masculin: www.europa-uomo.ch
Etichete: tcm vaccinări îngrijire a pielii