Imatinib
Benjamin Clanner-Engelshofen este scriitor independent în cadrul departamentului medical A studiat biochimie și farmacie în München și Cambridge / Boston (SUA) și a observat de la început că se bucură în mod deosebit de interfața dintre medicină și știință. De aceea a continuat să studieze medicina umană.
Mai multe despre experții Tot conținutul este verificat de jurnaliștii medicali.Substanța activă imatinib este utilizată pentru a trata un anumit tip de cancer de sânge (leucemie mieloidă cronică, LMC) și alte tipuri de cancer. Funcționează numai în celulele canceroase în care o enzimă (kinaza) a fost modificată în așa fel încât celulele să poată crește de neoprit. Aici puteți afla tot ce trebuie să știți despre imatinib: efect, utilizare, interacțiuni și efecte secundare.
Așa funcționează imatinibul
În organism este strict reglementat ce celule trebuie să se înmulțească când și când să moară. Majoritatea țesuturilor corpului se regenerează constant pentru a putea rezista stresului constant. Alte țesuturi, cum ar fi țesutul nervos, în esență nu se divid sau se reînnoiesc deloc.
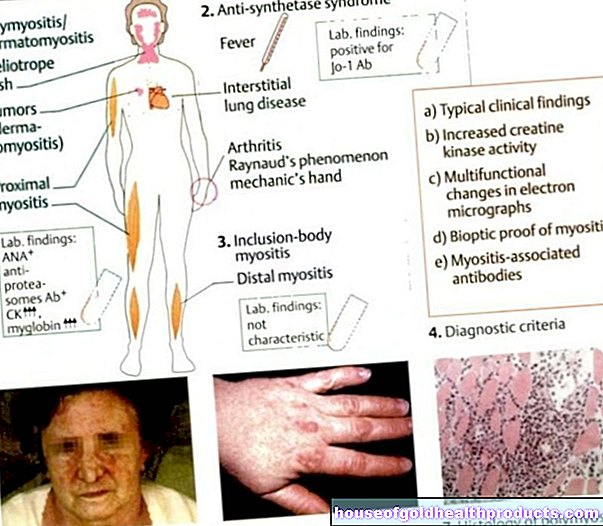
Înainte ca celulele să se poată diviza, materialul genetic (format din cei 46 de cromozomi) trebuie dublat și apoi împărțit în mod egal între cele două celule fiice. Dacă greșelile se întâmplă și nu sunt reparate, poate duce la cancer. Acest lucru se întâmplă și cu o formă specială de cancer de sânge, leucemia mieloidă cronică pozitivă la cromozomul Philadelphia: în această boală, eroarea duce la o enzimă care promovează diviziunea celulară (așa-numita tirozin kinază) fiind hiperactivă și diviziunea celulară a albului celulele sanguine (în special așa-numitele granulocite). Cu toate acestea, celulele rezultate nu sunt adesea complet dezvoltate și nu își pot face treaba în sânge. Această prezență excesivă de celule albe din sânge dă și denumirea bolii: „Leucemie” înseamnă „sânge alb”.
Inhibitorii kinazei, cum ar fi imatinibul, inhibă tirozin kinaza, ceea ce înseamnă că enzima hiperactivă este reglată din nou și funcționează similar cu celulele sănătoase. Deoarece celulele sănătoase nu au această enzimă modificată patologic, imatinibul acționează numai asupra celulelor canceroase. Ca urmare, riscul de reacții adverse este mai mic decât în cazul medicamentelor pentru cancer mai vechi (agenți chimioterapeutici), care acționează în general împotriva celulelor care se divid rapid (indiferent dacă sunt celule sănătoase sau celule canceroase).
Asimilarea, descompunerea și excreția imatinibului
După ingestie, Imatinib este absorbit în sânge prin mucoasa intestinală și ajunge la celulele bolnave prin intermediul proteinelor de transport din sânge. Substanța activă este transformată parțial în ficat, prin care principalul produs de conversie este încă eficient împotriva celulelor canceroase. Aproximativ trei sferturi din ingredientul activ este transformat și defalcat. Produsele descompuse și imatinibul nemodificat sunt excretate în principal în scaun. După o săptămână, doar aproximativ o cincime din ingredientul activ rămâne în organism.
Când se utilizează imatinib?
Substanța activă imatinib este utilizată pentru a trata leucemia mieloidă cronică pozitivă cromozomică Philadelphia nou diagnosticată atunci când sunt îndeplinite anumite condiții (de exemplu, nu este posibil un transplant de măduvă osoasă sau tratamentul cu interferoni nu a avut succes).
Imatinib poate fi administrat și pentru alte tipuri de cancer dacă celulele bolnave au kinaza hiperactivă. Acesta poate fi cazul, de exemplu, cu leucemie limfoblastică acută (imatinib pentru tratamentul recidivelor), alte boli ale măduvei osoase și tumori rare și maligne ale țesutului conjunctiv ale tractului gastro-intestinal (tumoare stromală gastro-intestinală).
Durata tratamentului cu imatinib depinde de tipul și severitatea bolii și este determinată de medic. Terapia cu imatinib are loc de obicei pe termen lung ca tratament permanent pentru a suprima creșterea și în special răspândirea tumorii.
Acesta este modul în care se utilizează imatinib
Ingredientul activ imatinib este administrat sub formă de tablete. Doza este de obicei de 400 până la 600 de miligrame de imatinib o dată pe zi, cu o masă cu un pahar de apă. În cazuri deosebit de grave de boală sau dacă boala se aprinde, 800 de miligrame sunt luate în două doze divizate (dimineața și seara) cu mesele.
Copiii primesc în mod corespunzător doze zilnice mai mici de imatinib.Pentru pacienții cu tulburări de înghițire și copiii cu vârsta sub șase ani, comprimatul de imatinib poate fi măcinat într-un mortar, suspendat în apă necarbonatată sau suc de mere și apoi băut.
Care sunt efectele secundare ale imatinibului?
Cele mai frecvent raportate reacții adverse ale imatinibului la peste zece la sută dintre pacienți sunt greață ușoară, vărsături, diaree, dureri abdominale, cefalee, oboseală, crampe musculare și durere și înroșirea pielii. Apa se poate acumula și în țesuturi, în special în jurul ochilor și la picioare. Alte reacții adverse frecvente sunt anemia și reducerea numărului de trombocite din sânge, pierderea poftei de mâncare, dificultăți de somn, amețeli, senzații anormale, tulburări ale gustului, ochi apoși sau uscați, conjunctivită, vedere încețoșată și înroșirea bruscă a pielii („roșeață”).
Ce trebuie luat în considerare atunci când luați imatinib?
Deoarece imatinibul este descompus în ficat de enzime care descompun și alte substanțe active, pot exista interacțiuni atunci când sunt utilizate în același timp (chiar dacă sunt luate în momente diferite ale zilei). Unele medicamente pot inhiba descompunerea imatinibului, de exemplu diferite antibiotice (eritromicină, claritromicină), medicamente HIV (ritonavir, saquinavir) și agenți împotriva infecțiilor fungice (ketoconazol, itraconazol).
Alte medicamente accelerează descompunerea imatinibului, ceea ce face ca medicamentul împotriva cancerului să fie mai puțin eficient sau să nu funcționeze deloc. Astfel de medicamente sunt, de exemplu, glucocorticoizi („cortizon”, cum ar fi dexametazona) și medicamente pentru epilepsie (fenitoină, carbamazepină, fenobarbital).
Pacienții cu tulburări de coagulare care primesc cumarine precum fenprocumon sau warfarină sunt de obicei trecuți la heparine în timpul tratamentului cu imatinib. Heparinele, care, spre deosebire de comprimatele de cumarină, trebuie injectate, pot fi rapid ineficiente de către medicul care utilizează antidotul în caz de sângerare.
Pacienții trebuie să fie precauți atunci când conduc mașini grele și autovehicule în timpul tratamentului cu imatinib.
Imatinib nu trebuie administrat în timpul sarcinii și alăptării, deoarece ingredientul activ poate fi dăunător copilului. Femeile aflate la vârsta fertilă trebuie să utilizeze contracepție adecvată în timpul tratamentului.
Copiii cu vârsta de doi ani și pacienții cu insuficiență hepatică trebuie să primească imatinib la o doză redusă corespunzător.
Cum să obțineți medicamente pentru imatinib
Preparatele cu ingredientul activ imatinib sunt disponibile numai pe bază de prescripție medicală, în fiecare doză și dimensiune a ambalajului.
De cât timp se cunoaște imatinibul?
Inhibitorul kinazei imatinib, dezvoltat de compania farmaceutică Novartis, a fost lansat în Uniunea Europeană (UE) în 2001. Studiile au arătat că preparatul dublează aproximativ șansa de supraviețuire de cinci ani la pacienții cu leucemie mieloidă cronică. Cu acest argument, producătorul original a justificat prețul extrem de ridicat pentru imatinib. Din 2013, în UE au fost aprobate generice mai ieftine cu ingredientul activ imatinib.
Etichete: Medicină alternativă dinții Copil copil







.jpg)