osteoporoză
și Martina Feichter, editor medical și biologSophie Matzik este scriitoare independentă pentru echipa medicală
Mai multe despre experțiiMartina Feichter a studiat biologia cu o farmacie electivă la Innsbruck și, de asemenea, sa cufundat în lumea plantelor medicinale. De acolo nu au fost departe până la alte subiecte medicale care încă o captivează până în prezent. S-a format ca jurnalist la Academia Axel Springer din Hamburg și lucrează pentru din 2007 - mai întâi ca editor și din 2012 ca scriitor independent.
Mai multe despre experții Tot conținutul este verificat de jurnaliștii medicali.
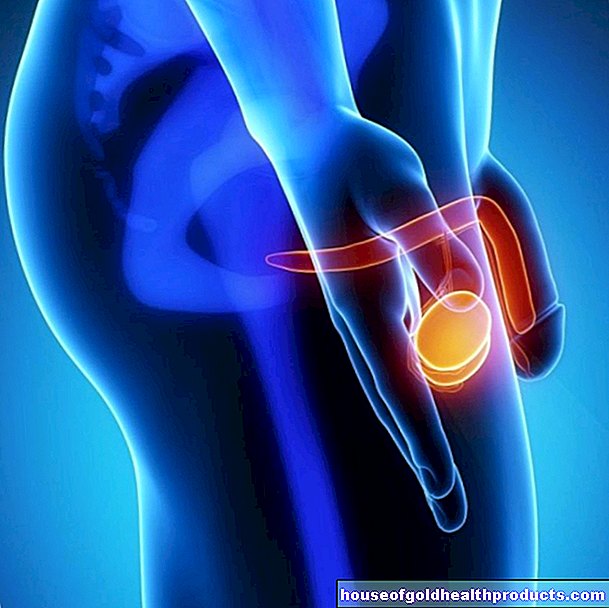
Osteoporoza (pierderea osoasă) este una dintre cele mai importante boli frecvente. Milioane de oameni din Germania suferă de aceasta, în special femeile în vârstă. La cei afectați, substanța osoasă este din ce în ce mai distrusă. Acest lucru face oasele din ce în ce mai instabile și mai fragile. Citiți aici tot ce trebuie să știți despre cauzele, simptomele, terapia și prevenirea osteoporozei!
Coduri ICD pentru această boală: codurile ICD sunt coduri recunoscute la nivel internațional pentru diagnostice medicale. Acestea pot fi găsite, de exemplu, în scrisorile medicului sau pe certificatele de incapacitate de muncă. E24M81M80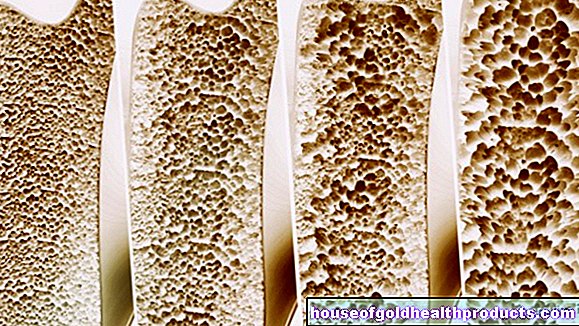
Prezentare scurta
- Ce este osteoporoza? Boală metabolică a oaselor în care se descompune tot mai multe țesuturi osoase (pierderea osoasă). Acest lucru facilitează ruperea oaselor.
- Simptome: adesea nu există simptome la început. În cursul următor, durerea persistentă, cum ar fi durerile de spate, oasele rupte în cazul leziunilor minore sau fără niciun motiv aparent (fracturi spontane), creșterea spate încovoiată („cocoașa văduvei”) și scăderea dimensiunii corpului.
- Cauze: Osteoporoza primară apare la bătrânețe și după menopauză (lipsa de estrogen!). Osteoporoza secundară este rezultatul altor boli sau medicamente (hipertiroidism, cortizon etc.).
- Tratament: măsuri non-medicamentoase, cum ar fi exerciții fizice adecvate (sport, fizioterapie) și nutriție adecvată; Suplimente de calciu și vitamina D; Medicamente pentru osteoporoză (bifosfonați etc.); Tratamentul bolilor de bază (pentru osteoporoză secundară); eventual intervenție chirurgicală pentru oasele rupte
- Prognostic: Până în prezent nu există nici un remediu pentru osteoporoză. Diagnosticul și tratamentul precoce sunt cu atât mai importante. În caz contrar, pierderea osoasă va continua să progreseze. Aceasta înseamnă apoi creșterea durerii și creșterea fracturilor osoase.
Ce se întâmplă cu osteoporoză?
Oasele constau din două elemente de bază:
- o țesătură specială care le conferă formă și stabilitate (matrice)
- diferite minerale care sunt stocate în matrice (în principal calciu și fosfat). Acestea condensează și întăresc structura.
Oasele sunt în mod constant remodelate pentru a se adapta cerințelor în schimbare. Până în jurul vârstei de 35 de ani, de obicei se acumulează mai multă masă osoasă decât descompusă. Începând cu vârsta de 35 de ani, pierderea osoasă predomină treptat și se accelerează odată cu înaintarea în vârstă. Persoanele în vârstă sănătoase își pierd în fiecare an aproximativ 0,5-1% din masa osoasă.
Acest metabolism normal al oaselor poate fi perturbat de o mare varietate de influențe. De exemplu, lipsa de calciu, lipsa exercițiilor fizice și bolile legate de hormoni pot determina inhibarea formării osoase și / sau promovarea pierderii osoase. Ca urmare, masa osoasă se micșorează - se dezvoltă osteoporoză. Persoanele în vârstă sunt afectate în principal. În cazuri extreme, pacienții își pot pierde până la șase procente din masa osoasă pe an!
Așa se modifică osul în osteoporoză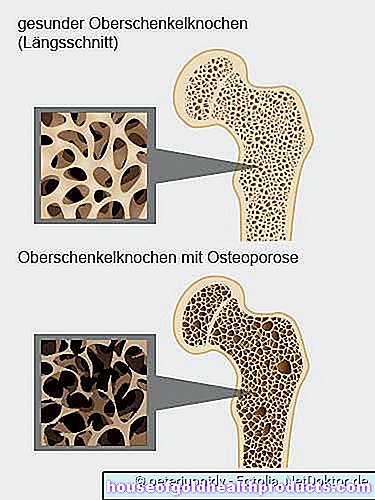
Osteoporoza: pe cine afectează?
Osteoporoza apare de obicei la bătrânețe. În Germania, aproximativ un sfert din toate persoanele cu vârsta peste 50 de ani au osteoporoză. Adică aproximativ 7,8 milioane de oameni.
-
„Antrenamentul de forță întărește oasele”
Trei întrebări pentru
Prof. Dr. med. Dietmar Daichendt,
Medic generalist și osteolog -
1
Este osteoporoza o boală deloc?
Prof. Dr. med. Dietmar Daichendt
Da, pierderea osoasă a fost declarată de OMS (Organizația Mondială a Sănătății) ca fiind una dintre cele mai importante boli răspândite din lumea occidentală. Afectează mult mai multe femei decât bărbați. Ca măsură de precauție, se recomandă o determinare a densității osoase pentru femeile cu vârsta de peste 55 de ani și bărbații cu vârsta de peste 60 de ani pentru a putea lua măsuri contrare în timp util. Dar: nu toată lumea suferă de osteoporoză. Depinde în mare măsură de factorii genetici și hormonali, precum și de obiceiurile de viață.
-
2
De ce este atât de important exercițiul în osteoporoză?
Prof. Dr. med. Dietmar Daichendt
Deoarece mișcarea, în special efortul fizic, transmite puterea musculară exercitată la periost prin intermediul tendoanelor. La rândul său, acesta transmite stimulul la cortexul osos și îl întărește. Antrenamentul de forță are un efect pozitiv asupra cortexului osos, dar, din păcate, nu și în interiorul osului. Starea sa depinde în mare măsură de hormonii estrogen (la femei) și testosteron (la bărbați). Prin urmare, mișcarea poate ajuta cel puțin parțial la stabilizarea oaselor.
-
3
În ce măsură trebuie să-mi ajustez stilul de viață dacă am osteoporoză?

Prof. Dr. med. Dietmar Daichendt
După cum am menționat, faceți antrenament de forță, beți apă minerală bogată în calciu - aceasta este una dintre cele mai sănătoase surse de calciu - și adesea la soare pentru a absorbi vitamina D. Ambele sunt importante pentru rezistența osoasă. Cu toate acestea, există doar câțiva oameni care folosesc singuri lumina soarelui pentru a-și crește suficient nivelul de vitamina D. Acesta este motivul pentru care vitamina D este utilă și ca supliment alimentar. Un test de sânge poate determina dacă acest lucru este necesar.
-
Prof. Dr. med. Dietmar Daichendt,
Medic generalist și osteologProf. Daichendt conduce „Centrul de osteoporoză” din München, primul centru de concentrare exclusiv asupra osteoporozei fondat în Germania.
Există o diferență între sexe: aproximativ fiecare a treia femeie după menopauză și fiecare al cincilea bărbat în vârstă suferă de pierderea osoasă.
Aproape toți pacienții (95%) au ceea ce se numește osteoporoză primară: este cauzată fie de lipsa de estrogen după menopauză (la femei), fie de pierderea osoasă crescută la bătrânețe (ambele sexe).
Numai la câțiva pacienți cu osteoporoză (5%) pierderea osoasă este rezultatul altor boli sau medicamente (osteoporoză secundară). Mai mult de jumătate dintre cei afectați sunt bărbați.
Forma specială: osteoporoză tranzitorie
O formă specială a bolii este așa-numita osteoporoză tranzitorie. În special bărbații de vârstă mijlocie suferă de aceasta. Dar femeile din ultimul trimestru de sarcină sunt, de asemenea, mai des afectate.
Osteoporoza tranzitorie este o degradare rapidă, dureroasă a osului în apropierea articulațiilor. De obicei, articulația șoldului este afectată. Pacienții au dureri severe la nivelul articulațiilor. Acest lucru este, de asemenea, limitat în mobilitatea sa.
Osteoporoza tranzitorie poate fi diagnosticată clar folosind imagistica prin rezonanță magnetică (RMN). În vecinătatea articulației poate fi detectată umflarea extinsă (edem) în măduva osoasă. Osteoporoza tranzitorie este privită ca o reacție la acest edem local de măduvă osoasă. De aceea este, de asemenea, cunoscut sub numele de sindrom de edem al măduvei osoase.
Nu se știe ce anume declanșează dezvoltarea osteoporozei tranzitorii. Sunt discutate tulburări circulatorii la nivelul oaselor, supraîncărcarea articulațiilor șoldului și traume (cum ar fi căderea șoldului).
Cea mai importantă măsură terapeutică este ameliorarea completă a articulației afectate.Apoi, în majoritatea cazurilor, boala se vindecă spontan în câteva luni (cu condiția să nu existe complicații, cum ar fi un os rupt). Durerea poate fi ameliorată cu medicamente (cum ar fi ibuprofenul).
Conform cunoștințelor actuale, osteoporoza tranzitorie nu duce la simptome permanente (cronice).
Osteoporoza: simptome
Osteoporoza se dezvoltă de obicei încet. La început, cei afectați nu au în general plângeri. Numai în cursul următor apare durerea, de exemplu dureri de spate și dureri de genunchi. Ele nu sunt adesea recunoscute ca primul simptom al osteoporozei.
Unii pacienți prezintă și fracturi: sunt adesea rezultatul leziunilor minore. Chiar și o cădere mică, inofensivă, poate duce la ruperea antebrațului. Fracturile spontane fără un motiv aparent sunt, de asemenea, posibile primele simptome ale osteoporozei.
În stadiul avansat al osteoporozei, fracturile apar mai des fără cauză. Simptomele tipice de osteoporoză sunt adesea oasele rupte în apropierea șoldurilor (cum ar fi fracturile gâtului femural), fracturile brațului superior și inferior și ale corpului vertebral (fractura corpului vertebral).
Fracturi vertebrale
Uneori, corpurile vertebrale se prăbușesc încet în osteoporoză. Cei afectați de multe ori nu observă nimic. Aceste „pauze târâtoare” nu provoacă nicio durere. Drept urmare, acestea nu sunt adesea recunoscute și rămân netratate. Cu toate acestea, acestea determină scăderea dimensiunii corpului. Dacă există multiple fracturi ale corpului vertebral, se poate chiar micșora cu câțiva centimetri! În plus, se poate dezvolta un spate cocoșat („cocoașa văduvei”).
Fracturile vertebrale acute sunt, de asemenea, posibile semne de osteoporoză. Spre deosebire de fracturile târâtoare, durerea apare aici și o face clar. În plus, mobilitatea este restricționată semnificativ în viața de zi cu zi.
În general, următoarele simptome pot indica invazii ale corpului vertebral:
- severă, locală, înjunghiată până la dureri de spate arzătoare
- dureri de spate persistente
- Scăderea înălțimii
- Cocoşat
Fractura gâtului femural
Fracturile gâtului femural sunt printre cele mai grave complicații ale osteoporozei. Simptome precum durerea severă în articulația șoldului și o nealiniere a piciorului afectat indică o astfel de fractură a gâtului femural. În plus, articulația șoldului afectată nu mai poate fi încărcată.
Cerc vicios
Cu fiecare os rupt, riscul de fracturi suplimentare crește. De teama fracturilor reînnoite, pacienții cu osteoporoză devin adesea nesiguri și anxioși atunci când merg și adesea se susțin. Acest lucru crește riscul de cădere.
În plus, forța musculară scade odată cu vârsta. În plus, mulți oameni în vârstă pot auzi și vedea mai greu. Acest lucru afectează echilibrul, ceea ce crește riscul de cădere. Acest lucru crește și mai mult riscul de fracturi. Cei afectați intră într-un cerc vicios de frică și nesiguranță, risc crescut de cădere și noi fracturi osoase, care aprind în continuare frica.
Osteoporoza: cauze și factori de risc
În principiu, există două grupuri de osteoporoză: osteoporoza primară și osteoporoza secundară mult mai rară.
Osteoporoza primară: cauze
Osteoporoza primară apare la femei după menopauză și la ambele sexe la o vârstă mai înaintată:
Pierderea osoasă după menopauză (osteoporoză postmenopauză) este hormonală: hormonii sexuali feminini (estrogeni) reglează formarea și efectul calcitoninei și vitaminei D. Acești doi hormoni sunt importanți pentru construirea oaselor. În timpul menopauzei, producția de estrogen scade. Acesta este motivul pentru care multe femei dezvoltă pierderea osoasă după ultima lor menstruație (menopauză).
Hormonii sexuali (cum ar fi testosteronul) sunt, de asemenea, importanți pentru metabolismul osos la bărbați. Cu toate acestea, ei nu încetează să producă testosteron în vârstă mijlocie. Acesta este motivul pentru care osteoporoza este mai puțin frecventă la bărbați decât la femei.
Pe măsură ce îmbătrânim, toată lumea pierde din ce în ce mai mult masa osoasă. Acest lucru poate provoca osteoporoză atât la bărbați, cât și la femei. Medicii vorbesc aici de osteoporoză senilă.
În general, diferiți factori de risc favorizează dezvoltarea osteoporozei. Dietele care nu sunt foarte prietenoase cu oasele (de exemplu, dieta cu conținut scăzut de calciu) și lipsa exercițiilor fizice sunt primele menționate aici.
Un deficit nutritiv de calciu și vitamina D duce la pierderea osoasă, în special de la vârsta de 70 de ani. Dietele excesive, consumul excesiv de cafea, abuzul de laxative și prea mult fosfat în alimente înseamnă că oasele nu primesc suficient calciu și vitamina D. Aceasta favorizează osteoporoza.
Consumul excesiv de alcool și nicotină sunt, de asemenea, considerați factori de risc pentru pierderea osoasă.
În plus, osteoporoza apare mai frecvent în anumite familii. Prin urmare, experții suspectează că și factorii genetici joacă un rol.
Osteoporoza secundară: cauze
Spre deosebire de osteoporoza primară, osteoporoza secundară este rezultatul altor boli sau al tratamentului acestora (medicație).
De exemplu, osteoporoza secundară poate fi cauzată de prea mult cortizon în organism. Un astfel de exces de cortizon rezultă fie din boli precum sindromul Cushing, fie din terapia pe termen lung cu cortizon.
O tiroidă hiperactivă (hipertiroidism) poate declanșa, de asemenea, osteoporoză: excesul de hormoni tiroidieni accelerează metabolismul și favorizează defalcarea osoasă. Dacă paratiroida este hiperactivă, este frecventă și osteoporoza. Acest lucru se datorează faptului că se eliberează prea mult hormon paratiroidian. Acest hormon este un antagonist al calcitoninei și al vitaminei D: eliberează calciu din oase și favorizează astfel degradarea lor.
Alte cauze secundare ale osteoporozei sunt:
- boli legate de hormoni, cum ar fi glandele sexuale subactive (ovare, testicule), cortexul suprarenal hiperactiv, diabetul de tip 1
- Stomac și boli intestinale, cum ar fi boala Crohn, colita ulcerativă, intoleranța la lactoză (intoleranță la lactoză), boala celiacă: utilizarea nutrienților importanți, cum ar fi calciul, este afectată.
- tumori maligne (cum ar fi metastaze osoase)
- Insuficiență renală cronică severă (insuficiență renală): organismul elimină mult calciu. Pentru ca nivelul de calciu din sânge să nu scadă prea mult, calciul este extras din oase și absorbit în sânge.
- Boli reumatice inflamatorii, cum ar fi artrita reumatoidă („reumatism”)
- alte boli precum anorexia sau ciroza ficatului (malnutriția favorizează osteoporoza)
- Medicație: Pe lângă cortizon, alte medicamente pot promova și osteoporoza, de exemplu anticonvulsivante (medicamente anti-epileptice), ciclosporină (după transplanturi de organe, pentru boli de piele etc.), heparină (terapie pe termen lung pentru prevenirea trombozei) și anumite terapii hormonale (de exemplu pentru cancerul de prostată).
Osteoporoza: examinări și diagnostic
La cea mai mică suspiciune de osteoporoză, cum ar fi un os rupt, fără un motiv aparent (fractură spontană), ar trebui să consultați un medic. Cu cât pierderea osoasă este tratată mai devreme, cu atât progresia bolii poate fi oprită mai repede. În plus, un diagnostic de bază al osteoporozei este recomandat tuturor persoanelor cu risc crescut de fracturi osoase. Se compune din mai multe părți:
Conversație medic-pacient
În primul rând, medicul va colecta istoricul medical al pacientului (anamneză) în conversație cu pacientul. Medicul întreabă despre starea generală a pacientului. De asemenea, el întreabă dacă există plângeri sau restricții în viața de zi cu zi. Acestea includ, de exemplu, dureri de spate, dificultăți în urcarea scărilor, ridicarea obiectelor grele sau durere atunci când alergați mult timp.
Informațiile despre orice oase rupte sau căderi în trecut sunt, de asemenea, importante pentru medic. În plus, medicul întreabă dacă pacientul suferă de o boală sau utilizează medicamente.
Examinare fizică
Acesta este urmat de un examen fizic. De asemenea, medicul măsoară înălțimea și greutatea pacientului.
Testele sunt folosite pentru a verifica capacitatea fizică și mobilitatea. Un exemplu este procedura „timed-up-and-go”:
Procedând astfel, medicul oprește timpul necesar pacientului pentru a se ridica de pe un scaun, pentru a merge pe zece picioare, pentru a se întoarce, pentru a merge înapoi și pentru a se așeza din nou. De asemenea, poate folosi orice mijloace de mers pe jos pe care altfel le folosește în viața de zi cu zi.
Dacă pacientul durează mai mult de 30 de secunde pentru a finaliza sarcina, este probabil ca mobilitatea sa să fie afectată. Apoi, există un risc crescut de cădere.
Măsurarea densității osoase
O altă componentă importantă a diagnosticului de osteoporoză este măsurarea densității osoase (osteodensitometrie, măsurarea DXA). Cu ajutorul razelor X cu doze mici, se determină densitatea osoasă în coloana lombară, întregul os al coapsei și gâtul femural. Valorile măsurate (valorile T) sunt comparate cu valorile medii tipice din grupa de vârstă respectivă. Dacă sunt cu 2,5 unități sau mai mult sub valorile medii tipice vârstei, definiția osteoporozei este îndeplinită: pacientul are pierderi osoase.
În general, Organizația Mondială a Sănătății (OMS) diferențiază între patru etape ale pierderii osoase, în funcție de valoarea T a măsurării densității osoase:
- Gradul 0: osteopenie. În această etapă preliminară a osteoporozei, conținutul mineral al oaselor este redus cu o valoare de la 1 la 2,5.
- Gradul 1: osteoporoză. Conținutul mineral al oaselor este redus cu peste 2,5. Cu toate acestea, nu există oase rupte (fracturi).
- Gradul 2: osteoporoză manifestă. Apare atunci când conținutul mineral osos este redus cu mai mult de 2,5 și pacientul a avut deja una până la trei fracturi vertebrale.
- Gradul 3: osteoporoză avansată. Toți pacienții care au un conținut de minerale osoase cu peste 2,5 unități sub medie și care au fracturi multiple (multiple) ale corpului vertebral au osteoporoză avansată.
Examinarea cu raze X
Orice fracturi (fracturi) pot fi văzute pe o radiografie. Printre altele, fracturile corpului vertebral apar adesea în osteoporoză. Ele pot apărea dintr-un eveniment unic (cum ar fi o cădere) sau pot fi rezultatul unor influențe mecanice subliminale de lungă durată.
În al doilea caz, există pauze târâtoare. Acestea determină deformarea corpului vertebral în cauză. Experții se referă la aceasta drept sinterizare sau deformare a fluajului. Se aplică următoarele: cu cât deformarea este mai puternică, cu atât osteoporoza este mai pronunțată. Acest lucru poate fi determinat prin măsurarea înălțimilor corpului vertebral între a patra vertebră toracică și a cincea vertebră lombară folosind raze X. Valoarea măsurată obținută (scor de deformare vertebrală) arată cât de pronunțată este osteoporoza.
Analize de sange
Ca parte a diagnosticului de osteoporoză, este examinat și sângele pacientului. Pe de o parte, se face o hemoleucogramă. Se determină și alți parametri, de exemplu valorile ficatului și rinichilor, precum și nivelurile de calciu și fosfat. Scopul principal al examinării este de a clarifica posibilele cauze ale osteoporozei secundare.
Valorile sanguine îl ajută și pe medic să planifice terapia: dacă, de exemplu, nivelul de calciu din sânge este foarte scăzut, pacientul nu trebuie tratat cu anumite medicamente pentru osteoporoză.
Diagnosticul de bază al osteoporozei: pentru cine este recomandat?
Un diagnostic de bază al osteoporozei trebuie efectuat la toate persoanele cu risc crescut de fracturi osoase. Aceste grupuri de risc includ în general femei și bărbați cu vârsta peste 70 de ani.
O clarificare a osteoporozei este, de asemenea, recomandată persoanelor cu vârsta peste 50 de ani care au o gamă largă de factori de risc pentru fracturile legate de osteoporoză. Acestea includ, de exemplu:
- Fracturi ale corpului vertebral după leziuni minore (cum ar fi căderea din poziție în picioare)
- fractură femurală lângă șold la mamă sau tată
- Imobilitate, de exemplu datorită repausului de pat îndelungat sau gipsului turnat după operații sau accidente
- Subponderalitate (indicele de masă corporală sub 20), scădere în greutate și anorexie (anorexie nervoasă)
- Fumatul și boala pulmonară obstructivă cronică (BPOC)
- consum ridicat de alcool
- boli legate de hormoni, cum ar fi sindromul Cushing, hipertiroidism, deficit de hormon de creștere datorat unei disfuncții a glandei pituitare (glanda pituitară), diabet (diabet zaharat tip 1 și tip 2)
- boli reumatologice (artrita reumatoidă, lupus eritematos sistemic, spondilită anchilozantă)
- Tulburări gastro-intestinale, cum ar fi boala celiacă, inclusiv chirurgia gastrică (îndepărtarea completă sau parțială a stomacului)
- boli neurologice / psihiatrice, cum ar fi epilepsie, schizofrenie, Alzheimer, Parkinson, accident vascular cerebral, depresie
- Insuficiență cardiacă (insuficiență cardiacă)
- boală hepatică legată de alcool
- anumite medicamente precum cortizon cu doze mari, anticonvulsivante (medicamente anti-epileptice), antidepresive, glitazone (pentru diabetul de tip 2), inhibitori de aromatază (pentru cancerul de sân), tratament anti-hormonal pentru cancerul de prostată, opioide (analgezice puternice)
Investigații suplimentare
În plus față de diagnosticul de bază al osteoporozei, medicul poate efectua examinări suplimentare în anumite cazuri. Uneori, de exemplu, tomografia computerizată (CT) sau imagistica prin rezonanță magnetică (RMN) sunt necesare pentru a exclude alte cauze posibile ale simptomelor pacientului. Aceste proceduri imagistice pot fi, de asemenea, importante pentru planificarea terapiei, de exemplu, dacă o fractură osoasă trebuie mai întâi clarificată mai precis.
În cazuri rare, medicul va lua un eșantion de țesut osos (biopsie osoasă). Se examinează mai atent în laborator. Acest lucru poate fi util, de exemplu, dacă celelalte examinări au produs doar rezultate neclare.
Osteoporoza: tratament
Terapia cu osteoporoză constă din mai multe componente. Este adaptat individual pacientului. Atunci când planifică terapia, medicul ia în considerare, printre altele, ceea ce a declanșat pierderea osoasă și cât de pronunțată este.
Informații generale despre terapia osteoporozei
Cele mai importante măsuri de bază ale oricărei terapii cu osteoporoză includ exerciții fizice suficiente și nutriție adecvată. Dacă este necesar, pacientului i se administrează medicamente suplimentare pentru combaterea pierderii osoase.
Prevenirea căderilor este, de asemenea, importantă: pacienții cu osteoporoză își rup oasele cu ușurință. Iată câteva sfaturi pentru a reduce riscul de căderi și accidente:
- Apartamentul ar trebui să fie iluminat și mobilat corespunzător, astfel încât să nu fie atât de ușor să se împiedice și să cadă. De exemplu, eliminați pericolele de declanșare, cum ar fi covoarele glisante și cablurile expuse.
- Dacă ochii sunt lăsați, pacienții trebuie să poarte mijloace vizuale adecvate.
- Pantofii cu toc înalt și pantofii cu talpă netedă sunt improprii. Pantofii plati cu talpa antiderapanta sunt mai indicati.
- Dacă este posibil, pacienții cu osteoporoză nu trebuie să ia medicamente care restricționează vigilența și capacitatea de a reacționa. Acestea includ somnifere, medicamente pentru alergii și antidepresive.
În cazul osteoporozei secundare ca urmare a unei alte boli (cum ar fi hipertiroidismul), această boală de bază trebuie tratată. În caz contrar, terapia osteoporozei ar putea să nu aducă succesul dorit.
Dacă anumite medicamente au declanșat osteoporoză secundară, ar trebui să treceți la preparate „mai prietenoase cu oasele”, dacă este posibil - adică la medicamente care au un efect mai puțin negativ asupra densității osoase. Acest lucru este recomandat, de exemplu, la femeile care sunt tratate cu glitazonă pentru diabetul de tip 2.
Mișcarea ca terapie cu osteoporoză
Cu exerciții fizice regulate, puteți preveni și trata pierderea osoasă. Este foarte important să alegeți forma potrivită de exercițiu sau sport.
În primul rând, nu este nevoie de sport competitiv pentru terapia osteoporozei! De exemplu, tratamentul eficient al osteoporozei începe cu plimbări regulate. Aceasta favorizează formarea oaselor și inhibă defalcarea oaselor. Antrenamentele de alergare ușoară, cum ar fi jogging-ul sau mersul pe jos, sunt, de asemenea, foarte eficiente.
Înotul este, de asemenea, recomandat ca terapie pentru osteoporoză. O jumătate de oră înapoi sau înotul în sân de două ori pe săptămână este ideal. Alte grupuri musculare sunt, de asemenea, antrenate aici decât atunci când merg, de exemplu, mușchii spatelui.
Aerobicul cu apă și antrenamentul cu greutăți ușoare sunt, de asemenea, potrivite pentru tratarea osteoporozei. Puteți face gimnastică în afara piscinei și exerciții simple de osteoporoză acasă pe cont propriu. Și aici puteți obține efecte bune cu o sesiune de antrenament de o jumătate de oră de două ori pe săptămână. Sfaturi pentru exerciții adecvate pot fi obținute de la medicul dumneavoastră, specialistul în medicină sportivă sau de la un grup special de sport pentru pacienții cu osteoporoză, de exemplu.
În general, se aplică următoarele: Discutați cu medicul dumneavoastră despre ce tip de exercițiu și / sau tip de sport și care intensitate de antrenament are cel mai mult sens în cazul dumneavoastră.
Dieta ca terapie pentru osteoporoză
Fiecare terapie cu osteoporoză include - pe lângă exerciții fizice suficiente - și dieta corectă. Iată cele mai importante sfaturi:
Mâncați o dietă echilibrată. Asigurați-vă că vă alimentați corpul cu suficient calciu. Mineralul este important pentru oase sănătoase și puternice. Adulții ar trebui să adauge 1.000 de miligrame de calciu în corpul lor în fiecare zi cu dieta lor. Se găsește în principal în produsele lactate, dar se găsește și în legumele verzi precum spanacul și broccoli și în unele tipuri de apă minerală.Calciul este, de asemenea, adăugat la unele alimente, cum ar fi sucurile.
Unii pacienți nu pot fi siguri că primesc suficient calciu din dieta lor. Apoi, medicul va prescrie suplimente de calciu (de exemplu, comprimate efervescente).
În plus față de calciu, vitamina D este, de asemenea, foarte importantă pentru pacienții cu osteoporoză (și alte persoane): asigură faptul că organismul poate absorbi calciul din intestine și îl poate construi în oase. Sursele alimentare bune de vitamina D sunt peștele bogat în grăsimi, ouăle, untul și laptele.
În plus, ar trebui să vă expuneți în mod regulat pielea la lumina soarelui: cu ajutorul luminii ultraviolete, corpul poate produce chiar vitamina D. Cu această producție internă, el chiar își acoperă majoritatea nevoilor. Vara ar trebui să petreci 5 - 15 minute la soare în fiecare zi, primăvara și toamna 10 - 25 de minute. Este suficient să ai fața și mâinile „iradiate”. În funcție de temperatură, puteți lăsa soarele să acționeze asupra brațelor și picioarelor neacoperite.
Adesea, medicii prescriu suplimente de vitamina D pentru osteoporoză. Aceasta este pentru a asigura aprovizionarea. Astfel de preparate sunt deosebit de utile pentru pacienții cu un risc ridicat de cădere sau de rupere a oaselor care nu sunt expuși la multă lumină solară. Doza zilnică este de 800 până la 1.000 de unități internaționale (UI) de vitamina D3.
Pentru oasele solide este necesar și fosfat, dar în proporția corectă cu aportul de calciu. Un exces de fosfat leagă calciul, astfel încât să nu mai poată fi încorporat în oase. Prin urmare, ar trebui să evitați alimentele și băuturile bogate în fosfați, cum ar fi carnea, cârnații, brânza procesată și băuturile cola.
Fosfații pot fi recunoscuți în lista ingredientelor de pe ambalajele pentru alimente și băuturi prin numerele E 338-341 și E 450.
Medicamente pentru osteoporoză
Dacă pacienții cu osteoporoză prezintă un risc crescut de fracturi, medicul va prescrie și terapia medicamentoasă pentru osteoporoză. Sunt disponibile următoarele ingrediente active:
- Bifosfonați: Bifosfonații precum alendronatul și zoledronatul sunt prima alegere pentru terapia osteoporozei. Acestea previn pierderea osoasă excesivă și întăresc masa osoasă rămasă. Bifosfonații se iau sub formă de tablete zilnic, săptămânal sau lunar sau se administrează sub formă de injecții sau perfuzii.
- Modulatori selectivi ai receptorilor de estrogen (SERM): raloxifenul reprezentativ din acest grup de ingrediente active este aprobat pentru terapia osteoporozei. Se leagă de site-uri de andocare speciale (receptori) care sunt de fapt destinați estrogenilor și astfel inhibă defalcarea oaselor. Raloxifenul se administrează zilnic sub formă de comprimat.
- Ranelat de stronțiu: acest ingredient activ inhibă, de asemenea, descompunerea oaselor și crește, de asemenea, activitatea celulelor care construiesc os. Se ia zilnic ca soluție sub formă de pulbere.
- Teriparatid: Teriparatidul este un derivat al hormonului hormon paratiroidian al organismului. Promovează formarea osoasă și formarea de noi structuri osoase. Ingredientul activ se injectează sub piele o dată pe zi.
- Denosumab: Denosumab este un așa-numit anticorp monoclonal. Acesta intervine în metabolismul osos și inhibă celulele degradante osoase (osteoclaste). Denosumab se administrează sub formă de injecție sub piele.
În cazuri individuale, alte medicamente pot fi utilizate pentru terapia osteoporozei, cum ar fi hormoni sexuali feminini sau calcitonină.
Managementul durerii
Medicul poate iniția o terapie adecvată a durerii pentru durerea asociată osteoporozei. Sunt adesea utilizate analgezice din grupul de antiinflamatoare nesteroidiene (AINS), cum ar fi ibuprofenul, acidul acetilsalicilic (ASA) sau diclofenacul. Dacă durerea este severă, medicul poate prescrie și așa-numitele opiacee. În unele cazuri, sunt utile alte medicamente precum relaxantele musculare (relaxante musculare).
Măsurile de kinetoterapie ajută adesea la durerea osteoporozei. Acestea includ, de exemplu, tratamente la rece sau termice, masaje sau acupunctură. La unii pacienți, simptomele pot fi atenuate suficient. Pentru alții, terapiile fizice pot completa tratamentul pentru ameliorarea durerii.
În caz de durere prelungită ca urmare a fracturilor corpului vertebral, medicul poate prescrie, de asemenea, un corset semi-elastic pentru pacient.
interventie chirurgicala
În cazul rupturilor corpului vertebral, poate fi utilă o procedură chirurgicală. În ceea ce este cunoscut sub numele de vertebroplastie, chirurgul aplică ciment osos corpului vertebral rupt. Rezultatul este stabilizat. Într-o cifoplastie, corpul vertebral este extins mai întâi cu un balon mic. Acest lucru poate îndrepta puțin osul și, de asemenea, facilitează introducerea cimentului.
Alte fracturi osoase datorate osteoporozei necesită uneori și intervenții chirurgicale. De exemplu, unii pacienți primesc o articulație artificială a șoldului după o fractură a gâtului femural.
Mai multe sfaturi despre terapia osteoporozei
- Evitați să fiți subponderali.
- Evitați nicotina și alcoolul.
- Acordați atenție comportamentului prietenos cu spatele în viața de zi cu zi (de exemplu, poziția verticală în șezut, schimbarea regulată a posturii așezate, lipsa încărcăturilor grele, lipsa posturii aplecate atunci când faceți treburile casnice, înlocuirea saltelelor lăsate).
De asemenea, este util să vă alăturați unui grup de sprijin pentru pacienții cu osteoporoză. Astfel de grupuri oferă sfaturi, ajutor și schimb cu alți pacienți. Profitați de această ofertă dacă aveți ocazia!
Osteoporoza: evoluția bolii și prognosticul
Osteoporoza nu a fost încă vindecată. Este cu atât mai important să le recunoaștem și să le tratăm cât mai devreme posibil. Deoarece fără tratament, osteoporoza progresează din ce în ce mai mult. Pacienții suferă din ce în ce mai mult de dureri osoase (cum ar fi dureri de spate sau gât). Fracturile cresc. Multor oameni le este greu să se recupereze după fracturi severe, mai ales la bătrânețe.
Fractura gâtului femural este deosebit de temută. Poate duce la complicații grave și boli secundare, cum ar fi resângerarea și tulburările de vindecare a rănilor. Operația necesară (cum ar fi utilizarea unei articulații artificiale de șold) prezintă riscuri suplimentare pentru cei afectați. Mulți dintre pacienții mai în vârstă pot să se mute doar într-o măsură limitată după aceea sau chiar să devină case de îngrijire medicală. Aproximativ 10-20 la sută din toți pacienții cu fractură de gât femural mor din cauza unor boli secundare sau a riscurilor de intervenție chirurgicală.
Osteoporoza: prevenire
Oricine dorește să prevină osteoporoza ar trebui să minimizeze factorii de risc cunoscuți. Acestea includ, de exemplu, lipsa de mișcare și lipsa de calciu și vitamina D. Iată cele mai importante sfaturi:
- Mâncați o dietă bogată în calciu cu produse lactate și apă bogată în calciu. Adulții ar trebui să consume 1.000 până la 1.500 de miligrame de calciu pe zi.
- Consumați în mod regulat alimente bogate în vitamina D, cum ar fi pește bogat în grăsimi (cum ar fi heringul), ulei de pește și gălbenușuri de ou.
- Expuneți-vă fața și mâinile (și, dacă este posibil, alte părți ale corpului neacoperite) la lumina soarelui în mod regulat: cinci până la 15 minute pe zi vara, zece până la 25 de minute pe zi primăvara și toamna. Apoi, organismul poate acoperi o mare parte din necesarul său de vitamina D, producând însăși vitamina.
- Evitați alimentele bogate în fosfat. Acestea inhibă absorbția calciului în intestine și favorizează eliberarea de calciu din oase. Produsele din carne și mezeluri, brânza procesată și băuturile cola, de exemplu, sunt bogate în fosfați.
- Evitați tutunul și alcoolul și nu beți prea multă cafea. Aceste alimente de lux sunt și ele dăunătoare oaselor.
- O altă componentă esențială a prevenirii osteoporozei este exercițiul regulat. Fii activ fizic în mod regulat, de preferință de câteva ori pe săptămână. Asta întărește oasele.
Informații suplimentare
Instrucțiuni:
- Ghidul „Profilaxia, diagnosticul și terapia osteoporozei” al organizației umbrelă a societăților științifice osteologice de limbă germană e.V.
Grupuri de auto-ajutor:
- Grupuri de auto-ajutorare pentru osteoporoză Dachverband e.V.: Http://www.osd-ev.org/